Edema macular
Todo el contenido de es verificado por periodistas médicos.El edema macular es una enfermedad ocular de la retina que da lugar a problemas de visión y, si no se trata, puede provocar ceguera. Se produce hinchazón o acumulación de líquido (edema) en el punto de visión más nítida (mácula) de la retina. Tiene varias causas: En la diabetes mellitus, el edema macular diabético se produce como resultado de cambios en los vasos sanguíneos del ojo. El edema macular cistoide generalmente ocurre después de intervenciones quirúrgicas como operaciones de cataratas. Si se reconoce y se trata en una etapa temprana, la terapia mantiene o mejora la visión. ¡Leer más aquí!
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. H35
Breve descripción
- Descripción: La acumulación de líquido (edema) en el punto de visión más aguda (mácula) de la retina, ocurre con relativa frecuencia en la diabetes mellitus, conduce a la pérdida de la visión si no se trata.
- Tratamiento: Dependiendo de la causa, con terapia con láser, inyecciones en el ojo, rara vez con gotas para los ojos.
- Pronóstico: si se diagnostica temprano, generalmente se puede tratar; si no se trata, es posible que se pierda la visión.
- Síntomas: A menudo aparecen visión insidiosa, borrosa y borrosa.
- Causas: diabetes mellitus o trastornos de la barrera sanguínea retiniana, así como operaciones en el ojo e inflamación.
- Diagnóstico: Basado en los síntomas, examen oftalmológico con lámpara de hendidura, tomografía de coherencia óptica y angiografía con fluoresceína.
- Prevención: la mejor terapia posible para la diabetes mellitus, controles periódicos de la retina y factores de riesgo en la cirugía ocular.
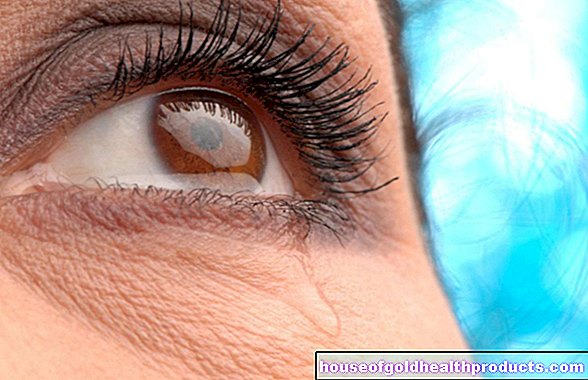
¿Qué es el edema macular?
El edema macular es una enfermedad ocular. Esto da como resultado una acumulación de líquido (edema) o hinchazón de una determinada zona de la retina, la llamada mácula. La mácula, también conocida como la "mancha amarilla", se define como el punto de visión más nítida y se encuentra en el centro de la retina. Existen diferentes tipos de edema macular: Se hace una distinción entre edema macular diabético y edema macular cistoide. Si se produce edema macular cistoide después de una cirugía de cataratas, los médicos se refieren a él como síndrome de Irvine-Gass.
Si bien el edema macular cistoide ocurre cada vez menos debido a las técnicas quirúrgicas mejoradas, el número de enfermedades diabéticas está aumentando. Según el Instituto Robert Koch, las cifras de incidencia de diabetes mellitus se han multiplicado casi por diez desde la década de 1960. En el grupo de edad mayor de 65 años en particular, alrededor de una de cada cinco personas tiene diabetes mellitus (mujeres: 17,6%, hombres: 21,1%). El edema macular diabético es la principal causa de disminución de la visión o ceguera en personas de entre 20 y 65 años.
¿Qué es el edema macular diabético?
La diabetes mellitus provoca daño vascular a largo plazo, incluidos los pequeños vasos sanguíneos que irrigan la retina del ojo. Si esta complicación ocurre en personas con diabetes, los médicos se refieren a ella como retinopatía diabética. Si no se trata, la enfermedad de la retina causada por la diabetes conduce a la ceguera en muchos casos.
La discapacidad visual causada por el edema macular diabético se debe a la acumulación de líquido en la retina y al engrosamiento retiniano del centro macular o en sus proximidades. El riesgo de ceguera depende de la gravedad de la afectación de los vasos de la retina y de en qué parte de la mácula se produzca el edema: cuanto más cerca está del centro macular, más grave es la pérdida de visión.
¿Qué es el edema macular cistoide?
El edema macular cistoide a menudo ocurre después de operaciones de cataratas. En el caso de una catarata (catarata), el cristalino del ojo originalmente transparente está turbio y se reemplaza quirúrgicamente por un cristalino artificial. Después de las operaciones en el ojo, especialmente después de las operaciones de cataratas, el edema macular se llama síndrome de Irvine-Gass, en honor a los dos médicos que fueron los primeros en describir el síndrome.
Después de la operación, se acumula líquido en la retina del ojo, que se acumula en pequeños quistes o vesículas en la mácula. En casos graves, varios de estos quistes se agrupan y causan daños profundos a la retina.
El edema macular cistoide también puede desarrollarse por otras causas, como la inflamación.
H2: ¿Cómo se puede tratar el edema macular?
El tratamiento del edema macular depende de la causa, por ejemplo, diabetes mellitus o cirugía de cataratas.
Tratamiento del edema macular diabético
El primero y más importante es el tratamiento de la enfermedad subyacente, la diabetes mellitus, por lo que el control y el ajuste óptimo del azúcar en sangre y la presión arterial son particularmente importantes.
Si hay edema macular diabético, el médico basará las opciones de tratamiento en la gravedad y la gravedad del edema macular. Básicamente, existen dos formas de tratar el edema macular diabético:
Terapia con láser
En el tratamiento del edema macular diabético, en el que no está involucrado el centro de la retina (fóvea), se utiliza el tratamiento con láser. El objetivo principal de este tratamiento es detener la progresión del trastorno visual y estabilizar la agudeza visual.
La terapia con láser generalmente se lleva a cabo de forma ambulatoria en consultas oftalmológicas especializadas o clínicas oftalmológicas. Antes del procedimiento, el ojo se adormece con gotas, por lo que el tratamiento suele ser indoloro. Hay dolor ocasional cuando el médico tiene que trabajar cerca del nervio óptico con el láser.
Inyecciones / jeringas intravítreas en el ojo
Si el centro de la retina (fóvea) se ve afectado en el edema macular diabético, los médicos generalmente sugieren inyectar primero el medicamento en el ojo. El objetivo de este tratamiento es que el edema macular retroceda y la vista mejore nuevamente.
Este tratamiento también se suele realizar de forma ambulatoria en consultas oftalmológicas especializadas o clínicas oftalmológicas. Como regla general, las jeringas intravítreas no son dolorosas porque el ojo está anestesiado antes de la inyección. Los llamados inhibidores de VEGF se inyectan principalmente.
VEGF significa "Factor de crecimiento endotelial vascular", es decir, factor de crecimiento endotelial vascular. Este factor asegura la formación de nuevos vasos sanguíneos y es inhibido por la inyección de inhibidores de VEGF. Estos medicamentos se encuentran entre las terapias más nuevas para el edema macular.
En la mayoría de los casos, la inyección se administra mensualmente, hasta doce veces al año. La terapia puede llevarse a cabo durante un período de varios años; el número de inyecciones generalmente disminuye cada año.
Alternativamente, por ejemplo, si existe un mayor riesgo de accidente cerebrovascular o si los inhibidores de VEGF no muestran el efecto deseado después de un cierto tiempo (generalmente después de tres a seis inyecciones), el médico a menudo usa corticosteroides (cortisona). Dado que la diabetes mellitus está asociada con muchos procesos inflamatorios, los corticosteroides también tienen un efecto antiinflamatorio sobre el edema macular diabético.
La duración de la terapia es mucho más corta aquí: los afectados reciben una inyección del médico cada tres a seis meses. Ahora existe un implante con corticosteroides que dura hasta tres años.
Al mismo tiempo, la terapia también tiene efectos secundarios: el médico debe sopesar con el médico el riesgo de aumento de la presión intraocular y el desarrollo de cataratas.
La terapia con láser también se puede utilizar o utilizar adicionalmente en el edema macular diabético con afectación del centro de la retina.
Tratamiento del edema macular cistoide
La mayoría de los casos de edema macular cistoide ocurre después de una cirugía de cataratas. Muchos se curan por sí solos y no necesitan terapia. Sin embargo, un médico debe examinar regularmente el desarrollo. El edema macular cistoide es causado, entre otras cosas, por inflamación o vasos sanguíneos bloqueados. Si esto se determina, el médico ajusta la terapia individualmente.
Si es necesario tratar el edema macular cistoide, el oftalmólogo puede, por ejemplo, recetar gotas oftálmicas antiinflamatorias que contengan cortisona o inyectar cortisona en el ojo.
¿Cuál es el pronóstico del edema macular?
La causa y el momento del diagnóstico influyen en el pronóstico del edema macular. Cuanto antes se haga un diagnóstico, más rápida será la terapia y más favorable será el pronóstico.
Debido a las técnicas quirúrgicas mejoradas, el edema macular cistoide rara vez ocurre, por ejemplo, después de una cirugía de cataratas. En la mayoría de los casos, las posibilidades de recuperación son buenas con la terapia y, en muchos casos, el edema macular cistoide se cura por sí solo. La diabetes mellitus, otras afecciones preexistentes como la hipertensión arterial o las complicaciones durante la operación aumentan el riesgo de edema macular cistoide.
En el caso del edema macular diabético, el diagnóstico precoz del edema macular, la respuesta a la terapia y la situación inicial (enfermedades previas, etc.) de la persona afectada son factores decisivos para el pronóstico de la enfermedad. Con el tratamiento adecuado, la visión se estabiliza en muchos casos y la visión mejora nuevamente en algunos casos.
¿Cuáles son los síntomas del edema macular?
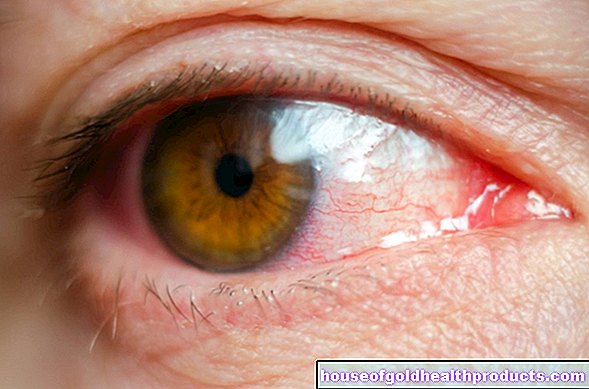
Los síntomas del edema macular dependen, entre otras cosas, de la gravedad y la gravedad. Muchos de los afectados notan cambios, especialmente al leer o conducir, su visión se vuelve borrosa y desenfocada de repente. La visión de manchas o la percepción alterada de los colores también ocurre en pacientes con edema macular. En algunos casos, los síntomas no aparecen, en otros comienzan lentamente y solo causan alteraciones visuales leves. A menudo, los signos de edema macular se notan tarde.
En particular, si padece diabetes mellitus, es recomendable que su oftalmólogo le realice chequeos periódicos para detectar edema macular.
¿Cuál es la causa del edema macular?
Hay varias causas de edema macular. Los médicos asumen que el edema macular diabético se debe principalmente a una alteración de la llamada barrera hemato-retiniana. Esto describe la separación semipermeable (barrera) entre la retina y los vasos sanguíneos que la irrigan. Si se altera, se produce acumulación de líquido, engrosamiento y daño vascular, que luego conduce a edema macular.
Además, influyen las diferentes características de la diabetes mellitus, una enfermedad subyacente. El edema macular diabético ocurre con mayor frecuencia cuanto más tiempo persiste la diabetes y más grave se vuelve la retinopatía diabética. Los procesos inflamatorios que tienen lugar en el cuerpo en la diabetes también parecen influir en el desarrollo del edema macular.
Aún no se ha aclarado por completo por qué ocurre el edema macular cistoide (CME) después de la cirugía. Actualmente, los médicos consideran que la principal causa es la presencia de procesos inflamatorios y sustancias mensajeras que se liberan durante la cirugía y que también afectan la permeabilidad de los vasos sanguíneos.
¿Cómo se diagnostica el edema macular?
El oftalmólogo determina el edema macular en base a los síntomas descritos, una prueba ocular y varios exámenes oftalmológicos. Se puede ver y evaluar la retina y diagnosticar el edema macular con una lámpara de hendidura (un microscopio especial utilizado por los oftalmólogos).
Además, se puede realizar una especie de examen ecográfico, la llamada tomografía de coherencia óptica (OCT). Sobre esta base, el médico puede evaluar el tejido ocular con mayor precisión. En muchos casos, los seguros médicos obligatorios no realizan este examen. La OCT se utiliza a menudo para controlar el curso del edema macular.
Mediante la angiografía con fluoresceína (también conocida como angiografía con fluorescencia), el médico tratante puede principalmente controlar los vasos sanguíneos y su función. Este examen se utiliza principalmente al principio para diagnosticar y planificar el tratamiento del edema macular. Para realizar una angiografía con fluoresceína, el médico debe, entre otras cosas, administrar un determinado tinte a través de una vena del brazo.
Para estos exámenes, las pupilas deben estar previamente dilatadas. Esto se hace administrando ciertas gotas para los ojos. Recuerde que sus ojos pueden ser sensibles a la luz durante este tiempo; las gafas de sol pueden ayudar. También es aconsejable no conducir un automóvil o bicicleta durante unas horas después hasta que los efectos de las gotas desaparezcan.
¿Cómo se puede prevenir el edema macular?
La prevención del edema macular diabético se lleva a cabo principalmente mediante el tratamiento de la enfermedad subyacente, la diabetes mellitus. Los controles regulares y un buen control del azúcar en sangre y la presión arterial son esenciales aquí. Además, forman parte de la misma las revisiones periódicas por parte del oftalmólogo para la profilaxis del edema macular.
En el caso del edema macular cistoide, que ocurre principalmente después de cataratas u otras operaciones oculares, es importante un examen preliminar cuidadoso. En este sentido, su cirujano prestará especial atención a los factores de riesgo. Éstos incluyen:
- Enfermedades previas como diabetes mellitus o presión arterial alta
- Peculiaridades anatómicas que complican la operación.
- Antecedentes de ciertas enfermedades del ojo como uveítis (inflamación de la piel media del ojo) u obstrucción de las venas retinianas.
- Ciertos medicamentos (por ejemplo, análogos de prostaglandinas para el glaucoma)
En estos casos, es aconsejable seguir de cerca el curso para identificar el posible desarrollo de edema macular en una etapa temprana.
Etiquetas: gpp la salud de la mujer lugar de trabajo saludable