Inflamación del páncreas
y Carola Felchner, periodista científicaDr. medicina Julia Schwarz es escritora independiente en el departamento médico de
Más sobre los expertos deCarola Felchner es escritora independiente en el departamento médico de y asesora certificada de nutrición y capacitación. Trabajó para varias revistas especializadas y portales en línea antes de convertirse en periodista independiente en 2015. Antes de comenzar sus prácticas, estudió traducción e interpretación en Kempten y Munich.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.La inflamación del páncreas (pancreatitis) puede ser aguda o crónica. La inflamación aguda es causada por cálculos biliares en la mayoría de los pacientes. Conduce al hecho de que la glándula hasta cierto punto "se digiere a sí misma". El síntoma típico de la pancreatitis aguda es un dolor similar a un cinturón en la parte superior del abdomen que se irradia hacia la espalda. ¡Lea más sobre síntomas, causas, diagnóstico y tratamiento de la pancreatitis!
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. K86K85

Breve descripción
- Definición: inflamación aguda o crónica del páncreas (glándula en el abdomen que produce enzimas digestivas y hormonas importantes)
- Síntomas: Pancreatitis aguda: dolor severo en la parte superior del abdomen que puede irradiarse hacia la espalda; también vientre de goma, náuseas y vómitos, fiebre, ictericia, coloración azulada de la piel. Pancreatitis crónica: pérdida de peso, problemas digestivos, cansancio, alteraciones de la marcha, ceguera nocturna, tendencia a sangrar, etc.
- Causas: En el caso del pancreatitis aguda, habitualmente cálculos biliares o consumo de alcohol, con menor frecuencia medicación, infecciones, etc. El desencadenante de la pancreatitis crónica suele ser el consumo regular de alcohol. Las causas menos comunes son las enfermedades metabólicas o los defectos genéticos.
- Exploraciones: Consulta con el paciente (anamnesis), exploración física, análisis de sangre (enzimas pancreáticas, calcio, gamma-GT, fosfatasa alcalina, valores hepáticos, etc.), exploración de heces, procedimientos de imagen (ecografía, rayos X, posiblemente resonancia magnética imagenología, tomografía computarizada), examen biliar (CPRE)
- Tratamiento: Pancreatitis aguda: hidratación, medicación, abstinencia de alimentos a corto plazo, seguida de alimentos ligeros, posiblemente nutrición artificial, eliminación de cálculos biliares existentes; la cirugía rara vez es necesaria. Pancreatitis crónica: abstinencia de por vida de alcohol, ingesta de enzimas digestivas y vitaminas, posiblemente administración de insulina, rara vez cirugía.
- Pronóstico: Según el curso (agudo / crónico) y la gravedad de la inflamación.
Pancreatitis aguda: síntomas
El dolor intenso y repentino en la parte superior del abdomen es un signo común de pancreatitis aguda. A menudo se agregan síntomas como un estómago hinchado, así como náuseas y vómitos. El tipo y la extensión de los síntomas dependen de la gravedad de la inflamación y de las consecuencias. En resumen, los síntomas y complicaciones de los siguientes tipos pueden ocurrir en la pancreatitis aguda:
- Dolor abdominal superior agudo y severo: dolor abdominal superior repentino que se irradia en forma de cinturón hacia la espalda o, a veces, en otra dirección y puede durar varios días. Si los cálculos biliares son la causa de la pancreatitis aguda, el dolor puede ser similar a un cólico (es decir, aumentar y disminuir las ondas).
- Náuseas y vómitos: el dolor abdominal superior en la pancreatitis aguda suele ir acompañado de náuseas y vómitos.
- Flatulencia e hinchazón del estómago: en la pancreatitis aguda, el estómago a menudo se infla como una goma ("barriga de goma") y es sensible a la presión.
- Enrojecimiento de la cara
- Fiebre y debilidad: Las temperaturas superiores a 38 ° C son un mecanismo de defensa del organismo que se produce como parte de las reacciones inflamatorias. A menudo, la presión arterial también es muy baja. Ambos conducen a que el paciente se sienta flácido y cansado.
- Problemas circulatorios: las sustancias inflamatorias liberadas hacen que las paredes de los vasos se vuelvan más permeables. Esto facilita que el líquido se escape al tejido circundante. Esto reduce la presión arterial, lo que puede causar problemas circulatorios. ¡Incluso puede haber un shock circulatorio!
- Acumulación de agua en el abdomen y los pulmones: como resultado de la pancreatitis aguda, se puede acumular líquido en la cavidad abdominal (ascitis, ascitis) o entre los pulmones y la pared torácica (derrame pleural).
- Decoloración azulada de la piel: en la pancreatitis aguda grave, pueden aparecer manchas verdosas azuladas (hematomas) alrededor del ombligo (signo de Cullen) o en los flancos laterales (signo de Gray-Turner). Son causadas por pequeñas hemorragias en el tejido graso superficial. Este síntoma se considera un signo desfavorable del curso posterior de la pancreatitis aguda.
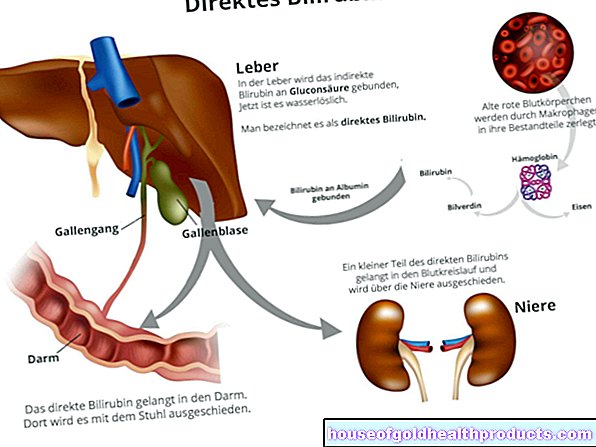
- Ictericia (ictericia): la inflamación aguda del páncreas generalmente se debe a una enfermedad de la vesícula biliar. Si este órgano ya no funciona correctamente, la bilirrubina, un producto de degradación del pigmento rojo de la sangre (hemoglobina), permanece en el cuerpo y se deposita en varios lugares. El primero es la esclerótica, es decir, el blanco de los ojos que posteriormente se decolora. Más tarde, la bilirrubina también se deposita en la piel y las membranas mucosas, que también se vuelven amarillas como resultado.
Pancreatitis aguda: causas y factores de riesgo
La pancreatitis aguda es causada por cálculos biliares en alrededor del 45 por ciento de los casos (pancreatitis biliar): la bilis (producida en el hígado y almacenada temporalmente en la vesícula biliar) y las secreciones digestivas del páncreas (jugo pancreático) generalmente fluyen hacia el páncreas a través de un conducto común. conducto Intestino delgado. Si este pasaje está bloqueado por cálculos biliares, el jugo pancreático retrocede en el páncreas (y la bilis en dirección al hígado). Las enzimas digestivas contenidas en el jugo pancreático acumulado ya están activas en el páncreas en lugar de en el intestino como se esperaba. Atacan el tejido glandular de modo que el páncreas se digiere hasta cierto punto (autodigestión proteolítica). El tejido dañado activa el sistema inmunológico y se produce una reacción inflamatoria.
Inflamación aguda del páncreas.

El alcohol es la segunda causa principal de pancreatitis aguda. Es responsable de alrededor del 35 por ciento de todas las enfermedades. El alcohol ataca directamente el tejido pancreático, provocando una reacción inflamatoria.
El exceso de alcohol no es necesariamente necesario para desarrollar pancreatitis aguda. Algunas personas reaccionan a una cantidad relativamente moderada de alcohol con inflamación del páncreas.
Las causas menos comunes de pancreatitis aguda (aproximadamente el 15 por ciento de todos los casos) son:
- Infecciones virales como paperas, VIH, hepatitis viral
- ciertos medicamentos como diuréticos, agentes antihipertensivos, hormonas
- nivel de calcio muy elevado, por ejemplo, si la glándula paratiroidea está hiperactiva
- niveles muy elevados de lípidos en sangre (> 1000 mg / dl)
- Espejo del sistema biliar (CPRE), lesión abdominal o cirugía
- Herencia (pancratitis hereditaria)
- peculiaridades anatómicas
En aproximadamente el 15 por ciento de los afectados, no se puede encontrar la causa de la pancreatitis. Los médicos llaman a esto pancreatitis idiopática.
Pancreatitis crónica
A diferencia de la pancreatitis aguda, la pancreatitis crónica es una inflamación recurrente del páncreas. En el 70 al 80 por ciento de los casos, el desencadenante es el consumo regular de alcohol. Las personas reaccionan de manera diferente al veneno del placer: a veces, incluso pequeñas cantidades de alcohol son suficientes para una inflamación crónica del páncreas.
La enfermedad a menudo comienza de manera insidiosa con síntomas leves a moderados. El dolor abdominal superior en forma de cinturón es, como ocurre con la pancreatitis aguda, un síntoma típico. A menudo aparecen después de comer. Otros signos comunes de pancreatitis crónica incluyen pérdida de peso, indigestión, náuseas, vómitos y heces brillantes y malolientes (heces grasas).
Puede obtener más información sobre las causas, los síntomas, el tratamiento y las consecuencias de un páncreas inflamado crónicamente en Pancreatitis crónica.
Pancreatitis aguda: exámenes y diagnóstico.
Si presenta posibles signos de pancreatitis (aguda), debe consultar directamente con su médico de cabecera o un especialista en medicina interna y gastroenterología. Si los síntomas se presentan fuera del horario de oficina, es recomendable acudir a un hospital. ¡No dude en buscar ayuda médica, especialmente si tiene síntomas graves! La pancreatitis aguda en particular no solo puede ser muy dolorosa, sino también potencialmente mortal.
Encuesta de historia clínica
Primero, el médico le preguntará exactamente sobre sus síntomas. También preguntará sobre las posibles causas de la pancreatitis. Las preguntas típicas durante esta entrevista de anamnesis son:
- ¿Tiene fiebre o está enfermo?
- ¿Los síntomas aparecieron de repente? ¿O actúas en determinadas ocasiones?
- ¿Se sabe que tiene cálculos biliares?
- ¿Ha tomado algún medicamento y, de ser así, qué?
- ¿Bebía mucho alcohol antes de que aparecieran los síntomas o bebe alcohol con regularidad?
- ¿Le han hecho un análisis de sangre que muestra niveles altos de grasa o calcio en la sangre?
- ¿Tu silla tiene un brillo grasiento?
Examen físico
La entrevista va seguida de un examen físico. El médico le pedirá que se limpie el estómago. De esta manera, el médico puede comprobar si tiene un "vientre de goma" elástico y tenso, un signo común de pancreatitis aguda. Además, el estómago suele ser muy sensible al dolor. Por lo tanto, los pacientes a menudo doblan las piernas para aliviar un poco el dolor.
Durante el examen físico, el médico también busca hematomas en los flancos laterales y alrededor del ombligo y comprueba si el blanco de los ojos y la piel se han vuelto amarillos.
Análisis de sangre
Ciertos valores sanguíneos ayudan a descartar o confirmar la inflamación (aguda) del páncreas: en la pancreatitis, por ejemplo, se pueden detectar niveles elevados de las enzimas pancreáticas lipasa y alfa-amilasa en la sangre. Los niveles elevados de enzimas también pueden tener otras causas, por lo que no son una prueba de pancreatitis.
Otros valores sanguíneos que se determinan cuando se sospecha pancreatitis son los valores de azúcar en sangre, riñón e hígado. También se mide el nivel de calcio: los niveles elevados de calcio pueden ser la causa de pancreatitis aguda.
Los niveles elevados de gamma-GT y fosfatasa alcalina (AP) pueden indicar congestión biliar.
Además, el médico puede medir los niveles de inflamación como la proteína C reactiva (PCR). Si aumenta, esto generalmente indica inflamación en el cuerpo. El valor de PCR también es adecuado para controlar el progreso de la pancreatitis aguda.
Procedimientos de imagen
Para poder diagnosticar la pancreatitis con certeza, el médico debe examinar el abdomen con una prueba de imagen. El método más fácil y rápido es un examen de ultrasonido (ecografía). Esto a menudo se puede usar para identificar cálculos biliares, que con mayor frecuencia son la causa de la pancreatitis aguda. Además, el médico puede utilizar la ecografía para evaluar el alcance de la inflamación y descubrir cambios debidos a la enfermedad. Esto puede incluir hinchazón del páncreas, tejido muerto y retención de agua en el abdomen y los pulmones.
Si los resultados de la ecografía no son concluyentes, la resonancia magnética (IRM) o la tomografía computarizada (TC) pueden aportar claridad. Ambos métodos proporcionan imágenes muy detalladas del tejido examinado. También se utilizan para la pancreatitis grave.
El médico puede usar un examen de rayos X para verificar el funcionamiento de los pulmones y los intestinos. Las acumulaciones de agua entre los pulmones y la pared torácica, así como en el abdomen, se pueden ver claramente en la radiografía. También son visibles las burbujas de aire en un intestino paralizado.
Examen endoscópico
Si sospecha que el tracto biliar está bloqueado por cálculos biliares o un tumor en el área del tracto biliar, el médico puede realizar una muestra biliar: más precisamente, es una muestra de las glándulas pancreáticas y biliares, así como de la vesícula biliar. . El término médico para este examen endoscópico es colangiopancreatografía retrógrada endoscópica (CPRE).
Los cálculos biliares que se descubren generalmente se pueden eliminar de inmediato mediante CPRE.
Examen de heces
Si se sospecha de pancreatitis crónica, el médico puede enviar una muestra de heces del paciente al laboratorio para su análisis. Mide el nivel de la enzima pancreática elastasa, que normalmente se excreta sin cambios en las heces. Si el tejido está dañado (por ejemplo, como resultado de una pancreatitis crónica), llega menos elastasa al intestino delgado y a las heces. Entonces, la concentración de elastasa en las heces es inusualmente baja.
Dado que algunas enfermedades pueden causar síntomas similares a los de la pancreatitis, el médico debe descartarlos como parte del diagnóstico. Estas enfermedades incluyen, por ejemplo, infarto de miocardio, apendicitis, cólicos biliares y renales, embarazo ectópico y embolia pulmonar.
Pancreatitis aguda: tratamiento
La pancreatitis aguda es potencialmente mortal. Por tanto, los pacientes deben ser tratados en el hospital, en casos graves incluso en la unidad de cuidados intensivos. La hidratación adecuada y el manejo adecuado del dolor son componentes importantes del tratamiento. Además, si tiene pancreatitis, es necesario ajustar su dieta. En ciertas circunstancias
Pancreatitis - hidratación
En pacientes con inflamación del páncreas, una gran cantidad de líquido penetra desde los vasos sanguíneos hasta el tejido. Como resultado, hay una falta de líquido en los vasos sanguíneos. La presión arterial desciende, posiblemente hasta el punto de un fallo circulatorio debido al shock. Por lo tanto, el paciente recibe suficientes líquidos por infusión. Si también carecen de sales en sangre (electrolitos), también se administran con la perfusión.
Pancreatitis - medicación
Los analgésicos y los medicamentos anticonvulsivos ayudan contra el dolor intenso, a menudo parecido a un calambre. En el caso de pancreatitis aguda grave, los pacientes a menudo también reciben antibióticos: el objetivo es prevenir o combatir una infección bacteriana del páncreas inflamado en una etapa temprana. En la pancreatitis aguda, se pueden formar coágulos de sangre (trombosis) en algunos casos, por lo que los médicos inyectan el anticoagulante heparina como medida de precaución.
Pancreatitis - dieta
Para aliviar el páncreas, los pacientes no deben comer nada durante unos días. Esto es especialmente cierto cuando experimenta náuseas y vómitos. Especialmente en el caso de pancreatitis aguda grave y complicaciones, los afectados reciben los nutrientes necesarios a través de infusiones (nutrición parenteral). A veces, se inserta una sonda del intestino delgado más tarde: el médico guía con cuidado un tubo delgado sobre la nariz o la boca del paciente, a través del esófago y el estómago, y hasta el intestino delgado. Esta sonda se puede utilizar para dirigir los nutrientes directamente al intestino.
Tan pronto como se le permite al paciente volver a comer, se comienza con una dieta ligera (bizcochos, papilla de arroz, té, etc.). Los alimentos grasos solo se permiten nuevamente después de dos o tres semanas y luego solo en pequeñas cantidades por el momento. El alcohol es tabú. Su médico a cargo le dará consejos más precisos sobre cómo comer cuando tiene pancreatitis. También puede recomendar que el paciente tome temporalmente suplementos de enzimas que ayuden a la digestión.
Eliminación de cálculos biliares
Si los cálculos biliares son la causa de la pancreatitis aguda (pancreatitis biliar), generalmente se eliminan por vía endoscópica mediante CPRE. Los cálculos más grandes se trituran primero con ondas de choque (terapia de ondas de choque).
cirugía
Si el páncreas es severo y agudo, a veces es necesaria una cirugía. Especialmente si una gran cantidad de tejido pancreático ha muerto debido a la inflamación (pancreatitis necrotizante), debe eliminarse.
Pancreatitis aguda: curso y pronóstico
Si no hay complicaciones, el pronóstico de la pancreatitis aguda suele ser bueno. Con el tratamiento adecuado, alrededor del 80 por ciento de los pacientes se recuperará en aproximadamente una o dos semanas. En alrededor del 20 por ciento de los casos, sin embargo, se desarrollan graves consecuencias. El proceso de curación puede llevar semanas o meses. En la pancreatitis aguda grave, muere alrededor del 15 por ciento de las personas.
Indicador de puntuación de Ranson
Para estimar mejor el pronóstico de la pancreatitis aguda en casos individuales, los médicos utilizan la denominada puntuación de Ranson. Se evalúan varios parámetros clínicos y valores de laboratorio dentro de las primeras 48 horas posteriores al ingreso del paciente en la clínica:
|
Cuando ingresa en el hospital | ||
|
la edad |
> 55 años |
1 punto |
|
Glóbulos blancos (leucocitos) |
> 16000 por mm3 |
1 punto |
|
Lactato deshidrogenasa (LDH) |
> 350 U / litro |
1 punto |
|
Aspartato aminotransferasa (ASAT) |
> 250 U / litro |
1 punto |
|
Glucosa |
> 11,1 milimoles por litro o> 200 miligramos por decilitro |
1 punto |
|
48 horas después del ingreso al hospital | ||
|
Gota de hematocrito |
> diez por ciento |
1 punto |
|
Aumento de urea |
> 1,8 milimoles por litro |
1 punto |
|
Nivel de calcio en suero |
<2 milimoles por litro |
1 punto |
|
Presión parcial de oxígeno arterial |
<60 mm Hg |
1 punto |
|
Déficit de bases en la sangre |
> 4 mEql |
1 punto |
|
Pérdida de líquido de la vasculatura a los tejidos. |
> 6 litros en 48 horas |
1 punto |
Por cada criterio aplicable, se otorga un punto en la puntuación Ranson. Cuanto mayor sea el valor en puntos, mayor será el riesgo de que la pancreatitis aguda sea fatal (pronóstico de mortalidad).
Posibles complicaciones
Si no se trata, la pancreatitis aguda puede causar complicaciones en cualquier parte del cuerpo:
Choque por depleción de volumen (choque hipovolémico): los vasos sanguíneos se vuelven más permeables como resultado de la inflamación. Si, como resultado, se escapa demasiado líquido al tejido circundante, existe una peligrosa falta de volumen en el sistema vascular: la presión arterial puede descender tanto que los órganos ya no pueden recibir el suministro de oxígeno de manera adecuada. Se produce un choque hipovolémico.
Parálisis intestinal: cualquier inflamación en el cuarto de servicio puede interrumpir los movimientos intestinales normales. Estos pueden incluso pararse por completo, de modo que la pulpa alimentaria ya no se pueda transportar. ¡Luego hay una parálisis intestinal potencialmente mortal (obstrucción intestinal paralítica)! Los posibles signos incluyen dolor intenso y gases. En casos extremos, el paciente vomita heces. ¡Una obstrucción intestinal siempre debe tratarse lo antes posible!
Seudoquistes pancreáticos: después de que la pancreatitis aguda ha remitido, se pueden formar cavidades llenas de líquido en el páncreas, que están rodeadas por fibras de colágeno y tejido de cicatrización de heridas. Se llaman pseudoquistes pancreáticos. A menudo permanecen pequeños, no desencadenan síntomas y se resuelven por sí solos en unas pocas semanas. A veces, sin embargo, también causan molestias como malestar estomacal o sensación de saciedad. Los pseudoquistes más grandes también corren el riesgo de romperse y sangrar, o de infectarse y formar un absceso. Para evitar que esto suceda, el líquido de los pseudoquistes más grandes se succiona desde el exterior a través de una aguja hueca (drenaje). A veces también es necesaria una operación.
Pancreatitis infecciosa necrotizante: Rara vez la pancreatitis aguda se convierte en pancreatitis infecciosa necrosante.Esto significa que el tejido glandular muere debido a la inflamación (necrosis) y el tejido muerto se infecta con bacterias. Esta peligrosa complicación puede conducir a lo que se conoce como SIRS (síndrome de respuesta inflamatoria sistemática): se caracteriza por la propagación de la inflamación por todo el cuerpo. Los posibles signos de esto son fiebre alta (pero a veces temperatura baja), pulso rápido y respiración rápida. ¡Existe el riesgo de que los órganos fallen!
Pancreatitis aguda: prevención
Los afectados suelen sentir como si la pancreatitis aguda surgiera de la nada. De hecho, sin embargo, esta enfermedad suele tardar mucho en desarrollarse a través de un estilo de vida adecuado. Por lo tanto, para prevenir la pancreatitis aguda, debe:
- comer bajo en grasa
- beber poco o nada de alcohol
- Recibir tratamiento para enfermedades como niveles altos de lípidos en sangre o una glándula paratiroidea hiperactiva
¡Especialmente las personas que han tenido una pancreatitis aguda deben prestar atención a estos consejos!
Información adicional
Pautas:
- Directriz "Pancreatitis crónica: definición, etiología, diagnóstico y tratamiento conservador, endoscópico y quirúrgico intervencionista de la pancreatitis crónica" de la Sociedad Alemana de Enfermedades Digestivas y Metabólicas
Autoayuda:
- Grupo de trabajo de pancreatectomizados e.V .: https://www.bauchspeicheldruese-pankreas-selbsthilfe.de/
Etiquetas: drogas adolescente cabello



.jpg)