Síndrome antifosfolípido (APS)
Astrid Leitner estudió medicina veterinaria en Viena. Después de diez años en la práctica veterinaria y el nacimiento de su hija, se pasó, más por casualidad, al periodismo médico. Rápidamente quedó claro que su interés por los temas médicos y su amor por la escritura eran la combinación perfecta para ella. Astrid Leitner vive con una hija, un perro y un gato en Viena y Alta Austria.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.El síndrome antifosfolípido (SAF) es una enfermedad autoinmune que puede causar coágulos sanguíneos y oclusiones vasculares graves o potencialmente mortales, así como complicaciones del embarazo. Las causas del SAF no están claras hasta ahora. Lea aquí sobre los síntomas del APS y cómo se trata.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. D68

Breve descripción
- ¿Qué es APS? El APS es una enfermedad autoinmune en la que el sistema inmunológico produce sustancias defensivas (anticuerpos) contra las propias células del cuerpo. Se forman coágulos de sangre que pueden causar complicaciones graves.
- Causas: las causas del SAF no se comprenden con claridad.
- Factores de riesgo: otras enfermedades autoinmunes, embarazo, tabaquismo, infecciones, fármacos que contienen estrógenos, obesidad, predisposición genética
- Síntomas: oclusiones vasculares (trombosis), abortos espontáneos
- Diagnóstico: trombosis o aborto espontáneo comprobados, análisis de sangre (detección de anticuerpos antifosfolípidos)
- Tratamiento: medicamentos anticoagulantes
- Prevención: No es posible una prevención causal
¿Qué es APS (síndrome antifosfolípido)?
El síndrome antifosfolípido (SAF) es una enfermedad en la que se altera la coagulación de la sangre: la sangre de los afectados se coagula más rápido de lo habitual. Se forman coágulos de sangre, que pueden provocar ataques cardíacos, accidentes cerebrovasculares o abortos espontáneos. Los médicos también hablan de síndrome anticoagulante lúpico o síndrome de anticuerpos antifosfolípidos.
Frecuencia de APS
Los médicos asumen que alrededor del 0,5 por ciento de la población general desarrolla el síndrome antifosfolípido. El SAF puede ocurrir a cualquier edad, pero generalmente comienza en la edad adulta joven o media: el 85 por ciento de los pacientes tienen entre 15 y 50 años. Las mujeres generalmente se ven más afectadas que los hombres.
Formas del GSP
El SAF no es una enfermedad congénita, se desarrolla a lo largo de la vida. Los médicos distinguen entre dos formas de síndrome antifosfolípido, dependiendo de si se presenta como una enfermedad independiente o junto con otra enfermedad subyacente:
APS primario
El SAF se presenta como una enfermedad independiente en el 50 por ciento de todos los afectados.
APS secundario
En el 50 por ciento de los afectados, el SAF se desarrolla como resultado de otra enfermedad.
El síndrome antifosfolípido secundario suele aparecer junto con otras enfermedades autoinmunes. Éstos incluyen:
- Lupus eritematoso
- Poliartritis crónica
- Esclerodermia
- soriasis
- Síndrome de Behçet
- Polimialgia reumática
- Trombocitopenia autoinmune
El APS también se ve en ciertas enfermedades infecciosas. Estos incluyen, por ejemplo, hepatitis C, VIH, sífilis y paperas, así como infecciones por el virus de Epstein-Barr (VEB). Las infecciones por VEB conducen, por ejemplo, a la fiebre glandular de Pfeiffer.
Los fármacos rara vez desencadenan la formación de anticuerpos contra los propios complejos de fosfolípido-proteína del organismo. Los medicamentos más comunes aquí son los medicamentos antiepilépticos, la quinina y el interferón.
En unos pocos casos, el SAF se presenta junto con un tumor como el mieloma múltiple (plasmocitoma).
Causas y factores de riesgo
causas
Las causas del síndrome antifosfolípido aún no se comprenden completamente. Lo cierto, sin embargo, es que se trata de una enfermedad autoinmune.
En el caso de una enfermedad autoinmune, el sistema inmunológico forma falsamente sustancias de defensa (anticuerpos) contra las propias células o componentes celulares del cuerpo y las daña. Dependiendo del tejido atacado se producen diferentes enfermedades autoinmunes como el lupus eritematoso, el reumatismo o la esclerosis múltiple.
En APS, los anticuerpos se dirigen contra ciertos complejos de proteína-fosfolípido endógenos. Se pueden encontrar, por ejemplo, en la superficie de las células corporales.
En personas sanas, la coagulación de la sangre comienza tan pronto como se lesiona un vaso sanguíneo. Ciertas células sanguíneas (llamadas plaquetas) forman un tapón que vuelve a cerrar la herida y detiene el sangrado.
Con APS, se altera la coagulación normal de la sangre: la sangre se aglutina más rápido, incluso sin lesiones previas. Se forma un coágulo de sangre. Si alcanza un cierto tamaño, se produce una oclusión vascular (trombosis).
Dado que los complejos de fosfolípidos y proteínas se encuentran en todas las células del cuerpo, los coágulos sanguíneos y las trombosis pueden ocurrir en cualquier parte del cuerpo. Si el vaso sanguíneo está bloqueado, el tejido ya no recibe (suficientemente) sangre (isquemia). Lo más común con APS es la oclusión vascular en el cerebro, en el corazón y en mujeres embarazadas en la placenta.
Factores de riesgo
No todas las personas que tienen anticuerpos antifosfolípidos desarrollarán coágulos de sangre. El riesgo ronda el 50 por ciento. No está claro por qué algunas personas obtienen GSP y otras no.
Los médicos asumen que la predisposición genética juega un papel: la literatura describe que otros miembros de la familia a menudo se ven afectados en pacientes con SAF. Alrededor de un tercio de los parientes consanguíneos de un paciente con SAF también tienen niveles elevados de los autoanticuerpos correspondientes. Sin embargo, la evaluación aún no se ha probado claramente.
Además, la mayoría de las personas con SAF que desarrollan trombosis tienen otros factores de riesgo. Éstos incluyen:
- el embarazo
- de fumar
- Tomar anticonceptivos orales (píldora)
- Obesidad
- Enfermedades infecciosas como la hepatitis C.
- Daño a la pared interna de los vasos sanguíneos.
Síntomas
Los pacientes que tienen anticuerpos antifosfolípidos en la sangre pero que aún no han tenido una trombosis o complicaciones del embarazo generalmente no notan nada. Los siguientes signos apuntan a APS, pero también a muchas otras enfermedades:
- dolor de cabeza
- mareo
- Problemas de memoria
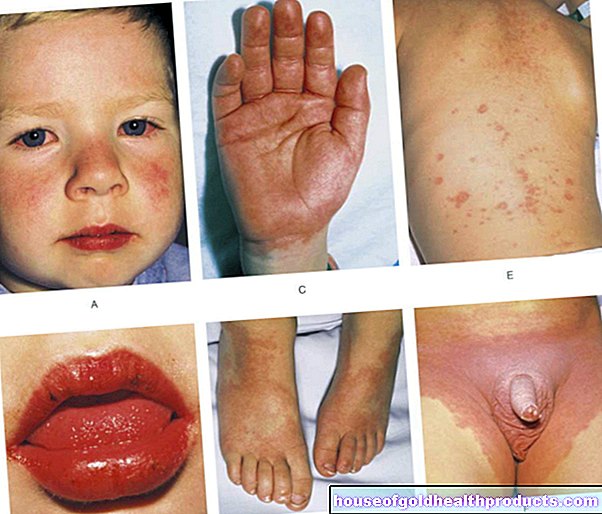
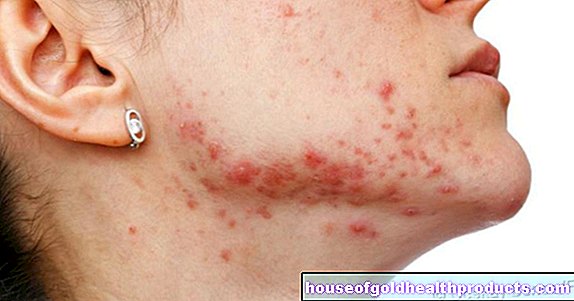
- Decoloración azulada debajo de la piel, a menudo ramificándose como árboles (Livedo racemosa)
El síndrome antifosfolípido generalmente solo se nota cuando se produce una trombosis. Este es el caso de aproximadamente la mitad de todas las personas con anticuerpos antifosfolípidos. Los síntomas dependen de qué vaso esté bloqueado. Los más comunes son:
- Hinchazón de la pierna con dolor tirante (trombosis profunda de la pierna)
- Falta de aire repentina con dolor agudo en el pecho (embolia pulmonar)
- Parálisis repentina en un lado del cuerpo o dificultad para hablar (derrame cerebral)
- Embargo
- migraña
- Sangrado debajo de las uñas de las manos o de los pies.
- Complicaciones del embarazo
Oclusión vascular en las arterias (trombosis arterial)
Con la excepción de la arteria pulmonar, las arterias transportan sangre rica en nutrientes y oxígeno a los órganos. Si una arteria está bloqueada, el tejido detrás de ella ya no recibe suficiente sangre. Por ejemplo, una trombosis arterial en el cerebro causa un derrame cerebral y en el corazón un ataque cardíaco.
Oclusión vascular en las venas (trombosis venosa)
Las venas transportan sangre pobre en oxígeno de regreso al corazón (la vena pulmonar, que bombea sangre rica en oxígeno al corazón, es una excepción aquí). Las oclusiones vasculares en las venas generalmente ocurren en las venas profundas de la pierna (trombosis venosa profunda), con menos frecuencia en los brazos (trombosis venosa del brazo). Cuando partes del trombo se aflojan y se inyectan con el torrente sanguíneo en un vaso en los pulmones, lo obstruyen. Los pulmones o partes de ellos ya no reciben suficiente sangre. Se produce una embolia pulmonar, en el peor de los casos un infarto pulmonar.
Trastorno de la coagulación sanguínea durante el embarazo
Muchas mujeres con síndrome antifosfolípido llevan a cabo su embarazo sin complicaciones y dan a luz a un niño sano. En algunos casos, sin embargo, los coágulos de sangre causan problemas durante el embarazo.
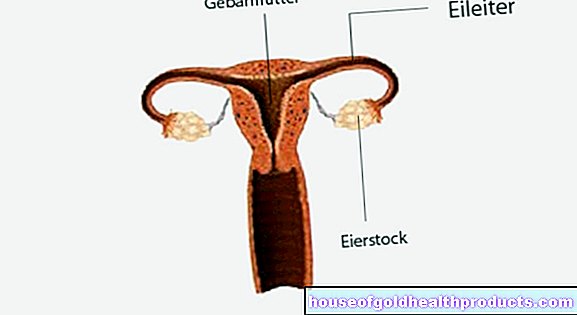
Los trastornos de la coagulación de la sangre en el revestimiento del útero pueden impedir que el embrión se implante en el útero. Si este es el caso, se produce un aborto espontáneo.
Si se desarrolla un coágulo de sangre en la placenta o en el cordón umbilical, el niño ya no recibe suficiente sangre. La falta de oferta lleva al hecho de que el feto se retrasa en su crecimiento o incluso es rechazado. Las enfermedades del embarazo como la eclampsia y la preeclampsia (presión arterial alta con excreción de proteínas en la orina) también indican APS.
Se recomienda a las mujeres que han tenido abortos espontáneos recurrentes que se realicen pruebas de detección de anticuerpos antifosfolípidos. Si la mujer embarazada es tratada en consecuencia, la probabilidad de dar a luz a un niño sano es de alrededor del 90 por ciento a pesar de APS.
diagnóstico
El primer punto de contacto si se sospecha el síndrome antifosfolípido es el internista o reumatólogo.
Examen físico
El médico primero pregunta sobre el historial médico (anamnesis) y realiza un examen físico. Si ya se han producido trombosis o abortos espontáneos en el pasado, se refuerza la sospecha de SAF.
Análisis de sangre para anticuerpos
A esto le sigue un análisis de sangre. El médico examina la sangre en busca de anticuerpos que hablen de APS:
- Anticuerpos contra proteínas de factores de coagulación: anticoagulante lúpico (LA)
- Anticuerpos contra cardiolipina: anticuerpos anti-cardiolipina (aCL)
- Anticuerpos contra Beta2-Glicoproteína 1: Anticuerpos anti-Beta-2-Glicoproteína-I (ab2gp1)
Los anticuerpos de APS se encuentran en uno a cinco por ciento de la población, por ejemplo, en relación con infecciones bacterianas o virales o cáncer.
Criterios de Sidney
El médico diagnostica el síndrome antifosfolípido basándose en los llamados "criterios de Sidney": el APS se establece cuando el médico detecta al menos una condición física y al menos un tipo de anticuerpo del APS.
Signos físicos de APS:
- Asegure la trombosis en el área de las venas / arterias más grandes o más pequeñas
- Tres (o más) abortos espontáneos antes de la décima semana de embarazo o uno (o más) abortos espontáneos después de la décima semana de embarazo que no pueden explicarse por otras causas.
Detección de anticuerpos APS:
- El diagnóstico se confirma cuando los anticuerpos antifosfolípidos elevados pueden detectarse dos veces en un intervalo de al menos doce semanas.
tratamiento
Dado que no existen medicamentos que inhiban la formación de anticuerpos antifosfolípidos o bloqueen su efecto, no es posible una cura. Sin embargo, el riesgo de (más) coágulos de sangre se reduce significativamente con la medicación anticoagulante.
El tratamiento que se utilice para un síndrome antifosfolípido depende del tipo de trombosis (arterial, venosa o durante el embarazo) y del riesgo de cada paciente.
Tratamiento en función del riesgo personal de trombosis.
El riesgo de trombosis en APS es diferente para cada paciente. Existe un alto riesgo si se encuentran anticoagulantes lúpicos en la sangre. El mayor riesgo de trombosis lo tienen los pacientes en los que se pueden detectar los tres anticuerpos (triple positivo).
Según un estudio, el 37,1 por ciento de estos pacientes desarrollarán una o más trombosis adicionales en diez años. Si solo aumenta el anticuerpo contra la beta2-glicoproteína 1, el riesgo es menor.
El riesgo de trombosis también aumenta si los pacientes tienen colesterol alto, presión arterial alta o fuman. Lo mismo se aplica a las mujeres que toman medicamentos que contienen estrógeno, como la píldora o preparaciones para los síntomas de la menopausia.
Medicamento
El médico trata el síndrome antifosfolípido con fármacos anticoagulantes. Hacen que la coagulación comience más tarde y más lentamente de lo habitual, lo que evita que se formen coágulos de sangre. Sin embargo, si hay una lesión, la herida tarda más en cerrarse y el sangrado se detiene. Por lo tanto, las personas que toman medicamentos anticoagulantes tienen un riesgo potencialmente mayor de hemorragia.
Existen diferentes anticoagulantes disponibles para el tratamiento del SAF:
Antagonistas de la vitamina K
Para poder coagularse, la sangre necesita vitamina K. Los antagonistas de la vitamina K son antagonistas de la vitamina K e inhiben la coagulación sanguínea. Se toman en forma de comprimidos o cápsulas y suelen actuar con un retraso de dos a cuatro días. Durante el tratamiento, el médico comprueba periódicamente el valor de INR: muestra la rapidez con la que se coagula la sangre.
Los antagonistas de la vitamina K que se utilizan para tratar el APS son:
- Fenprocumón
- Warfarina
Las mujeres embarazadas no deben tomar antagonistas de la vitamina K, ya que esto podría dañar al feto.
Agentes antiplaquetarios
Los inhibidores de plaquetas evitan que las plaquetas de la sangre se adhieran a las paredes de los vasos sanguíneos y formen un coágulo de sangre con la misma facilidad. También se toman en forma de comprimidos o cápsulas. El ejemplo más conocido de inhibidor de plaquetas es el ácido acetilsalicílico (AAS).
Anticoagulantes orales directos / nuevos (DOAK, NOAK)
DOAC / NOAC funcionan de manera similar a los inhibidores plaquetarios, pero más potentes y su efecto es más rápido. Los DOAC / NOAC incluyen los ingredientes activos apixabán, dabigatrán, edoxabán y rivaroxabán.
Heparina
La heparina es un anticoagulante que se inyecta debajo de la piel o en una vena. Dado que el efecto se produce muy rápidamente, la heparina se usa para el tratamiento agudo de la trombosis.
Fondaparinux
El fondaparinux es un anticoagulante que se inyecta debajo de la piel como la heparina. Es adecuado para el tratamiento agudo y para la prevención de trombosis.
Tratamiento de trombosis existente
Si ocurre una trombosis como resultado del síndrome antifosfolípido, la terapia aguda generalmente se administra con heparina. Hace que el trombo se disuelva. Luego, el paciente recibe el ingrediente activo fenprocumón. Evita que se formen más coágulos de sangre.
Tratamiento si se detectan anticuerpos sin trombosis previa
Las personas que no presentan síntomas, pero que tienen anticuerpos antifosfolípidos, tienen un mayor riesgo de trombosis. En algunos casos, es apropiado el tratamiento preventivo con medicamentos anticoagulantes (ácido acetilsalicílico). Aquí, el médico decide caso por caso si la terapia preventiva tiene sentido.
Tratamiento durante el embarazo
Para las mujeres diagnosticadas con síndrome antifosfolípido, es recomendable consultar con su médico antes de un embarazo planificado. Los anticoagulantes orales como el fenprocumón pueden dañar al feto. Por lo tanto, el médico ajustará la terapia de APS que se inició antes del embarazo en consecuencia.
Las pacientes con SAF que desean tener hijos y aquellas a las que se les diagnostica un embarazo reciben heparina (de bajo peso molecular) una vez al día. La heparina no llega al niño a través de la placenta y, por lo tanto, es inofensiva para la madre y el niño. Las mujeres embarazadas a menudo reciben una dosis baja de ácido acetilsalicílico hasta la semana 36 de embarazo.
Últimos estudios
Los últimos estudios sobre síndrome antifosfolípido muestran que los anticoagulantes orales directos (DOAC / NOAC) no deben usarse en grupos de alto riesgo.
En septiembre de 2018, se publicaron los resultados del estudio TRAPS (Ensayo sobre rivaroxabán en el síndrome antifosfolípido): los investigadores compararon los dos ingredientes activos rivaroxabán y warfarina en pacientes de alto riesgo con SAF. El estudio finalizó prematuramente porque los pacientes tratados con el anticoagulante oral directo (ACOD) rivaroxabán tuvieron significativamente más complicaciones (predominantemente trombosis arterial).
Un metanálisis (resumen de varios estudios) también mostró un mayor riesgo de ACOD en comparación con los antagonistas de la vitamina K (p. Ej., Warfarina).
De acuerdo con las recomendaciones actuales de la European Rheumatism League de 2019, el rivaroxabán no debe usarse en pacientes con SAF triple positivo, sino que debe ser reemplazado por antagonistas de la vitamina K.
Evitar
Dado que se desconoce el desencadenante del síndrome antifosfolípido, no existen medidas preventivas específicas. Las personas que ya han sufrido una trombosis deben someterse a revisiones periódicas con su médico y tomar con cuidado cualquier medicamento recetado.
Se aconseja a las mujeres con SAF que eviten los medicamentos que contienen estrógeno, como los que se utilizan para la anticoncepción o el tratamiento de los síntomas de la menopausia. Porque el estrógeno puede aumentar significativamente el riesgo de trombosis.
Además, es recomendable prestar atención a un estilo de vida equilibrado. Esto incluye abstenerse de nicotina, suficientes líquidos, una dieta saludable, mucho ejercicio regular y suficientes fases de relajación y recuperación.
pronóstico
No existe cura para APS. Sin embargo, con un tratamiento personalizado y controles periódicos con un médico, el riesgo de trombosis puede reducirse significativamente.
Etiquetas: aptitud física estrés salud digital






.jpg)