Soriasis
Christiane Fux estudió periodismo y psicología en Hamburgo. El experimentado editor médico ha estado escribiendo artículos de revistas, noticias y textos fácticos sobre todos los temas de salud imaginables desde 2001. Además de su trabajo para, Christiane Fux también se dedica a la prosa. Su primera novela policiaca se publicó en 2012, y también escribe, diseña y publica sus propias obras policiacas.
Más publicaciones de Christiane Fux Todo el contenido de es verificado por periodistas médicos.La psoriasis es una enfermedad cutánea inflamatoria y no contagiosa. La predisposición a esto se hereda. Los síntomas típicos son manchas rojas bien definidas cubiertas de escamas plateadas y picazón intensa. La psoriasis progresa en brotes. Hasta ahora no es curable, pero a menudo es fácil de tratar. Lea aquí sobre las causas de la psoriasis, cómo se manifiesta y qué puede hacer al respecto.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. L41M07L40

Breve descripción
- Descripción: enfermedad cutánea inflamatoria, no contagiosa, casi siempre crónica con progresión intermitente, descamación severa de la piel, progresión intermitente
- Síntomas: áreas de la piel enrojecidas y claramente delimitadas cubiertas de escamas plateadas, picazón intensa
- Causas: predisposición genética, reacción autoinmune en la piel, posibles desencadenantes de recaídas son estrés, infecciones, cambios hormonales, irritación y daño cutáneo
- Tratamiento: medicación (pomadas y cremas antiinflamatorias con urea y ácido salicílico, inmunomoduladores, inhibidores de TNF-alfa, inhibidores de interleucina), ajuste de dieta, técnicas de relajación
- Dieta: Dieta mediterránea: mucho pescado, poca carne, muchas verduras, aceites de cocina que contienen omega-3, vitaminas; Abstenerse del alcohol
- Pronóstico: incurable; Sin embargo, el número, la duración y la gravedad de los ataques pueden reducirse significativamente con el tratamiento adecuado; la ausencia total de síntomas es rara.
Psoriasis: causas y desencadenantes
La psoriasis (psoriasis vulgaris) es una enfermedad cutánea inflamatoria, no contagiosa, casi siempre crónica que progresa en recaídas. Su causa exacta aún no está clara, pero se conocen varios factores que juegan un papel en el desarrollo de la enfermedad.
Predisposición genética
Las personas con psoriasis están genéticamente predispuestas a la afección de la piel. Esta es la razón por la que los niños cuyos padres tienen psoriasis también tienen un riesgo mucho mayor de desarrollar la enfermedad. Pero no todas las personas que portan los genes de riesgo también contraen psoriasis. La enfermedad a menudo solo estalla cuando se agrega un factor desencadenante. Pero también hay casos en los que los síntomas aparecen sin que se reconozca un desencadenante específico.
Sistema inmunológico mal dirigido
El actor principal en la aparición de la enfermedad es el sistema inmunológico. Las células inmunes reaccionan a un ataque de psoriasis como una lesión cutánea: desencadenan reacciones inflamatorias en la piel y aceleran los procesos de renovación cutánea. Esta es la razón por la que se forma constantemente un número excesivo de nuevas células de la piel. Por lo general, la epidermis se renueva por sí sola en cuatro semanas. Es solo de tres a cuatro días para los pacientes con psoriasis.
Cambios en la piel en la psoriasis
Desencadenantes de la psoriasis
Hay una serie de factores que pueden desencadenar la psoriasis o provocar un nuevo brote.
Infecciones: en el curso de una infección, el sistema inmunológico no solo se vuelve contra los patógenos, sino también contra la piel sana. En principio, toda infección puede provocar un brote de psoriasis, por ejemplo, una infección por estreptococos (bacterias que pueden causar neumonía e infecciones del tracto urinario, entre otras cosas), sarampión, una infección similar a la gripe, una infección por VIH o una infección. inflamación crónica.
Estrés: para algunos, la enfermedad estalla en momentos de mayor estrés emocional, por ejemplo, después de la muerte de un familiar, durante el estrés en la escuela o cuando se pierde un trabajo.
Cambios hormonales: la psoriasis a menudo ocurre por primera vez cuando se altera el equilibrio hormonal. Esto puede ocurrir durante la pubertad, el embarazo o la menopausia.
Lesiones cutáneas: cortes y raspaduras, pero también quemaduras e incluso quemaduras solares pueden provocar un brote.
Irritación mecánica: los rasguños, la presión, por ejemplo, de un cinturón apretado y la ropa abrasiva son otros posibles desencadenantes.
Medicamentos: se sabe que algunos medicamentos también pueden desencadenar brotes de psoriasis. Éstos incluyen:
- Fármacos antihipertensivos (inhibidores de la ECA, betabloqueantes)
- Medicamentos para reducir el colesterol (estatinas)
- Analgésicos (aspirina, ibuprofeno, diclofenaco)
- interferón
- Fármacos antipalúdicos y antirreumáticos.
- algunos antibióticos (por ejemplo, tetraciclinas)
Tratamiento de la psoriasis
Actualmente, la psoriasis no es curable. Sin embargo, la gravedad y el número de ataques se pueden reducir significativamente con enfoques de tratamiento modernos. Si los síntomas mejoran en al menos un 75 por ciento, el tratamiento se considera exitoso.
El cuidado de la piel como base
El cuidado adecuado es la base de toda terapia para la psoriasis. La piel de las personas psoriásicas está seca. Los productos a base de aceite y reposición de lípidos son, por tanto, la elección correcta. También existen cremas y ungüentos con urea o ácido salicílico. Ayudan a la piel a almacenar humedad.
Los medicamentos ralentizan el sistema inmunológico
Si los productos para el cuidado no son suficientes, las cremas y ungüentos antiinflamatorios pueden ayudar. Contienen, por ejemplo, cortisona o ditranol como principios activos.
En el caso de los cursos moderados y graves de psoriasis, la piel no solo se trata directamente, sino que también se suprime la actividad excesiva del sistema inmunológico con tabletas o inyecciones. Estos contienen los denominados inmunomoduladores como acitretina, ciclosporina o metotrexato (MTX).
La última generación de terapias son anticuerpos modificados genéticamente. Están dirigidos contra ciertas sustancias mensajeras que calientan la actividad del sistema inmunológico. Estos incluyen varios inhibidores de TNF-alfa y anticuerpos de interleucina. Son muy costosos y, por lo tanto, solo se prescriben cuando otras opciones de terapia son insuficientes.
Tratamientos de luz y baño
La piel de las personas con psoriasis también se beneficia de la luz solar. Por lo tanto, la terapia de luz (fototerapia) con la radiación adecuada puede ayudar.
El agua salada también alivia los síntomas, especialmente la salmuera. Los tratamientos de luz y spa a menudo se combinan para formar una terapia de foto balneo: el agua salada hace que la piel sea más sensible a los rayos de luz.
Técnicas de relajación y psicoterapia.
El estrés es uno de los principales desencadenantes de los brotes de psoriasis. Los pacientes con psoriasis se benefician de técnicas de relajación como el entrenamiento autógeno o la relajación muscular progresiva.
La psoriasis puede ser emocionalmente estresante. Muchos pacientes se sienten poco atractivos e inhibidos, otras personas a menudo los encuentran con disgusto y rechazo; muchas personas que no se ven afectadas no saben que la psoriasis no es contagiosa. La psicoterapia puede ayudar al paciente a afrontar el estrés psicológico de la enfermedad.
¿Le gustaría saber más sobre las opciones terapéuticas para la psoriasis? Entonces lea el artículo Tratamiento de la psoriasis
Psoriasis - Dieta
Los síntomas de la psoriasis son el resultado de reacciones inflamatorias excesivas en el cuerpo. Los alimentos y los alimentos de lujo que alimentan estos procesos inflamatorios deben evitarse en las personas con psoriasis. Sobre todo, esto incluye:
- alcohol
- Alimentos con alto contenido de ácido araquidónico, como carnes y embutidos
Pero también hay alimentos que tienen efecto antiinflamatorio. Esto incluye:
- Frutas y verduras que atrapan moléculas agresivas de oxígeno.
- Pescado, especialmente pescado de mar azul, que es rico en ácidos grasos omega-3 antiinflamatorios
- Aceites comestibles con ácidos grasos omega-3 como aceite de linaza o aceite de semilla de uva
Muchos pacientes con psoriasis informan que su piel mejora cuando omiten ciertos alimentos, como frutas cítricas o especias picantes. Lo que son, sin embargo, difiere de un paciente a otro. Así que tienes que descubrir por ti mismo qué es bueno para tu piel. Un diario de alimentos puede ayudarte con esto.
Perder el exceso de peso
El tejido graso, especialmente los depósitos de grasa en el abdomen, produce constantemente mensajeros inflamatorios. Los pacientes obesos con psoriasis pueden mejorar significativamente sus síntomas si pierden peso. Los consejos de dieta anteriores le ayudarán a perder el exceso de peso. Además, busque el consejo de su médico o nutricionista.
Para obtener más información sobre la dieta para la psoraisis, lea el artículo Psoriasis - Dieta
-
"No frotes la caspa con la toalla"
Tres preguntas para
Dr. medicina Patrick Hering,
Especialista en dermatología y alergología -
1
¿Tiene que depender de la cortisona de por vida con psoriasis?
Dr. medicina Patrick Hering
No, la cortisona no es una terapia a largo plazo. Es solo un componente básico en el tratamiento de la psoriasis. Otros son la fototerapia o los análogos de la vitamina D3. Para los casos graves, también existen principios activos que pueden tomarse por vía oral y actuar en todo el organismo. Desafortunadamente, la psoriasis es una enfermedad genética que no se puede curar. Para evitar los brotes, trate de evitar posibles desencadenantes como el alcohol, la nicotina o ciertos medicamentos.
-
2
¿El estrés promueve la psoriasis?
Dr. medicina Patrick Hering
El estrés es uno de los factores desencadenantes más poderosos y evitarlo es especialmente difícil. Porque el estrés es todo aquello que incomoda a las personas. Sin embargo, lo que puede prevenir es el "estrés" mecánico o químico de la piel irritada. Esto se debe a que las placas pueden empeorar si se frotan con un cepillo o una toalla, por ejemplo. Este fenómeno incluso tiene su propio nombre: el fenómeno de Koebner.
-
3
Como experto, ¿tiene algún consejo especial para los afectados?
Dr. medicina Patrick Hering
¡Acude al especialista y obtén ayuda allí! La psoriasis es una enfermedad sistémica y a menudo se asocia con otras enfermedades, por ejemplo, del corazón. Si no se trata, no solo restringe la calidad de vida, sino que incluso puede reducir la esperanza de vida. Hoy en día, el especialista puede tratar la psoriasis de forma bien y eficaz.
-
Dr. medicina Patrick Hering,
Especialista en dermatología y alergologíaDr. medicina Patrick Hering fue el médico jefe adjunto de la Clínica de Dermatología PsoriSol (Hersbruck). Dirige una práctica de dermatología, alergología, medicina láser y cirugía ambulatoria en Munich.
Psoriasis: síntomas
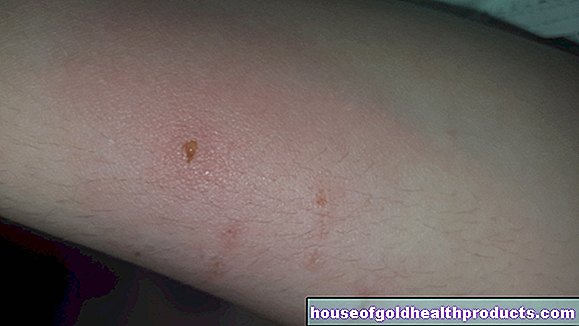
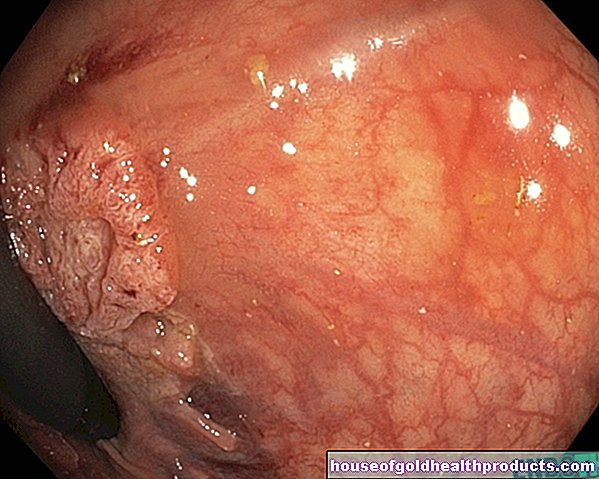
La mayoría de los pacientes con psoriasis padecen psoriasis vulgar. Típico de esta forma de psoriasis son manchas en la piel muy definidas, rojas y ligeramente elevadas. Están cubiertos de escamas de color blanco plateado llamadas placas. Las áreas afectadas de la piel son a veces pequeñas y puntiformes, pero también pueden ser más grandes. También pueden causar mucha comezón.
Las escamas superficiales son fáciles de raspar. Los más profundos, por otro lado, se asientan más firmemente sobre una capa de piel joven y delgada. Si se quita esta cutícula, se produce un pequeño sangrado cutáneo puntiforme (fenómeno de Auspitz).
Las placas se encuentran preferentemente en las siguientes partes del cuerpo:
- Codo
- rodilla
- Área del sacro
- cabeza peluda
- Pliegue glúteo
- Área detrás de las orejas
- Región del ombligo
En casos graves, los cambios cutáneos inflamados no se limitan a ciertas regiones, sino que ocurren en grandes áreas de la piel del cuerpo.
Formas especiales de psoriasis
Además de la psoriasis vulgar, existen muchas otras formas de psoriasis que provocan diferentes síntomas. Los más importantes se explican a continuación:
Psoriasis guttata
Esta forma común de psoriasis ocurre principalmente después de infecciones estreptocócicas (almendras) previas y se manifiesta en forma de numerosas manchas pequeñas. La psoriasis guttata a menudo se acompaña de picazón intensa.
Una vez que la infección ha terminado, puede retroceder o convertirse en psoriasis vulgar crónica. Entonces, las manchas no suelen ser tan numerosas, sino más grandes.
Psoriasis eruptiva-exantemática
La psoriasis eruptiva-exantemática es una forma de psoriasis guttata. También ocurre principalmente después de infecciones, pero también puede ser la primera forma de una nueva enfermedad (primera manifestación) con psoriasis.
En unas pocas semanas, aparecen focos pequeños, a menudo con mucha picazón, en partes del cuerpo donde no ocurre la "psoriasis común" (psoriasis vulgaris). La psoriasis eruptivo-exantemática puede curarse por sí sola o volverse crónica.
Psoriasis exudativa
La psoriasis exudativa es una forma de psoriasis altamente inflamatoria. Por lo general, comienza con síntomas de psoriasis eruptiva-exantemática. Las áreas afectadas se enrojecen y desarrollan una "costura" inflamada como resultado. Las secreciones de la herida salen a la superficie y cubren los focos de psoriasis en forma de costras amarillentas.
Psoriasis pustulosa
La psoriasis pustulosa es una forma especial bastante rara de psoriasis. Aquí son típicas las vesículas (pústulas) llenas de pus sobre la piel enrojecida. Esta forma de psoriasis generalmente ocurre en las manos y los pies, especialmente en las palmas de las manos y las plantas de los pies. Pero también existe una forma generalizada en la que se ve afectado todo el cuerpo.
Eritrodermia psoriásica
La eritrodermia psoriásica es una forma rara de psoriasis en la que toda la piel se enrojece y se vuelve gruesa. Esto lo hace más rígido y puede desgarrar las juntas y formar las llamadas grietas. La escala es menos pronunciada en esta forma. Debido a la extensa inflamación de la piel, los pacientes suelen desarrollar también síntomas generales como fiebre, fatiga y sensación de enfermedad.
La eritrodermia psoriásica generalmente ocurre después de una fuerte radiación ultravioleta, una terapia local agresiva o una enfermedad viral o bacteriana.
Psoriasis inversa
La psoriasis inversa ocurre principalmente en áreas del cuerpo donde las superficies de la piel se frotan entre sí, por ejemplo, debajo de las axilas o los senos, en el vientre y los pliegues anales y en los huecos de las rodillas. En la psoriasis inversa, no hay capa escamosa porque se afloja por la fricción de la piel.
Psoriasis del cuero cabelludo
La psoriasis también afecta el cuero cabelludo en más de dos tercios de los pacientes. Las placas a menudo se extienden más allá de la línea del cabello y se pueden ver claramente en la frente o en el cuello. Esto es particularmente estresante para los afectados, ya que los cambios en la piel son difíciles de ocultar aquí.
El tratamiento se realiza con los mismos principios activos que en el resto del cuerpo, salvo que no se utilizan cremas en la cabeza pilosa, sino champús adecuados. Para que funcionen, las escamas primero deben aflojarse y retirarse si es posible. También hay champús especiales para esto.
Si el tratamiento externo no es suficiente, los medicamentos que ralentizan la actividad del sistema inmunológico también pueden ayudar con la psoriasis del cuero cabelludo.
Puede leer más sobre esta forma de psoriasis en el artículo Psoriasis - Cuero cabelludo.
Artritis psoriásica
Aproximadamente uno de cada cinco pacientes con psoriasis desarrolla artritis psoriásica a medida que avanza la enfermedad: la inflamación se extiende a las articulaciones (artritis = inflamación de las articulaciones). Pero, por lo general, se necesitan algunos años hasta entonces. Sin embargo, la artritis psoriásica puede ocurrir antes de que aparezcan los síntomas cutáneos. En casos individuales, la piel permanece completamente libre de síntomas.
La artritis psoriásica puede afectar la membrana sinovial, los huesos, el periostio y las articulaciones de las cápsulas articulares, los tendones o los ligamentos. Las siguientes articulaciones se ven afectadas:
- A menudo, las articulaciones de los dedos de las manos y los pies se inflaman. Luego duelen y se hinchan. A menudo, estos síntomas se confunden con reumatismo o gota.
- Para algunos pacientes, son las articulaciones más grandes en particular las que causan molestias, simétricamente desde la clavícula hasta el tobillo.
- Los síntomas rara vez ocurren en la columna o en las articulaciones sacro-ilíacas de la pelvis (articulaciones sacroilíacas). Esto puede endurecer las articulaciones. Esta forma a menudo se confunde con la espondilitis anquilosante.
Diagnostico y tratamiento
El diagnóstico de artritis psoriásica a menudo solo se realiza cuando están presentes los cambios característicos de la piel y las uñas y el llamado factor reumatoide no puede detectarse en la sangre.
La artritis psoriásica se trata en casos más leves con antiinflamatorios no esteroides, que se supone que contienen la inflamación. La fisioterapia también puede ayudar. En casos más graves, el paciente recibe medicamentos más fuertes que debilitan el sistema inmunológico.
Para obtener información más detallada sobre esta forma de psoriasis, consulte la publicación Artritis psoriásica.
Psoriasis ungueal
A menudo, las uñas de las manos y los pies cambian con la psoriasis (hasta en el 50 por ciento de todos los pacientes con psoriasis y hasta en el 70 por ciento de todos los pacientes con artritis psoriásica). Por lo general, no solo se ve afectada una uña, sino varias al mismo tiempo.
Son típicos diferentes patrones de manchas característicos en las uñas. A menudo, las uñas también pierden su fuerza: se vuelven porosas o incluso se desmoronan. Una uña afectada también puede caerse por completo, por ejemplo, si el lecho ungueal se inflama o la piel debajo de la uña está muy escamosa.
Diagnostico y tratamiento
El diagnóstico es difícil si la psoriasis ungueal se desarrolla antes de que los síntomas cutáneos de la psoriasis sean visibles. Entonces existe el riesgo de confusión con infecciones fúngicas o eccema.
La psoriasis ungueal debe tratarse lo antes posible para que el estado de las uñas no se deteriore más. Sin embargo, a menudo se necesitan meses para que el tratamiento funcione y, dado que las uñas crecen lentamente, los cambios permanecen visibles durante mucho tiempo.
Para el tratamiento, hay preparados disponibles que se aplican a la uña enferma, como ungüentos o esmaltes de uñas especiales. Contienen, por ejemplo, cortisona o urea como principios activos. Algunos pacientes también reciben otras terapias como PUVA o tratamiento interno (sistémico) con comprimidos, inyecciones o infusiones.
Puede encontrar más información sobre este aspecto específico de la psoriasis en el texto sobre psoriasis ungueal.
Psoriasis: exámenes y diagnóstico
El médico reconoce la psoriasis por los cambios cutáneos típicos que suelen aparecer en regiones corporales características como codos, rodillas, pliegues glúteos y cabeza vellosa.
Una simple prueba cutánea también proporciona una evidencia clara: es típico de la psoriasis que se produzca un sangrado cutáneo puntiforme cuando se extrae la última cutícula del área afectada.
Las uñas también cambian con frecuencia con la psoriasis: están manchadas, amarillentas y quebradizas. Tales cambios en las uñas pueden confirmar la sospecha de psoriasis.
Si el diagnóstico no está claro, el médico puede tomar una muestra de piel (biopsia) para descartar otras enfermedades con síntomas similares. Esto incluye:
- Enfermedades por hongos
- Liquen cutáneo
- sífilis
- Eczema
Psoriasis: curso de la enfermedad y pronóstico
La psoriasis puede ocurrir a cualquier edad. Sin embargo, a menudo estalla por primera vez en la edad adulta. En Alemania, alrededor del dos por ciento de la población padece psoriasis de forma más o menos grave.
Actualmente no existe cura para la enfermedad. Se desarrolla en episodios, es decir, momentos relativamente libres de síntomas se alternan con fases de síntomas graves de psoriasis. En algunos pacientes, los síntomas desaparecen por completo durante un tiempo prolongado o incluso nunca regresan.
La psoriasis es muy diferente de un individuo a otro con respecto a:
- Severidad y tipo de síntomas cutáneos.
- Localización (ubicación) de los síntomas cutáneos
- Duración de los ataques
- Frecuencia y gravedad de las recaídas.
- Duración de los períodos (relativamente) libres de síntomas
Prevenir brotes
Al adoptar un estilo de vida apropiado, los propios pacientes con psoriasis pueden ayudar a garantizar que las recaídas sean menos frecuentes y menos graves. Esto incluye, en particular, la capacidad de afrontar el estrés y evitar el estrés innecesario, una dieta antiinflamatoria, la reducción del exceso de peso y la renuncia al alcohol y los cigarrillos.
Información adicional
Libros:
- Schäfer, G.N.: Psoriasis (psoriasis) / neurodermatitis (eccema endógeno) - Respuestas a preguntas cotidianas de A-Z, autoedición, 2006
Pautas:
- Directriz S3 "Terapia de la psoriasis vulgar" de la Sociedad Dermatológica Alemana, a partir de 2017
Grupos de autoayuda:
- Asociación Alemana de Psoriasis: https://www.psoriasis-bund.de/selbsthilfe-vor-ort/
- Grupo de trabajo de autoayuda para la psoriasis e.V .: http://www.psoriasis-selbsthilfe.org/