Cáncer de hígado
y Martina Feichter, editora médica y bióloga Actualizado enDr. medicina Julia Schwarz es escritora independiente en el departamento médico de
Más sobre los expertos deMartina Feichter estudió biología con una asignatura optativa de farmacia en Innsbruck y también se sumergió en el mundo de las plantas medicinales. De ahí no fue lejos para otros temas médicos que aún la cautivan hasta el día de hoy. Se formó como periodista en la Academia Axel Springer en Hamburgo y ha estado trabajando para desde 2007, primero como editora y desde 2012 como escritora independiente.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.
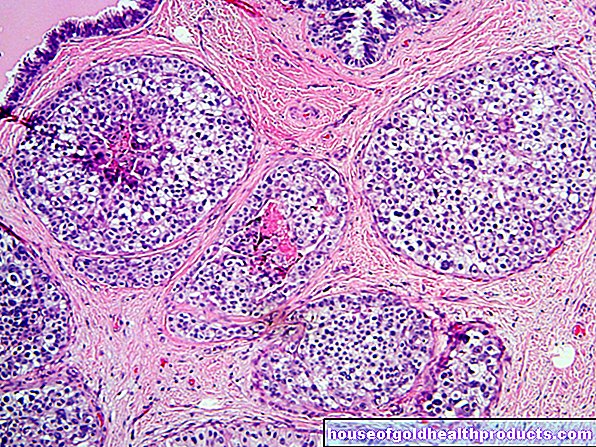
El cáncer de hígado es un tumor maligno en el hígado. La mayoría de las veces se trata de cáncer de células hepáticas, que a menudo se desarrolla como resultado de una cirrosis hepática. Por lo general, solo causa síntomas como dolor abdominal superior y pérdida de peso no deseada en una etapa avanzada. El cáncer de células hepáticas afecta a los hombres con más frecuencia que a las mujeres. Lea más sobre este tipo de tumor y otras formas de cáncer de hígado aquí.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. C22C24
Cáncer de hígado: descripción
El cáncer de hígado es una enfermedad maligna del hígado. Este órgano realiza muchas tareas en el cuerpo:
- El hígado usa los nutrientes absorbidos por los intestinos. Por ejemplo, almacena el exceso de azúcar (glucosa) en forma de glucógeno. Ciertas vitaminas y hierro también se almacenan en el hígado cuando el cuerpo no los necesita.
- El órgano participa en el control del metabolismo del azúcar, las proteínas y las grasas.
- El hígado produce la bilis necesaria para la digestión de la grasa en los intestinos.
- Produce los factores de coagulación de la sangre, así como los materiales de partida para la formación de hormonas sexuales y las propias grasas del cuerpo.
- Como órgano central de desintoxicación, el hígado convierte y descompone contaminantes, drogas, alcohol y ciertas sustancias endógenas. Aquí también se produce la degradación de los glóbulos rojos viejos.
Estas tareas son vitales para el cuerpo. Una enfermedad hepática como el cáncer de hígado puede tener un impacto grave correspondiente. El tumor maligno se produce cuando las células del hígado se degeneran de modo que, en lugar de realizar sus tareas, comienzan a multiplicarse de manera descontrolada y desplazan el tejido sano en el proceso. Como resultado, el funcionamiento del hígado se ve cada vez más afectado.
Diferentes tipos de tumores hepáticos malignos.
Los tumores malignos dentro del hígado pueden tener diferentes orígenes. En consecuencia, se hace una distinción entre tumores hepáticos primarios y secundarios.
Tumores hepáticos primarios
Un tumor primario de hígado tiene su origen directamente en el hígado; aquí los médicos hablan de cáncer de hígado. Dependiendo de qué células degeneren, se producen diferentes formas de cáncer de hígado. Éstos incluyen:
- Cáncer de células hepáticas (carcinoma hepatocelular, HCC): en la gran mayoría de los casos, los tumores hepáticos primarios son carcinoma hepatocelular, un tumor maligno que surge de células hepáticas degeneradas (hepatocitos).
- Colangiocarcinoma intrahepático (iCC): este tumor hepático primario se desarrolla a partir de los conductos biliares dentro del órgano y es más común en mujeres que en hombres. El cáncer de las vías biliares también puede desarrollarse a partir de las vías biliares fuera del hígado y luego se denomina colangiocarcinoma extrahepático (eCC).
- Hemangiosarcoma del hígado: esta forma rara de cáncer de hígado comienza en las paredes de los vasos sanguíneos del hígado. Tal tumor maligno de los vasos sanguíneos puede desarrollarse no solo en el hígado, sino también en otras partes del cuerpo.
Tumores hepáticos secundarios
Los tumores hepáticos secundarios son metástasis hepáticas, es decir, asentamientos (tumores hijos) de un tumor canceroso en otra región del cuerpo. Este tumor original (tumor primario) a menudo se localiza en los pulmones, la mama, el útero, la próstata o el tracto gastrointestinal. Las células cancerosas individuales del tumor primario pueden llegar al hígado a través de la sangre y asentarse allí. En Europa, estas metástasis hepáticas son más frecuentes que el cáncer de hígado.
¡Solo el cáncer de hígado se trata a continuación!
Frecuencia de cáncer de hígado
El cáncer de hígado es relativamente raro en Europa: según la Organización Mundial de la Salud (OMS), 58.079 hombres y 29.551 mujeres fueron diagnosticados recientemente con él en 2020. La enfermedad se presenta predominantemente en la vejez.
En muchos países europeos y Estados Unidos, la incidencia de cáncer de hígado ha aumentado significativamente durante los últimos 35 años. Las razones de esto son probablemente el creciente número de casos de cirrosis hepática, obesidad y diabetes mellitus, así como los numerosos casos nuevos de hepatitis C en las décadas de 1960, 1970 y 1980, todos los cuales son factores de riesgo de cáncer de hígado.
Cáncer de hígado: síntomas
Puede encontrar los síntomas del cáncer de hígado en el artículo Cáncer de hígado - Síntomas.
Cáncer de hígado: causas y factores de riesgo
Las causas exactas del cáncer de hígado aún no se comprenden completamente. Sin embargo, existen numerosos factores de riesgo conocidos que favorecen el desarrollo de cáncer de hígado (primario). Existen diferencias entre los diferentes tipos de cáncer de hígado primario. Éstos son los más importantes:
Factores de riesgo del carcinoma hepatocelular
Cirrosis del higado
El cáncer de células hepáticas se desarrolla en más del 80 por ciento de los casos como resultado de un hígado encogido (cirrosis del hígado). Las principales causas de la cirrosis hepática y, por tanto, del carcinoma de células hepáticas son:
- Inflamación crónica del hígado causada por los virus de la hepatitis C o de la hepatitis B
- consumo crónico de alcohol
- Hígado graso no alcohólico (se desarrolla principalmente como resultado de tener mucho sobrepeso y / o diabetes mellitus tipo 2)
Una infección crónica por hepatitis B y un hígado graso no alcohólico también pueden conducir directamente al cáncer de hígado, sin que la cirrosis hepática sea un "desvío".
Con la cirrosis hepática, el tejido hepático muere cada vez más y se cicatriza (fibrosis hepática). El hígado intenta compensar la pérdida progresiva de tejido funcional mediante la formación de muchas células hepáticas nuevas, de modo que se estimula la división celular. Debido a que pueden ocurrir errores en el código genético cada vez que una célula se divide, esto aumenta el riesgo de que se desarrollen células cancerosas. Por lo tanto, el cáncer de células hepáticas es una consecuencia común de la cirrosis hepática.
Sustancias tóxicas para el hígado (hepatotoxinas)
Varias toxinas también pueden causar cáncer de hígado, como las aflatoxinas. Se trata de toxinas cancerígenas (cancerígenas) muy potentes producidas por el moho (Aspergillus flavus). El hongo a menudo coloniza nueces y granos cuando crecen en malas condiciones (sequía) y luego se almacenan húmedos. El cáncer de hígado causado por la toxina del moho es significativamente más común en los países tropicales subtropicales que en Europa.
Otras hepatotoxinas que pueden promover el carcinoma de células hepáticas son, por ejemplo, el arsénico semimetálico y el gas tóxico cloruro de vinilo (material de partida para el cloruro de polivinilo, PVC).
Enfermedad por almacenamiento de hierro (hemocromatosis)
El trastorno congénito del metabolismo del hierro también aumenta el riesgo de que se desarrolle cáncer de hígado a partir de células hepáticas degeneradas: en la hemocromatosis, el cuerpo deposita un exceso de hierro en el cuerpo, incluso en el hígado. El aumento del contenido de hierro daña el tejido a largo plazo y puede causar cirrosis hepática, como se mencionó anteriormente, un factor de riesgo importante para el cáncer de células hepáticas.
Colangiocarcinoma intrahepático (iCC): factores de riesgo
La inflamación biliar crónica, que puede tener varias causas, aumenta el riesgo de cáncer de vías biliares dentro (y fuera) del hígado. Por ejemplo, el cáncer de vías biliares a menudo se presenta en pacientes con colangitis esclerosante primaria (CEP). Se trata de una inflamación crónica del conducto biliar relacionada con el sistema inmunitario.
Otros posibles desencadenantes de la inflamación crónica de las vías biliares y, por lo tanto, un factor de riesgo de cáncer de las vías biliares son las infecciones crónicas, por ejemplo, con la bacteria tifoidea, los virus de la hepatitis B o C, el VIH o varios parásitos (como el parásito hepático chino).
Hemangiosarcoma del hígado: factores de riesgo
Este tipo de cáncer de hígado es causado principalmente por la exposición a diversas toxinas. Por ejemplo, el cloruro de vinilo mencionado anteriormente puede promover no solo el carcinoma de células hepáticas sino también los tumores vasculares malignos. En otros casos, los hemangiosarcomas resultan ser un daño a largo plazo al agente de contraste de rayos X utilizado anteriormente Thorotrast o como resultado del daño por radiación.
Los esteroides anabólicos, que algunos atletas y culturistas usan indebidamente para desarrollar músculo, representan otro factor de riesgo para un tumor canceroso que se origina en los vasos sanguíneos.
Cáncer de hígado: exámenes y diagnóstico
La persona adecuada para contactar si sospecha de cáncer de hígado es su médico de familia o un especialista en medicina interna y gastroenterología.
En personas con ciertos factores de riesgo de cáncer de hígado (como cirrosis hepática, infección crónica por hepatitis B o C), pueden ser útiles los exámenes regulares para la detección temprana del cáncer de hígado.
Historial médico y examen físico.
Al principio, el médico recopilará su historial médico en una discusión detallada (anamnesis). Le pedirá que le describa sus síntomas en detalle y le preguntará sobre su estado general de salud, su estilo de vida y cualquier enfermedad subyacente. Posibles preguntas al respecto son, por ejemplo:
- ¿Tiene usted una inflamación crónica del hígado (hepatitis) o cirrosis del hígado?
- ¿Ha realizado viajes al extranjero a Asia o África en los últimos años?
- ¿Cuánto alcohol bebes todos los días? ¿Hubo momentos en la vida en los que bebiste más?
- ¿Tiene parejas sexuales que cambian con frecuencia? (-> Mayor riesgo de hepatitis B y C)
La conversación va seguida de un examen físico: en el cáncer de hígado, el hígado puede estar tan agrandado que el médico puede palparlo debajo del arco costal derecho. En la cirrosis hepática, el factor de riesgo más importante para el cáncer de hígado (más precisamente: cáncer de células hepáticas), la superficie del hígado suele ser irregular e irregular. Eso también se puede sentir.
Como regla general, el médico también golpea el estómago con los dedos (percusión). De esta forma, puede determinar si hay agua en el abdomen (ascitis = ascitis). Este suele ser el caso de enfermedades hepáticas graves, como el cáncer de hígado.
Según el historial médico y el examen físico, el médico ya puede evaluar aproximadamente si existe la posibilidad de cáncer de hígado. Sin embargo, siempre son necesarios más exámenes para un diagnóstico confiable.
Análisis de sangre
Los análisis de sangre si se sospecha cáncer de hígado se utilizan principalmente para detectar una infección por hepatitis y los llamados marcadores tumorales. Los marcadores tumorales son sustancias que están formadas cada vez más por células tumorales. En el caso del cáncer de células hepáticas, la forma más común de cáncer de hígado, la alfa-1-fetoproteína (también: alfa-fetoproteína, AFP) aumenta en la sangre. Sin embargo, el nivel de AFP por sí solo no permite un diagnóstico confiable: por un lado, a menudo no aumenta en las primeras etapas del cáncer de hígado. Por otro lado, un nivel elevado de AFP también puede tener otras razones además del cáncer de hígado. Estos incluyen, por ejemplo, inflamación hepática relacionada con virus (hepatitis viral), cirrosis hepática, tumor testicular y embarazo.
El valor de AFP es más importante para monitorear el progreso que para diagnosticar cáncer de hígado.
También se miden varios valores hepáticos en la sangre como parámetros generales de la función hepática. Estos incluyen enzimas hepáticas (como AST / GOT y ALT / GPT), parámetros de síntesis hepática (factores de coagulación sanguínea dependientes de vitamina K, albúmina, colinesterasa) y, típicamente, valores elevados (gamma-GT, AP, bilirrubina) en congestión biliar.
Procedimientos de imagen
Un examen de ultrasonido (ecografía) permite una evaluación inicial del estado del hígado. Puede producir cambios estructurales en el órgano y posiblemente un tumor visible. Se obtienen imágenes más claras administrando un agente de contraste (ecografía con contraste mejorado, CEUS).
Además, a menudo se utilizan imágenes por resonancia magnética (imágenes por resonancia magnética, IRM) y / o tomografía computarizada (TC). Proporcionan imágenes más detalladas que una ecografía normal, especialmente si al paciente se le administra un agente de contraste durante el examen, como suele ser el caso.
La resonancia magnética y la tomografía computarizada no solo ayudan a aclarar la sospecha de cáncer de hígado, sino también a buscar tumores secundarios (metástasis) en otras partes del cuerpo.
La importancia de los distintos métodos de obtención de imágenes depende del caso individual. Si, por ejemplo, se sospecha cáncer de células hepáticas (carcinoma hepatocelular) en pacientes con cirrosis hepática, se recomienda una resonancia magnética con administración de agente de contraste como método de diagnóstico por imagen.
Si no se permite realizar una resonancia magnética (por ejemplo, para pacientes con marcapasos) o si proporciona un hallazgo poco claro, se utiliza una tomografía computarizada (TC) y / o un examen de ultrasonido con contraste (CEUS) para el diagnóstico.
biopsia
A veces, el cáncer de hígado solo se puede diagnosticar con certeza si se toma una muestra de tejido y se examina con un microscopio en el laboratorio. La muestra de tejido se toma por medio de una punción: el médico, bajo control ecográfico o de TC, inserta una aguja hueca fina a través de la pared abdominal hasta el hígado y de ese modo extrae tejido del área sospechosa. El paciente recibe un anestésico local para el procedimiento para que no sienta ningún dolor.
Cáncer de hígado: clasificación según la diseminación
Como otras enfermedades tumorales, el cáncer de hígado se divide en diferentes estadios según la UICC (Union internationale contre le cancer). La clasificación depende de la diseminación del tumor. Esto, a su vez, se define mediante la denominada clasificación TNM: T significa tamaño del tumor, N significa compromiso de los ganglios linfáticos (latín: nodus) en el área del tumor y M para metástasis (asentamientos secundarios) en regiones corporales más distantes (distantes metástasis). La clasificación se puede utilizar para describir exactamente hasta qué punto se ha diseminado un tumor al tejido circundante. Por tanto, la estadificación según la UICC depende directamente de la clasificación TNM.
Clasificación TNM en cáncer de hígado:
Tamaño del tumor (T):
- T1: tumor único (solitario) que aún no ha invadido los vasos sanguíneos.
- T2: tumor solitario con afectación vascular o varios (múltiples) tumores con un diámetro máximo de cinco centímetros.
- T3: varios tumores de más de cinco centímetros de diámetro o tumores con afectación de una rama mayor de la vena porta y de la vena hepática.
- T4: tumor (s) con afectación de órganos adyacentes o tumor (s) con perforación del peritoneo.
Ganglios linfáticos (N):
- NX: no se puede evaluar la afectación de los ganglios linfáticos.
- N0: los ganglios linfáticos no se ven afectados por las células cancerosas.
- N1: Los ganglios linfáticos se ven afectados por células cancerosas.
Metástasis a distancia (M):
- MX: no se pueden evaluar las metástasis a distancia.
- M0: Sin metástasis a distancia.
- M1: presencia de metástasis a distancia (por ejemplo, en los pulmones).
Etapas UICC:
|
Estadio UICC |
Clasificación TNM |
|
Estadio I. |
Hasta T1 N0 M0 |
|
Estadio II |
Hasta T2 N0 M0 |
|
Estadio III |
Hasta T4 N0 M0 |
|
Estadio IVa |
Cada T N1 M0 |
|
Estadio IVb |
Cada T, cada N y desde M1 |
Cáncer de hígado: tratamiento
La terapia del cáncer de hígado depende de varios factores, incluido el estadio del cáncer, la edad y el estado general del paciente. Hay varios métodos de tratamiento disponibles, que pueden usarse solos o en diferentes combinaciones:
Una operación ofrece la oportunidad de curar al paciente con cáncer de hígado al extirpar la parte enferma del hígado (resección parcial) o todo el hígado. En el segundo caso, el paciente recibe un hígado de donante (trasplante de hígado) como reemplazo.
En la mayoría de los casos, sin embargo, el cáncer de hígado está demasiado avanzado para la cirugía cuando se diagnostica. En lugar de una operación o para salvar el tiempo hasta el trasplante de hígado, se pueden considerar medidas locales que destruyan el tumor (métodos de terapia ablativa local).
Si el cáncer de hígado no puede eliminarse por completo mediante ablación local o quirúrgica, los pacientes pueden tratarse con embolización transarterial (quimio o radio) y / o con medicación. A veces, también se puede considerar la radioterapia de alta precisión (radioterapia de alta precisión). El objetivo de estos tratamientos es ralentizar el crecimiento tumoral y prolongar el tiempo de supervivencia de los afectados.
Cirugía / trasplante de hígado
En el cáncer de hígado, el cirujano intenta extirpar quirúrgicamente el tejido hepático afectado de la forma más completa posible. En el caso de un tumor pequeño, suele ser suficiente extirpar parte del hígado (resección parcial del hígado). Dado que el hígado generalmente tiene un gran potencial de regeneración, se puede extirpar quirúrgicamente hasta el 85 por ciento del tejido hepático. Mientras el 15 por ciento restante del hígado esté sano y en pleno funcionamiento, el hígado puede seguir haciendo su trabajo. Las células hepáticas sanas restantes reemplazan gradualmente el tejido extraído.
Si el cáncer de hígado se ha diseminado a tantas áreas del órgano que ya no es posible una resección quirúrgica parcial, es posible que se extirpe todo el órgano y se reemplace con un hígado de donante. Sin embargo, este tipo de trasplante de hígado solo se considera para unos pocos pacientes porque deben cumplirse varios requisitos previos. Por ejemplo, el tumor debe limitarse al hígado y no debe haber formado ningún tumor hijo (metástasis de cáncer de hígado), por ejemplo, en los ganglios linfáticos.
Procedimiento ablativo local
Existen varios métodos ablativos locales para tratar el cáncer de hígado. Éstos son los más importantes:
En la ablación por radiofrecuencia (RFA, RFTA, RITA), el médico inserta una sonda en el tumor maligno bajo la guía de una ecografía o una tomografía computarizada. Luego, el tejido tumoral se calienta a más de 100 grados Celsius utilizando ondas de radiofrecuencia. De esta manera, se pueden destruir áreas tumorales con un diámetro de hasta tres a cinco centímetros. Si hay varios focos tumorales, suelen ser necesarias varias sesiones. Cada uno de ellos se lleva a cabo bajo anestesia corta.
También con la ablación por microondas (MWA), el tejido tumoral se calienta localmente y, por lo tanto, se destruye. Sin embargo, aquí se utilizan temperaturas incluso más altas (hasta 160 grados) que con la ablación por radiofrecuencia (RFA).
Otro método de terapia local ablativa para el cáncer de hígado es la inyección percutánea de etanol o ácido acético (PEI). El médico inyecta alcohol (etanol) o ácido acético a través de la pared abdominal en el área afectada del hígado. Ambas sustancias provocan la muerte de las células cancerosas. El tejido sano circundante, por otro lado, se conserva en gran medida. La inyección percutánea de etanol o vinagre suele repetirse en varias sesiones a intervalos de varias semanas.
Los expertos recomiendan la ablación por radiofrecuencia o microondas como procedimiento de ablación local para el tratamiento del cáncer de células hepáticas (carcinoma hepatocelular). Las inyecciones percutáneas de etanol o ácido acético han demostrado ser menos efectivas que, por ejemplo, la ARF.
Embolización transarterial (quimio) (TAE / TACE)
La embolización es el cierre dirigido de los vasos sanguíneos. Como parte de la terapia del cáncer de hígado, esto se puede hacer con los vasos que suministran sangre al tumor:
Usando un acceso en las arterias inguinales, el médico empuja una cánula flexible (catéter) hasta la arteria hepática bajo control de rayos X. Cada tumor de hígado recibe oxígeno y nutrientes a través de una o más ramas de esta arteria. En el siguiente paso, el médico inyecta pequeñas partículas de plástico en estos vasos a través del catéter, cerrándolos así: las células cancerosas, que ahora están cortadas del suministro de sangre, mueren.
Este método de terapia se llama embolización transarterial (TAE). Se puede combinar con quimioterapia local: el médico también inyecta un ingrediente activo en las proximidades del tumor a través del catéter, que destruye las células cancerosas (agente quimioterapéutico). Entonces se habla de quimioembolización transarterial (TACE).
Embolización de radio transarterial (TARE)
Este procedimiento a menudo se llama Radioterapia Interna Selectiva (SIRT). Es un nuevo tipo de tratamiento con radiación local desde el interior. Se puede considerar si el cáncer de hígado no se puede extirpar quirúrgicamente y aún no se ha formado ningún asentamiento secundario:
Nuevamente, se inserta un catéter a través de la ingle hasta la arteria hepática. Luego, el médico usa este catéter para insertar numerosos gránulos radioactivos diminutos en los vasos que irrigan el tumor. Esto tiene dos efectos: por un lado, los vasos se cierran de modo que el tumor se corta del suministro de sangre. Por otro lado, las células cancerosas están expuestas a una alta dosis local de radiación que las mata.
Radioterapia de alta precisión
En la radioterapia de alta precisión, una dosis alta de radiación se dirige con mucha precisión desde el exterior a un área del cuerpo definida con precisión: el tumor o una metástasis. El procedimiento también se llama radiación estereotáctica ("Radioterapia corporal estereotáctica", SBRT). Se puede considerar cuando no sean posibles otras terapias locales para el tratamiento del cáncer de hígado.
Medicamento
Drogas dirigidas
En 2007, se aprobó sorafenib, el primer fármaco dirigido para el tratamiento del cáncer de hígado. Es un llamado inhibidor de múltiples quinasas: al bloquear ciertas enzimas, retrasa el crecimiento del tumor y los vasos sanguíneos que lo irrigan. El sorafenib se puede recetar para el cáncer de hígado avanzado.
Además del sorafenib, ahora se encuentran disponibles otros inhibidores enzimáticos (inhibidores de la tirosina quinasa y de la tirosina quinasa) para el tratamiento del cáncer de hígado, incluidos regorafenib y lenvatinib.
La terapia combinada con los anticuerpos monoclonales producidos artificialmente atezolizumab y bevacizumab es una opción para ciertos pacientes con cáncer de células hepáticas. El atezolizumab inhibe una proteína (PD-L1) producida por las células cancerosas, lo que asegura que el sistema inmunológico del cuerpo no actúe contra las células tumorales. Al bloquear PD-L1, atezolizumab puede levantar este "freno" en el sistema inmunológico para que el cuerpo pueda actuar de manera más eficaz contra las células malignas.
Bevacizumab inhibe específicamente el factor de crecimiento VEGF. Esto es producido por tumores para estimular la formación de nuevos vasos sanguíneos, para un mejor suministro del tumor. Al inhibir el VEGF, bevacizumab puede reducir el suministro y, por lo tanto, el crecimiento del tumor maligno.
El principio activo ramucirumab es otro anticuerpo monoclonal que se puede administrar en ciertos casos de cáncer de células hepáticas. Ocupa ciertos sitios de unión (receptores) del factor de crecimiento VEGF y, por tanto, bloquea su efecto.
El tratamiento con medicamentos dirigidos solo se considera para grupos de pacientes seleccionados.
Quimioterapia sistémica
Los médicos usan quimioterapia sistémica (= que afecta a todo el cuerpo) contra muchos tipos de cáncer, medicamentos que generalmente inhiben el crecimiento de células que se dividen rápidamente (como las células cancerosas).
Dicha quimioterapia no se usa como estándar en adultos con cáncer de células hepáticas porque generalmente no es muy efectiva. Sin embargo, en casos individuales, se puede considerar, por ejemplo, en el cáncer de hígado en etapa terminal, como una medida para aliviar el dolor (paliativo). El curso del cáncer de hígado no se puede detener por completo, pero al menos se puede ralentizar.
A diferencia de los adultos, los niños y adolescentes con cáncer de células hepáticas responden bien a la quimioterapia sistémica en casi la mitad de los casos. Por eso es estándar en el tratamiento de este grupo de pacientes.
Cáncer de hígado: curso de la enfermedad y pronóstico
La curación del cáncer de hígado depende del estadio de la enfermedad: cuanto antes se detecte la enfermedad, mejor será el pronóstico del cáncer de hígado.
Sin embargo, el tumor maligno a menudo solo se descubre en una etapa avanzada. Entonces, las opciones terapéuticas son limitadas. Como ocurre con la mayoría de las enfermedades tumorales, lo siguiente se aplica al cáncer de hígado: la esperanza de vida y las posibilidades de recuperación son escasas si el diagnóstico se realiza más tarde. En este momento, las células cancerosas ya se han diseminado a otros órganos y han formado tumores hijos (metástasis de cáncer de hígado). En la forma más común de cáncer de hígado, el carcinoma hepatocelular (cáncer de células del hígado), cinco años después del diagnóstico, un promedio del 15 por ciento de las mujeres y los hombres afectados siguen vivos (tasa de supervivencia a cinco años).
Cáncer de hígado: prevención
Si desea prevenir el cáncer de hígado, debe evitar los factores de riesgo conocidos (ver arriba) si es posible:
- Beba solo cantidades moderadas de alcohol o, si tiene una enfermedad hepática crónica (cirrosis, hepatitis crónica, etc.), no beba nada de alcohol. La comida de lujo puede causar daños masivos al hígado y causar cirrosis hepática en años, un factor de riesgo significativo para el desarrollo de cáncer de hígado.
- Consuma una dieta balanceada y baja en grasas con muchas verduras y frutas frescas, así como granos y alimentos integrales. Esto no ejercerá una presión excesiva sobre el hígado. Además, dicha dieta, junto con la actividad física regular, previene la obesidad y la diabetes, otros dos factores de riesgo del cáncer de hígado.
- No coma alimentos con moho (como cereales, maíz, maní o pistachos). Estos pertenecen a la basura; no basta con eliminar las partes visiblemente infectadas. El molde tendrá hilos invisibles formados durante mucho tiempo que corren a través de la comida.
- También es recomendable no consumir tabaco. El consumo de cigarrillos, etc. también está asociado con un mayor riesgo de cáncer de hígado.
- Las personas con enfermedad hepática crónica deben beber café porque puede contrarrestar la progresión de la cicatrización (fibrosis) en el hígado en estos pacientes y reducir el riesgo de cáncer de hígado (más precisamente: cáncer de células hepáticas). El efecto parece ser más pronunciado con una cantidad de café de tres o más tazas al día.
- Además, el tratamiento adecuado de las enfermedades hepáticas crónicas (como cirrosis, hepatitis B o C) es importante para reducir el riesgo de cáncer de hígado.
- La vacuna contra la hepatitis B (VHB) protege contra la inflamación del hígado causada por los virus de la hepatitis B. Se recomienda por defecto para todos los bebés a partir de los 2 meses de edad. También es aconsejable para determinados grupos de riesgo. Lea más sobre esto aquí.
- Hasta la fecha, no existe una vacuna para prevenir la hepatitis C. Sin embargo, otras medidas (por ejemplo, no compartir equipos de medicamentos como jeringas) pueden reducir el riesgo de infección por hepatitis C y, por lo tanto, de cáncer de hígado.
- Si es posible, los pacientes con diabetes no insulinodependiente deben ser tratados con metformina, un medicamento para reducir el azúcar en sangre. Reduce el riesgo de cáncer de hígado (más precisamente: cáncer de células hepáticas) en los afectados.