Deficiencia de alfa-1 antitripsina
Sophie Matzik es escritora independiente del equipo médico de
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.La deficiencia de alfa-1 antitripsina (síndrome de Laurell-Eriksson) es una enfermedad hereditaria en la que el cuerpo carece de la enzima alfa-1 antitripsina. Esto puede dañar los tejidos de los pulmones y el hígado. En casos extremos, la deficiencia de alfa-1 antitripsina puede poner en peligro la vida. Lea aquí cuáles son los síntomas típicos de la deficiencia de alfa-1 antitripsina y cómo puede vivir con la enfermedad a largo plazo.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. E88
Deficiencia de alfa-1 antitripsina: descripción
La deficiencia de alfa-1 antitripsina (también síndrome de Laurell-Eriksson o déficit de AAT) es una enfermedad hereditaria. La información genética incorrecta significa que la enzima alfa-1-antitripsina (AAT) no se produce correctamente, se reduce o ya no se produce en absoluto.
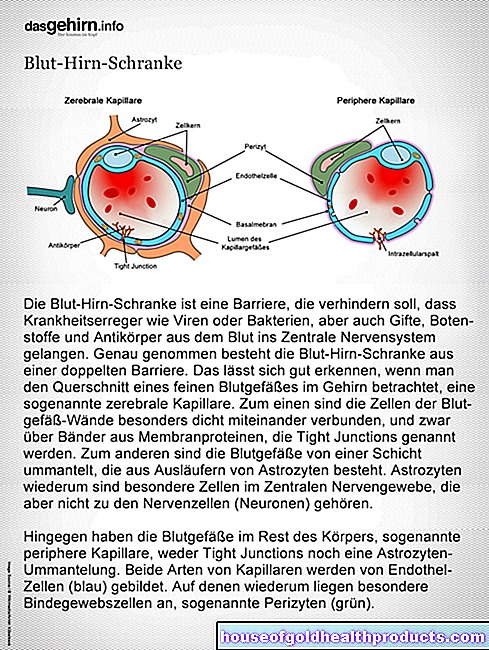
En personas sanas, la alfa-1 antitripsina se produce en el hígado, pero actúa en todo el cuerpo como parte de la respuesta inmunitaria. El sistema inmunológico de los pulmones juega un papel extremadamente importante, ya que está en contacto directo con el mundo exterior. Muchas sustancias ingresan a los pulmones con cada respiración, incluidos los patógenos potenciales.
Para matarlos o transportarlos de nuevo, los pulmones tienen varios mecanismos de defensa. Estos incluyen, por ejemplo, los granulocitos neutrófilos (un subtipo de glóbulos blancos. Destruyen los patógenos liberando una enzima llamada elastasa de neutrófilos, por ejemplo. Sin embargo, esto no está dirigido específicamente contra el patógeno y también puede destruir el tejido pulmonar).
Para prevenir esto, el cuerpo produce alfa-1 antitripsina, que inactiva la elastasa de los neutrófilos y, por lo tanto, protege el tejido pulmonar. Si no se produce suficiente alfa-1-antitripsina, la elastasa de neutrófilos puede destruir gradualmente el propio tejido pulmonar del cuerpo, lo que resulta en enfermedades secundarias como el enfisema pulmonar.
El daño tisular causado por la deficiencia de AAT se nota primero en los pulmones. Posteriormente también se afectan el hígado y la piel.
La enfermedad secundaria más común en una deficiencia de alfa-1-antitripsina es la enfermedad pulmonar obstructiva crónica (EPOC) con sobreinsuflación de los pulmones y el desarrollo de enfisema pulmonar. Esto hace que la respiración sea mucho más difícil para los afectados. El enfisema pulmonar puede poner en peligro la vida, ya que cada vez hay menos tejido disponible para el intercambio de gases o la respiración.
Una característica de la deficiencia de alfa-1-antitripsina es que el enfisema pulmonar suele aparecer entre los 30 y los 40 años y, por tanto, mucho antes que en la EPOC causada por el tabaquismo. El posible daño hepático causado por una deficiencia de alfa-1 antitripsina, por otro lado, generalmente ya se nota en la infancia y la adolescencia.
Deficiencia de alfa-1 antitripsina: prevalencia
La deficiencia de alfa-1 antitripsina es rara. La proporción de personas enfermas en Europa en las que ambos alelos muestran el cambio patológico (mutación homocigótica) se estima entre el 0,01 y el 0,02 por ciento de la población total. En Alemania, entre 8.000 y 16.000 personas se ven afectadas por una deficiencia grave de alfa-1 antitripsina, pero no todas muestran síntomas que hagan necesaria la terapia. Es muy difícil determinar el número exacto de pacientes. Porque muchos de los afectados solo se registran en enfermedades concomitantes como la EPOC o la cirrosis hepática y no se analizan para detectar la deficiencia congénita de alfa-1-antitripsina. Por lo tanto, los expertos estiman que el número real de afectados es mucho mayor. Se supone que solo alrededor del diez por ciento de todos los afectados son diagnosticados con deficiencia de alfa-1 antitripsina.
Deficiencia de alfa-1 antitripsina: síntomas
En los adultos, la deficiencia de antitripsina incluye síntomas de enfisema y enfermedad pulmonar obstructiva crónica (EPOC). Ambas enfermedades pueden poner en peligro la vida si no se tratan. El primer signo suele ser una dificultad para respirar cada vez mayor durante el esfuerzo físico. Más tarde se trata de la dificultad para respirar en situaciones cotidianas como subir escaleras o llevar bolsas. En una etapa avanzada, la dificultad para respirar puede aparecer de repente y sin estrés.
Dado que todos estos síntomas también ocurren en otras enfermedades respiratorias crónicas como la EPOC o el asma, el diagnóstico de deficiencia de alfa-1 antitripsina a menudo se hace tarde o no se hace en absoluto. El tratamiento y la atención médica a menudo comienzan demasiado tarde y ya no se puede detener la progresión de la enfermedad.
Además, la deficiencia de antitripsina puede provocar síntomas como inflamación del hígado (hepatitis) y, en casos graves, encogimiento del hígado (cirrosis). La inflamación del hígado se manifiesta a través de síntomas como fiebre, cansancio y una sensación general de enfermedad. También puede provocar ictericia. Los signos de cirrosis hepática son disminución del rendimiento, cansancio y falta de concentración persistente. La cirrosis hepática se considera un posible precursor del cáncer (precancerosis facultativa). Esto significa que, en casos extremos, puede convertirse en un tumor.
La deficiencia de alfa-1 antitripsina es la causa más común de enfermedad hepática genética en los niños. El hecho de que se produzcan daños en el hígado y los pulmones al mismo tiempo hasta ahora solo se ha observado en casos raros. En general, el daño pulmonar es mucho más común y está mejor estudiado que el daño hepático.
Deficiencia de alfa-1 antitripsina: causas y factores de riesgo
La deficiencia de alfa-1 antitripsina se hereda. Los padres pueden transmitir la enfermedad a sus hijos siempre que ambos sean portadores del gen defectuoso, incluso si ellos mismos no muestran ningún síntoma de deficiencia de alfa-1 antitripsina.
¿Cómo se hereda la deficiencia de alfa-1-antitripsina?
Cada persona tiene dos información genética (alelos) para cada característica, sobre la cual, por ejemplo, se estipula la información de que el cuerpo produce una determinada sustancia. También existe un alelo para la producción de alfa-1-antitripsina. Si está sano, los médicos lo abrevian con la letra "M". Sin embargo, también pueden estar presentes alelos defectuosos. En el caso de la deficiencia de alfa-1 antitripsina, el alelo implicado con mayor frecuencia en una enfermedad se denomina con la letra “Z” ”. Todos heredan un alelo de su padre y de su madre. Si recibe dos alelos sanos, es decir, MM, el hígado produce suficiente alfa-1-antitripsina y está sano. Este hallazgo se abrevia como "PiMM". Si recibe un alelo sano y defectuoso, es decir, MZ, existe el denominado defecto genético heterogéneo (PiMZ). Ahora se produce menos alfa-1 antitripsina. En la mayoría de los casos, sin embargo, la producción solo se reduce ligeramente y los afectados rara vez sufren síntomas graves, por lo que la enfermedad rara vez se diagnostica en portadores heterogéneos. Sin embargo, pueden transmitir el gen defectuoso a sus hijos.
La forma más grave de deficiencia de alfa-1-antitripsina es cuando la persona en cuestión ha heredado un alelo defectuoso de cada padre, es decir, ZZ. Esto se denomina "tipo de defecto homogéneo" (PiZZ). Si los afectados tuvieran hijos ellos mismos, también portarían al menos un alelo defectuoso.
También hay varias formas mixtas de herencia y formas en las que no se produce alfa-1-antitripsina en absoluto. A través de este tipo de herencia, la deficiencia de alfa-1-antitripsina puede manifestarse de diversas formas en los seres humanos. Entonces, no todas las personas con deficiencia de alfa-1 antitripsina necesariamente desarrollan enfisema. Para muchos portadores del defecto genético, los efectos son tan leves que la enfermedad nunca se diagnostica.
Si tiene antecedentes familiares de deficiencia de alfa-1 antitripsina, debe someterse a un examen con su médico. Además, como portador del gen, puede reducir el riesgo de posibles enfermedades secundarias al abstenerse de fumar en general.
Otros factores de riesgo
El mayor factor de riesgo de enfermedad pulmonar en personas con deficiencia de alfa-1 antitripsina es el tabaquismo. El humo del tabaco, por un lado, daña el tejido pulmonar y, por otro lado, destruye la alfa-1-antitripsina todavía presente en el cuerpo.
Debe evitarse el sobrepeso y la obesidad. El sobrepeso afecta la movilidad y hace que los pulmones y el corazón trabajen más. Esto aumenta el riesgo de disnea aguda o padecer una enfermedad metabólica o cardiovascular.
La desnutrición o la pérdida repentina de peso también son factores de riesgo, que pueden debilitar la función pulmonar y los músculos respiratorios y, por lo tanto, empeorar el estado general de una deficiencia de alfa-1-antitripsina. Además, un suministro insuficiente de nutrientes debilita el sistema inmunológico y aumenta la susceptibilidad a las infecciones.
Deficiencia de alfa-1 antitripsina: exámenes y diagnóstico
La sospecha de deficiencia de alfa-1 antitripsina ya puede surgir del historial médico (anamnesis) o si el médico nota cambios en los pulmones, hígado o piel u otros síntomas de enfermedades concomitantes de la deficiencia de alfa-1 antitripsina durante el examen físico.
Los pacientes con EPOC deben ser evaluados para detectar deficiencia de alfa-1 antitripsina
Además, todos los pacientes con enfermedades respiratorias crónicas como la EPOC deben someterse a pruebas de detección de deficiencia de AAT al menos una vez en la vida. Muy a menudo, la enfermedad hereditaria no se considera una posible causa al diagnosticar la bronquitis obstructiva crónica o el enfisema pulmonar. El curso de la enfermedad y el pronóstico dependen en gran medida del diagnóstico y el tratamiento tempranos.
Si hay casos conocidos de deficiencia de alfa-1-antitripsina en la familia, un examen preventivo puede ser útil.
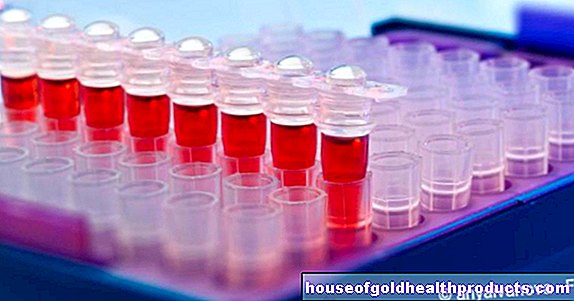
Análisis de sangre y análisis genético.
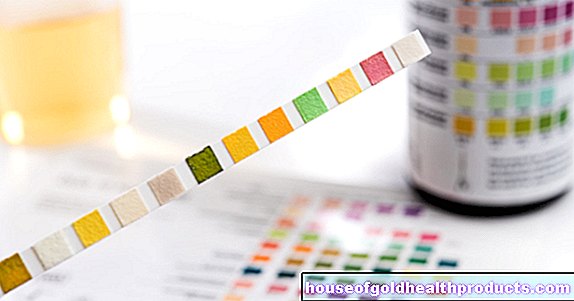
Para determinar una posible deficiencia de alfa-1-antitripsina, se realiza un análisis de sangre en la persona en cuestión. Una gota de sangre es suficiente para la prueba rápida, que se aplica a una tira de medición especial, similar a una prueba de azúcar en sangre. Si la prueba es positiva, se puede determinar el defecto exacto con la ayuda de una prueba genética.
Si se ha demostrado una deficiencia de alfa-1 antitripsina, se recomienda que todos los miembros de la misma generación (hermanos y hermanas) y las generaciones posteriores (hijos y nietos) también se sometan a una prueba de deficiencia de alfa-1 antitripsina (cribado familiar). De esta manera, se pueden tomar medidas en una etapa temprana para evitar enfermedades secundarias.
Deficiencia de alfa-1 antitripsina: tratamiento
El tratamiento de la deficiencia de alfa-1 antitripsina es de por vida. Si la enfermedad se acompaña de enfermedades pulmonares graves, se realizan controles periódicos con un neumólogo (neumólogo). Tres componentes son importantes en la terapia de deficiencia de antitripsina de Alpa-1: prevención, terapia con medicamentos y terapias sin medicamentos.
prevención
- En cualquier caso, ¡deja de fumar! El tabaquismo pasivo tiene los mismos efectos negativos que el tabaquismo activo. El consumo de tabaco también puede afectar la eficacia del tratamiento farmacológico que ya ha comenzado.
- En el caso de la deficiencia de alfa-1 antitripsina, evite la contaminación y la contaminación por polvo fino en el trabajo y en el hogar tanto como sea posible.
- Evite el contacto con personas infectadas con virus o bacterias. Vacúnese contra la gripe y los neumococos con regularidad. Si desarrolla una infección, debe consultar a un médico de inmediato para comenzar el tratamiento de inmediato.
- Come una dieta balanceada. Si tiene una enfermedad pulmonar causada por una deficiencia de alfa-1-antitripsina, asegúrese de tener un suministro adecuado de vitaminas. En particular, las vitaminas A, C, D y E deben consumirse en abundancia con la comida. Controle su estado vitamínico con regularidad con un análisis de sangre. Si no obtiene suficientes vitaminas con su dieta, su médico puede recetarle suplementos nutricionales.
Terapias farmacológicas
Se utilizan varios medicamentos para la terapia con medicamentos. Las dos clases más comunes son los broncodilatadores y los corticosteroides. La cortisona puede tener efectos antiinflamatorios a través de inhaladores (localmente eficaz) o en forma de tableta (sistémica). A nivel sistémico, se utiliza principalmente cuando el estado general se deteriora. Es necesaria una estancia hospitalaria de unos días al comienzo de la terapia con cortisona. Las sustancias que dilatan los bronquios, como los simpaticomiméticos beta2 o los anticolinérgicos, se pueden usar como aerosoles para ayudar con la dificultad para respirar.
Terapias no farmacológicas
Los enfoques no farmacológicos también son una parte esencial del tratamiento de la deficiencia de alfa-1-antitripsina. Por ejemplo, los afectados a menudo tienden a renunciar al deporte por completo porque temen que les cause dificultad para respirar. Al no hacer deporte, el rendimiento físico disminuye a largo plazo. Además, se favorecen problemas como la osteoporosis (por falta de estímulos de estrés sobre los huesos) y una reducida capacidad de carga del sistema cardiovascular. Un buen lugar para comenzar es caminar 30 minutos, nadar o andar en bicicleta dos veces por semana.
La fisioterapia también puede contrarrestar la pérdida de rendimiento físico. En el entrenamiento individual o en grupo, se lleva a cabo un programa de fitness ligero regularmente una o dos veces por semana bajo la dirección de un profesional. Esto incluye la construcción de músculos y entrenamiento con pesas. Además, se mejoran la resistencia y la coordinación. Como resultado, los afectados son generalmente más resistentes y la calidad de vida aumenta. El sistema inmunológico también se fortalece a través de una actividad deportiva moderada y protege mejor a los afectados contra las infecciones. En el caso de una enfermedad pulmonar avanzada, su médico de cabecera puede recetarle fisioterapia. Por lo general, los costos corren a cargo de la compañía de seguros de salud.
Si la enfermedad empeora y hay dificultad para respirar incluso en reposo, también se puede prescribir oxigenoterapia. En casos particularmente graves, puede ser necesario trasplantar pacientes con un pulmón de donante para salvar su vida.
Terapia de sustitución
Dependiendo de la gravedad de la deficiencia de alfa-1-antitripsina, puede ser necesario suministrar artificialmente la proteína faltante. La terapia de sustitución se utiliza cuando los pacientes con deficiencia de Alpa-1-Antitripsina padecen enfermedades secundarias de los pulmones. La persona afectada recibe infusiones semanales que contienen AAT y así elevan el nivel en sangre a un nivel normal. De esta forma, se puede detener o ralentizar una mayor destrucción de los pulmones.
El médico decide en qué casos la terapia de sustitución tiene sentido de acuerdo con las pautas oficiales. La AAT utilizada se obtiene de sangre donada. La producción es tediosa y cara; Por tanto, la terapia de sustitución no es barata.
rehabilitación
En algunos casos, la rehabilitación es útil. Se entiende que este es un concepto de terapia que tiene como objetivo facilitar a los afectados llevar una vida normal a pesar de una deficiencia de alfa-1 antitripsina. Se recomienda la rehabilitación, por ejemplo, para quienes dejan de fumar, después del tratamiento en el hospital por una enfermedad respiratoria grave o si persisten síntomas que no mejoran a pesar del tratamiento ambulatorio.
El médico también puede ordenar la rehabilitación si la capacidad para trabajar se ve amenazada o si las consecuencias emocionales, como la depresión y la ansiedad, restringen gravemente a la persona en cuestión en la vida cotidiana. Las medidas de rehabilitación deben continuarse de forma ambulatoria después de la estancia hospitalaria. Los afectados también pueden encontrar asesoramiento y ayuda en grupos de autoayuda y en los denominados centros Alpha-1.
Deficiencia de alfa-1 antitripsina: curso de la enfermedad y pronóstico
La etapa en la que se diagnostica la enfermedad es esencial para el pronóstico de la deficiencia de alfa-1 antitripsina. Si no hay complicaciones en el momento del diagnóstico, el pronóstico es bueno y la esperanza de vida y la calidad de vida apenas se ven afectadas.
Además de la terapia de deficiencia de alfa-1 antitripsina, definitivamente debe abstenerse de fumar. Dejar el tabaco aumenta la esperanza de vida y reduce el riesgo de desarrollar enfermedades secundarias.
Los enfermos tienen que adaptar su estilo de vida a la enfermedad. Esto también incluye, por ejemplo, no ejercer trabajos con un alto nivel de material particulado como soldadores o artesanos. Si está expuesto regularmente al polvo o humos en el trabajo o en casa, definitivamente debe usar un respirador adecuado. El smog, el ozono, el humo de segunda mano y el humo de las chimeneas abiertas también dañan los pulmones a largo plazo.
Una dieta equilibrada y un programa de ejercicio regular pueden tener un gran impacto en el bienestar general. Los afectados también deben mantenerse alejados de las infecciones. Si entra en contacto con una persona enferma o siente los primeros signos de la gripe, debe consultar a un médico de inmediato. El tratamiento oportuno puede reducir el riesgo de complicaciones. También debe recibir la vacuna contra la influenza y la vacuna antineumocócica todos los años. Se ha demostrado que la profilaxis de vacunación constante reduce el riesgo de un nuevo brote de la enfermedad (exacerbación), que tiene un impacto negativo duradero en la salud de los afectados.
La esperanza de vida media con deficiencia de alfa-1 antitripsina es de 60 a 68 años. En los fumadores es solo de 48 a 52 años. Si la deficiencia se reconoce temprano y se trata continuamente, los afectados tienen un buen pronóstico y pueden llevar una vida casi libre de síntomas.
Etiquetas: remedios caseros drogas deseo de tener hijos