Trastorno de cicatrización de heridas
Clemens Gödel es autónomo del equipo médico de
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.Si la herida no cicatriza correctamente, el proceso de cicatrización de una herida se retrasa y puede infectarse. Este trastorno a menudo ocurre con un sistema inmunológico debilitado y después de intervenciones quirúrgicas. En estos casos, se debe iniciar un tratamiento especial de la herida, de lo contrario, amenazan las complicaciones más graves. ¡Aquí puede leer todo lo que necesita saber sobre los síntomas, el diagnóstico y el tratamiento de los trastornos de cicatrización de heridas!
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. T89T79T81
Trastorno de cicatrización de heridas: descripción
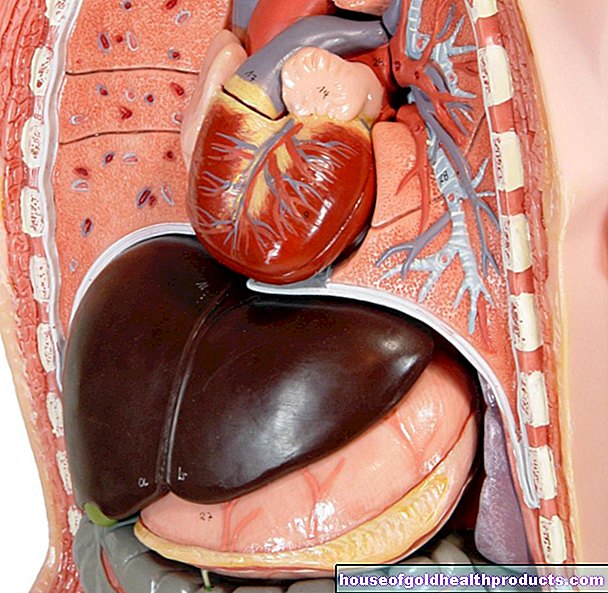
Una herida es un corte de tejido contiguo en la superficie externa o interna del cuerpo. Si una herida no cicatriza o solo cicatriza mal, se habla de un trastorno de cicatrización de heridas. Estos incluyen, entre otras cosas, la formación de hematomas, acumulaciones de secreción de la herida debajo de una herida (seroma), divergencia de los bordes de la herida, grietas de la herida y, sobre todo, infecciones.
En el caso de una herida crónica, la cohesión de la barrera cutánea interna o externa y las estructuras subyacentes se interrumpe, por definición, durante al menos ocho semanas.
Ocurrencia
Entre el tres y el diez por ciento de las heridas no cicatrizan durante un largo período de tiempo. Alrededor del uno por ciento de la población total tiene una herida crónica. En Alemania, se dice que hasta tres millones de personas padecen trastornos de cicatrización de heridas. Ésta es una de las complicaciones más comunes de una operación. En la cirugía vascular, los trastornos de cicatrización de heridas ocurren en hasta el 20 por ciento de todos los operados. Las personas mayores de 60 años tienen tres veces más probabilidades de tener trastornos de cicatrización de heridas que las personas más jóvenes. Alrededor del 40 por ciento de las personas postradas en cama a largo plazo sufren de la llamada úlcera de decúbito, una úlcera que cicatriza mal causada por úlceras por decúbito.
El problema de un trastorno de cicatrización de heridas también es el riesgo de recurrencia. Dado que generalmente surge sobre la base de enfermedades subyacentes existentes, los trastornos de cicatrización de heridas ocurren repetidamente en más del 60 por ciento de los casos.
Cicatrización de la herida
Puede leer sobre el complejo proceso de curación de una herida en el artículo Curación de heridas.
Trastorno de cicatrización de heridas: síntomas
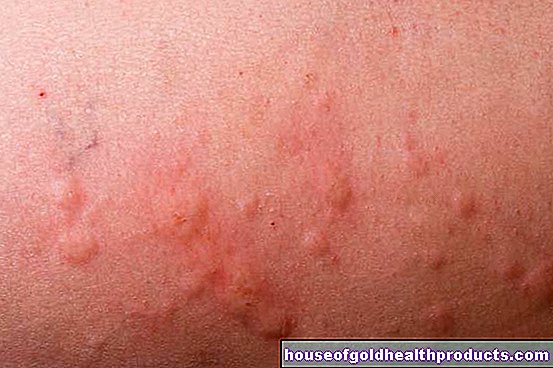
El síntoma principal de un trastorno de cicatrización de heridas es el defecto de la herida, que puede manifestarse de diversas formas. Además, suele haber dolor (intenso) y sangrado. Además del trastorno real de cicatrización de heridas, pueden ocurrir otras lesiones, como daño óseo, vascular o nervioso. Los trastornos de la circulación sanguínea y linfática dificultan el proceso de curación y provocan más síntomas como linfedema.
Si la herida está infectada, la herida está roja, sobrecalentada y maloliente. La secreción de la herida aumenta significativamente y se produce dolor (presión). Los ganglios linfáticos circundantes pueden hincharse (dolorosamente) como señal de una reacción inmunitaria. Si también hay fiebre, esto puede ser un indicio de una peligrosa intoxicación de la sangre (sepsis).
Trastorno de cicatrización de heridas: causas y factores de riesgo
La cicatrización deficiente de las heridas se debe a una variedad de factores. A menudo, una herida no se cierra debido a una enfermedad crónica. Se hace una distinción entre causas locales (es decir, en el área de la herida) y sistémicas para los trastornos de cicatrización de heridas.
Condiciones desfavorables de la herida
El factor de riesgo local más importante para la cicatrización de heridas deteriorada son las condiciones desfavorables de la herida. Las heridas especialmente anchas, magulladas, secas o sucias, que también pueden estar infectadas, suelen cicatrizar mal. El desarrollo de pus y un hematoma dificulta aún más el proceso de curación. Además, los cortes suaves suelen cicatrizar mejor que las heridas por mordedura y las heridas pequeñas y superficiales cicatrizan mejor que las heridas grandes y profundas.
Costuras y vendajes
Debe poder llegar suficiente oxígeno a la herida. Una elección incorrecta de apósito o una costura demasiado ajustada pueden restringir el suministro de oxígeno. Por tanto, la elección del apósito para heridas es de vital importancia para el proceso de cicatrización. El vendaje debe proteger contra la sequedad, permitir un suministro suficiente de oxígeno y no adherirse a una nueva capa de piel emergente.
Una vez que se ha suturado la herida, es importante encontrar el momento adecuado para tirar del hilo (a menos que se hayan utilizado suturas autodisolventes). Si las suturas se retiran demasiado pronto, la herida puede abrirse nuevamente. Sin embargo, si se tira del hilo demasiado tarde, se favorece el desarrollo de infecciones y se dificulta el cierre definitivo de la herida.
la edad
Las heridas tienden a curar peor en la vejez que en la juventud. Sin embargo, esto también se debe a las enfermedades acompañantes más frecuentes.
Enfermedades subyacentes
Las causas sistémicas más comunes de los trastornos de cicatrización de heridas son la diabetes mellitus (especialmente el síndrome del pie diabético) y las enfermedades vasculares, especialmente la insuficiencia venosa crónica (IVC, insuficiencia venosa crónica) y la enfermedad oclusiva arterial periférica (EAP).
Otras enfermedades que pueden conducir a una cicatrización deficiente son las enfermedades de la piel, las enfermedades de dolor crónico, los tumores (y su tratamiento con radiación y agentes quimioterapéuticos), niveles altos de bilirrubina y urea, anemia y deshidratación. Además, los trastornos del sistema inmunológico y las infecciones graves (como tuberculosis, sífilis, VIH y otras infecciones virales) también promueven la cicatrización deficiente de las heridas.
En general, los desequilibrios en casi todos los sistemas del cuerpo humano conducen a trastornos de cicatrización de heridas, incluidos trastornos hormonales (como la enfermedad de Cushing) y psicológicos (como demencia, adicción a las drogas). Una herida no sanará si no se corrigen esos desequilibrios.
de fumar
El tabaquismo es un factor de riesgo importante para las heridas que cicatrizan mal. Un estudio mostró que el 50 por ciento de los fumadores, en comparación con el 21 por ciento de los no fumadores, padecían un trastorno de cicatrización de heridas después de la cirugía.
alimento
La dieta también juega un papel importante, ya que las proteínas, las vitaminas, los minerales y los oligoelementos son importantes para el proceso de curación. Una ingesta muy baja de calorías, además de tener mucho sobrepeso, favorece un trastorno de cicatrización de heridas. Las heridas no sanan bien si faltan proteínas y sus componentes, los aminoácidos, para la regeneración de los tejidos. También puede ocurrir una deficiencia de proteínas, por ejemplo, si el hígado no produce suficiente proteína. Las situaciones de deficiencia de proteínas también ocurren con las enfermedades tumorales malignas.
Cuidado postoperatorio de heridas
El que una herida cicatrice bien después de una operación depende no solo de la habilidad del cirujano, sino también del cuidado y cuidado posoperatorio de la herida. Una herida no cicatriza después de una operación si se descuida la posición del paciente; si el paciente se recuesta constantemente sobre la herida, la carga de presión sostenida conduce a una cicatrización deficiente de la herida.
Si se instalan cuerpos extraños como prótesis durante una operación, una reacción de defensa del cuerpo puede obstaculizar adicionalmente el proceso de curación. La regla general es: Las operaciones particularmente largas y la gran pérdida de sangre durante la operación favorecen un trastorno de cicatrización de heridas.
Medicamento
También se recomienda precaución con los medicamentos que pueden retrasar directa o indirectamente el proceso de curación. Estos incluyen, por ejemplo, corticoides, medicamentos contra el cáncer, medicamentos psicotrópicos y anticoagulantes.
Cooperación del paciente
Por último, pero no menos importante, la cooperación del paciente también juega un papel decisivo. Solo una adherencia constante a la terapia prescrita puede prevenir un trastorno de cicatrización de heridas o hacer que su tratamiento sea un éxito.
Trastorno de cicatrización de heridas: exámenes y diagnóstico
Los especialistas en trastornos de cicatrización de heridas son dermatólogos (dermatólogos) para heridas superficiales y cirujanos para heridas internas. Si la herida golpea después de una operación, primero debe comunicarse con el cirujano. En primer lugar, el médico suele plantear las siguientes preguntas, entre otras:
- ¿Cuánto tiempo ha existido esta herida?
- ¿Cómo surgió la herida?
- ¿Sufre de dolor o fiebre?
- ¿Ha sanado mejor la herida mientras tanto?
- ¿Ya ha experimentado trastornos en la cicatrización de heridas?
- ¿Tiene alguna enfermedad anterior?
- ¿Ha reaccionado (también alérgico) al tratamiento de una herida?
Con la ayuda de la delimitación temporal de la duración de la herida, la herida se puede clasificar como aguda o crónica. La cuestión de la fiebre y la medición de la temperatura corporal son importantes para detectar una posible intoxicación de la sangre (sepsis) lo antes posible.
Después de la entrevista, el médico examinará y examinará la herida. Comprueba si el flujo sanguíneo, las habilidades motoras y la sensibilidad se mantienen alrededor del área afectada. Tras una inspección más detallada del trastorno de cicatrización de la herida, se debe evaluar qué tan profundo se está expandiendo la herida y qué estructuras se ven afectadas. Por ejemplo, si la herida ha llegado al hueso, existe el riesgo de inflamación del hueso. Esta llamada osteítis u osteomielitis puede tener graves consecuencias.
También es importante evaluar el estado de la herida. El médico debe prestar atención al pus, enrojecimiento y tejido muerto, entre otras cosas. De esta manera, puede evaluar si la herida es aséptica (libre de gérmenes), contaminada o séptica (infectada). Finalmente, determinará aproximadamente la fase de cicatrización de la herida con fines terapéuticos y de pronóstico.
Se necesitan más exámenes para los trastornos de cicatrización de heridas más grandes y más graves.
Prueba de sangre
Un análisis de sangre puede indicar una infección y permitirá una evaluación de los glóbulos rojos y blancos y las plaquetas.
Imagen
En el caso de heridas más profundas e internas, así como la sospecha de cuerpos extraños o fracturas óseas, las imágenes deben realizarse como parte del diagnóstico del trastorno de cicatrización de heridas: en primer lugar, un examen de ultrasonido puede ayudar. Si la herida no es superficial, la extensión debe estimarse mediante tomografía computarizada (TC), resonancia magnética (RM) o radiografías.
Hisopo de herida / biopsia
Si se sospecha una infección de la herida, se debe tomar un hisopo. Esto se usa para determinar el tipo exacto de patógeno y para aclarar si es resistente a ciertos antibióticos. Cualquier tratamiento con antibióticos solo debe iniciarse después de que se haya tomado un hisopo de la herida, de lo contrario, el resultado se falsificará.
Si se sospecha que la herida es un proceso tumoral, se debe retirar el material de la herida para un examen (histo) patológico (biopsia).
Diagnóstico diferencial
Un diagnóstico alternativo importante para un trastorno de cicatrización de heridas es el pioderma gangrenoso, que a menudo se presenta en relación con la artritis reumatoide, enfermedades intestinales crónicas, enfermedades del sistema hematopoyético y también con la supresión (medicinal) del sistema inmunológico. La mayoría de las veces se encuentra en la extremidad inferior. El pioderma gangrenoso puede parecerse a un trastorno de cicatrización de heridas, pero es una inflamación profunda que también afecta el tejido adiposo y los vasos sanguíneos. Dado que no existen marcadores diagnósticos claros, el pioderma gangrenoso es un diagnóstico de exclusión (el pioderma gangrenoso solo puede asumirse si se han excluido todas las demás enfermedades con síntomas similares).
Trastorno de cicatrización de heridas: tratamiento
Un trastorno de cicatrización de heridas requiere un tratamiento específico para evitar consecuencias graves. Los trastornos complicados de cicatrización de heridas deben tratarse en un centro de heridas especial.
Luchando por la causa
Varias causas de un trastorno de cicatrización de heridas pueden combatirse al menos parcialmente. Teniendo esto en cuenta, es importante identificar la causa subyacente del retraso en el proceso de curación. Por ejemplo, es mejor interrumpir el tratamiento de la diabetes mellitus. Una herida no cicatriza o cicatriza con dificultad si el problema subyacente persiste.
Si hay desnutrición o desnutrición, se debe iniciar una terapia nutricional además del cuidado local de las heridas para compensar los déficits. Los denominados complementos alimenticios también son adecuados para los trastornos de cicatrización de heridas.
Higiene de heridas
El objetivo decisivo de la terapia local es hacer posible un proceso de curación sin problemas y prevenir influencias dañinas. La higiene de las heridas juega un papel muy importante, no solo en la propia herida, sino también en los bordes de la herida y en las inmediaciones. Por un lado, las heridas deben mantenerse limpias, pero por otro lado no deben limpiarse o desinfectarse con demasiada intensidad. A menudo se recomienda enjuagar con agua esterilizada (con sal) o baños para heridas (con agua del grifo a temperatura corporal). Para evitar reacciones locales, no se deben utilizar soluciones de enjuague agresivas. Los medios especiales solo deben usarse en consulta con el médico. Solo son adecuadas las preparaciones aprobadas para la aplicación directa en heridas. El yodo puede provocar la muerte celular y, por tanto, debe utilizarse con precaución, especialmente en el tratamiento inicial.
Desbridamiento
El llamado desbridamiento es una parte muy importante del cuidado de heridas con el fin de crear un lecho de herida óptimo para la cicatrización de heridas. El desbridamiento es la limpieza de la herida y la eliminación asociada (quirúrgica) de tejido muerto (necrosis), placa y cuerpos extraños de la herida.
Esto está especialmente indicado en el caso de signos graves de inflamación, infecciones sistémicas y placa grande, así como mucho tejido muerto. Luego se retira todo hasta que quede tejido sano en la superficie. Entre otras cosas, esto conduce a un mejor suministro de oxígeno a la herida.
Después de esta limpieza intensiva de la herida, la herida que no cicatriza debe limpiarse una y otra vez, pero no con la misma intensidad. A menudo, la herida simplemente se enjuaga con agua esterilizada (con sal) para este propósito.
Las intervenciones quirúrgicas debidas a un trastorno de cicatrización de heridas también incluyen la limpieza de cavidades con secreciones de heridas o grandes hematomas y, en casos graves, la amputación (parcial) de partes del cuerpo, como un dedo del pie. En el caso de una infección de la herida, también puede ser necesario (re) abrir una herida.
Las enzimas artificiales (por ejemplo, en forma de ungüentos de colagenasa) también pueden disolver los recubrimientos de heridas.
Almohadilla para heridas
La elección del apósito para heridas debe realizarla individualmente un experto en heridas con experiencia y no es fácil debido a la gran cantidad de opciones. Los criterios incluyen la fase de curación, el estado de infección y la presencia de tejido muerto. En cualquier caso, los apósitos para heridas con un trastorno de cicatrización de heridas deben ofrecer protección contra la sequedad, garantizar un lecho húmedo de la herida y no liberar fibras en la herida. Al mismo tiempo, debe garantizarse el suministro de oxígeno. Muchos materiales para apósitos contienen ingredientes antimicrobianos como yodo, polihexanida u octenidina.
Hay aproximadamente tres tipos de apósitos para heridas. Los vendajes pasivos solo brindan protección. Los apósitos con propiedades interactivas influyen directamente en la herida (por ejemplo, apósito hidrocoloidal, terapia de vacío). Las células de la epidermis cultivadas o un autotrasplante son los denominados apósitos activos para heridas.
Los apósitos para heridas convencionales, como los vendajes de gasa y el vellón, se caracterizan habitualmente por su particular absorbencia, resistencia al desgarro y permeabilidad al aire. Sin embargo, conllevan el riesgo de adherirse a la capa de piel recién formada; un vendaje de pomada puede ayudar contra esto. Los apósitos convencionales sirven principalmente como apósito inicial.
Los materiales de apósito interactivos modernos (como hidrogeles, alginas, apósitos de espuma) aseguran un microclima húmedo favorable, que permite que el tejido conectivo y las células de la piel se multipliquen. Al mismo tiempo, generalmente se evita que las nuevas células de la piel se adhieran al vendaje. En el caso de apósitos húmedos, debe mantenerse el equilibrio entre un entorno húmedo de la herida y la absorción de líquido de la herida a través del apósito para heridas. Las compresas de plata activa no solo son absorbentes y actúan contra los microorganismos, también reducen el olor de la herida. En casos graves, los trastornos de cicatrización de heridas también se pueden tratar con drenaje de heridas o sellado al vacío.
Antibióticos
Si hay una infección importante de la herida, se puede realizar un tratamiento con antibióticos (antibiosis). Se debe tomar un hisopo de la herida de antemano para determinar el patógeno exacto y las resistencias. El antibiótico elegido debe cubrir las causas comunes de infección de la herida, como estafilococos, estreptococos, Pseudomonas y Escherichia coli. Si se detectan patógenos resistentes (como MRSA) en la herida, al menos deben combatirse con irrigación regular.
Los antibióticos se suelen utilizar de forma sistémica, por ejemplo, en forma de comprimidos. La antibiosis local para los trastornos de cicatrización de heridas es controvertida, ya que los antibióticos administrados localmente solo llegan al tejido de la herida de manera poco confiable, a menudo ocurre sensibilización por contacto y se promueve la selección de gérmenes multirresistentes.
Las infecciones de heridas son potencialmente mortales y, por lo tanto, deben tratarse de manera constante.
El manejo del dolor
Un trastorno de cicatrización de heridas puede estar asociado con un dolor considerable, que en casos graves también puede requerir tratamiento con opiáceos (analgésicos muy fuertes). Se puede realizar anestesia superficial (anestesia local superficial) en el área de la herida.
Otros procedimientos
Además de los métodos de tratamiento para los trastornos de cicatrización de heridas descritos anteriormente, también hay un gran número de terapias más o menos controvertidas como la estimulación eléctrica, la terapia de ondas de choque, la terapia de campo magnético o infrarrojos. Además, los gusanos especialmente preparados en un vendaje apretado, pero no hermético, pueden contribuir al proceso de curación. Su saliva contiene enzimas que ayudan a eliminar la placa y el tejido enfermo.
amputación
A pesar del tratamiento intensivo y multidisciplinario, en algunos casos la amputación es la última opción terapéutica para los trastornos crónicos de cicatrización de heridas. Por esta razón, cada año se realizan en Alemania alrededor de 30.000 amputaciones más pequeñas y más grandes.
Acelera la cicatrización de heridas
Se puede apoyar el proceso de curación de una herida. Puede averiguar cómo hacer esto en el artículo Acelerar la cicatrización de heridas.
Trastorno de cicatrización de heridas: curso de la enfermedad y pronóstico
Si se puede lograr un entorno de herida óptimo y se puede eliminar la causa, el pronóstico de un trastorno de cicatrización de heridas es bueno. A menudo, sin embargo, la causa no se puede eliminar por completo, lo que empeora el pronóstico.
Un trastorno de cicatrización de heridas después de la cirugía conduce a una estadía hospitalaria más prolongada (con los riesgos asociados) y también puede resultar en el cuidado de la herida quirúrgica.
A largo plazo, por motivos estéticos, una vez que se ha producido la cicatrización, las cicatrices y heridas pueden ser corregidas por un cirujano plástico o un dermatólogo.
Complicaciones
Se teme especialmente una infección en el contexto de un trastorno de cicatrización de heridas, que a su vez puede provocar un absceso y una intoxicación de la sangre (sepsis). Este último es potencialmente mortal y requiere métodos de tratamiento más intensivos.
Los trastornos de cicatrización de heridas también pueden provocar daños vasculares, nerviosos, tendinosos, musculares y óseos.
El temido síndrome compartimental es una emergencia. Además de un inicio agudo después de un traumatismo, también puede desarrollarse de forma crónica como parte de un trastorno grave de cicatrización de heridas. La causa del síndrome compartimental es la compresión de los vasos y, por tanto, una restricción del flujo sanguíneo debido al aumento de la presión tisular en una zona delimitada, especialmente en la zona de la parte inferior de la pierna. Por lo general, los afectados se quejan de un dolor intenso (nuevo). Además, existen trastornos de la sensibilidad y la motricidad. El diagnóstico se puede realizar, entre otras cosas, mediante un examen de ultrasonido. El síndrome compartimental generalmente requiere un tratamiento quirúrgico agudo.
Prevención de un trastorno de cicatrización de heridas (renovado)
Para prevenir trastornos en la cicatrización de heridas, una herida siempre debe cuidarse adecuadamente. En primer lugar, se debe limpiar suavemente tanto él como el área circundante. La herida debe desinfectarse con los antisépticos previstos para este fin y solo si está muy sucia, ya que de lo contrario se pueden producir más daños en la herida. Luego, la herida se puede cubrir con un apósito para heridas. En casos más graves, debe consultar a un médico que puede coser la herida. Para cada herida, especialmente las heridas sucias, también debe comprobarse si existe una protección adecuada contra el tétanos mediante la vacunación.
Dado que muchas personas que padecen un trastorno de cicatrización de heridas vuelven a tener problemas similares en las heridas, se deben tomar medidas preventivas. Esto incluye el tratamiento óptimo de las enfermedades subyacentes existentes, el paciente deja de fumar si es necesario y el médico le explica cómo puede reconocer un trastorno de cicatrización de heridas en una etapa temprana.
Etiquetas: hospital cabello cuidado de los ancianos

.jpg)