Angina de pecho
y Carola Felchner, periodista científicaDr. medicina Mira Seidel es escritora independiente del equipo médico de
Más sobre los expertos deCarola Felchner es escritora independiente en el departamento médico de y asesora certificada de nutrición y capacitación. Trabajó para varias revistas especializadas y portales en línea antes de convertirse en periodista independiente en 2015. Antes de comenzar sus prácticas, estudió traducción e interpretación en Kempten y Munich.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.Angina de pecho (estenocardia médica) significa opresión en el pecho. Se manifiesta como un dolor repentino en la zona del corazón y una sensación de presión en el pecho. La angina de pecho se desencadena por la falta de oxígeno en el corazón. ¡Existe peligro de muerte, por lo que debe llamar al médico de urgencias inmediatamente! La angina de pecho generalmente se puede tratar bien con medicamentos. Descubra aquí, entre otras cosas, cómo los síntomas difieren entre hombres y mujeres y qué puede hacer para evitar la angina de pecho.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. I20I25

Breve descripción
- ¿Qué es la angina de pecho? Opresión repentina y dolorosa en el pecho
- Síntomas: dolor detrás del esternón que puede irradiarse, incluyendo también dificultad para respirar, náuseas, opresión en la garganta, entumecimiento y ansiedad, en mujeres / ancianos: cansancio, dificultad para respirar
- Causas: suministro insuficiente de sangre rica en oxígeno al corazón (principalmente debido a enfermedad de las arterias coronarias, cardiopatía coronaria)
- Factores de riesgo: tabaquismo, hipertensión arterial, diabetes mellitus, vejez
- Tratamiento: medicación (especialmente preparaciones nitro); posiblemente cirugía
- Pronóstico: la angina de pecho puede ser grave e incluso un ataque cardíaco mortal. Por tanto, es imperativo tratarlo. Las medidas generales como el ejercicio y una dieta saludable también son importantes para reducir el riesgo de convulsiones.
Angina: síntomas y señales de advertencia
Con angina de pecho (opresión en el pecho, opresión del corazón, estenocardia), los médicos describen un dolor similar a un ataque detrás del esternón. Suele ser el síntoma principal del endurecimiento de las arterias (arteriosclerosis) de las arterias coronarias (enfermedad coronaria = cardiopatía coronaria). Entonces, la angina de pecho es en realidad un síntoma y no una enfermedad.
Dependiendo del curso, los médicos diferencian entre angina de pecho estable e inestable.
Síntomas generales de angina
La angina de pecho generalmente se manifiesta con un dolor repentino y una sensación de opresión, ardor, presión u opresión detrás del esternón. El dolor a menudo se irradia a otras partes del cuerpo, como el cuello, la garganta, la mandíbula inferior, los dientes, los brazos o la parte superior del abdomen. Además, puede haber dolor entre los omóplatos.
Los afectados suelen describir una sensación de pesadez y entumecimiento en el brazo, hombro, codo o mano. Esto generalmente afecta el lado izquierdo del cuerpo. Además, pueden aparecer síntomas como falta de aire repentina, náuseas, vómitos, sudoración y una sensación opresiva y ahogada en la garganta. Estos signos suelen ir acompañados de sentimientos de miedo hasta miedo a la muerte y miedo a la asfixia.
Características especiales en mujeres
En las mujeres, la angina de pecho generalmente se manifiesta con síntomas diferentes a los de los hombres: síntomas como cansancio, dificultad para respirar y problemas estomacales son los signos típicos aquí. El clásico dolor de pecho, por otro lado, solo ocurre en unas pocas mujeres.
Particularidades en los ancianos
Los pacientes de edad avanzada (especialmente los mayores de 75 años) suelen mostrar síntomas de angina similares a los de las mujeres. Cuando tienen un ataque, a menudo solo se quejan de dificultad para respirar y una disminución en el rendimiento.
Particularidades en diabetes
La angina de pecho en la diabetes (diabetes) tiene una característica especial: los pacientes con daño nervioso relacionado con la diabetes (polineuropatía diabética) a menudo no sienten dolor porque los estímulos de dolor ya no pueden transmitirse completamente desde los nervios dañados. Por lo tanto, la angina de pecho puede ser casi indolora (silenciosa) en los diabéticos o estar acompañada de un dolor leve.
Angina estable: síntomas
En la angina de pecho estable, los ataques de angina de pecho son relativamente similares cada vez. Los signos de opresión en el pecho son provocados por algún tipo de estrés. Esto puede ser estrés físico o emocional, frío o una comida abundante. El dolor puede extenderse al cuello, la mandíbula inferior, los dientes, los hombros y los brazos. Los síntomas suelen desaparecer en 15 a 20 minutos en reposo. Si usa un aerosol nitro contra los signos de la angina de pecho, estos desaparecen después de unos cinco minutos.
Según la Sociedad Cardiovascular Canadiense, la angina de pecho estable se divide en cinco etapas:
|
escenario |
quejas |
|
0 |
Sin síntomas. |
|
I. |
No tengo quejas con el estrés diario, sino con estrés repentino o prolongado. |
|
II |
Malestar con mayor esfuerzo. El esfuerzo físico normal está poco restringido. |
|
III |
Malestar con un esfuerzo físico más ligero. |
|
IV |
Descanso de malestar y malestar ante el menor esfuerzo físico.
|
Angina inestable: síntomas
La angina de pecho inestable es el término utilizado para describir varias formas de opresión en el pecho con síntomas inconsistentes. Por ejemplo, las convulsiones pueden volverse más fuertes de vez en cuando o durar más. O también ocurren en reposo o incluso con poco estrés. El reposo o la medicación previamente eficaz (como nitrospray) apenas ayudan contra los síntomas.
Una forma especial de angina de pecho inestable es la rara angina de Prinzmetal. Aquí es donde los vasos del corazón se contraen (espasmo vascular coronario médico). Ocurre en reposo, por ejemplo durante el sueño.
La angina de pecho inestable puede desarrollarse a partir de una opresión en el pecho estable o surgir de la nada.
La angina de pecho inestable se divide en tres grados de gravedad:
|
Excelente |
Gravedad |
|
I. |
Nueva aparición de angina de pecho grave o que empeora |
|
II |
Angina de pecho en reposo en el último mes, pero no en las últimas 48 horas |
|
III |
Angina de pecho en reposo en las últimas 48 horas |
Con angina de pecho inestable, existe un alto riesgo de ataque cardíaco (20 por ciento). Por lo tanto, en caso de un ataque, ¡se debe llamar al médico de emergencia de inmediato! Por cierto, Meiziner habla de síndrome coronario agudo cuando la angina de pecho inestable se convierte en un ataque cardíaco.
Angina de pecho: causas y factores de riesgo
La angina de pecho ocurre si el músculo cardíaco no recibe suficiente sangre en un ataque. La causa suele ser un estrechamiento de los vasos como resultado del endurecimiento de las arterias (arteriosclerosis) de las arterias coronarias. Los ataques de angina de pecho rara vez se desencadenan por calambres de los vasos (vasoespasmos), como la angina de Prinzmetal.
En la aterosclerosis, la principal causa de angina de pecho, los vasos sanguíneos se estrechan por las grasas depositadas, las plaquetas sanguíneas, el tejido conectivo y el calcio. Si los vasos sanguíneos que irrigan el corazón (arterias coronarias) se ven afectados, el corazón no recibe suficiente oxígeno y nutrientes. Luego, los médicos hablan de enfermedad coronaria (CHD) con el síntoma principal angina de pecho.
Factores de riesgo como el tabaquismo, la hipertensión arterial, la diabetes mellitus (diabetes) y la vejez favorecen el depósito de lípidos sanguíneos en las paredes arteriales. Los procesos inflamatorios transforman la pared del vaso sanguíneo: se forma una placa arterioesclerótica (aterosclerótica). Durante muchos años, los vasos se endurecen y su diámetro se vuelve cada vez más pequeño. Si dicha placa se desgarra en las arterias coronarias, se forman coágulos de sangre en el lugar, que pueden bloquear completamente la arteria.
Si el área del músculo cardíaco irrigada por esta arteria ya no recibe sangre y muere, se denomina ataque cardíaco.
Angina de pecho en la enfermedad coronaria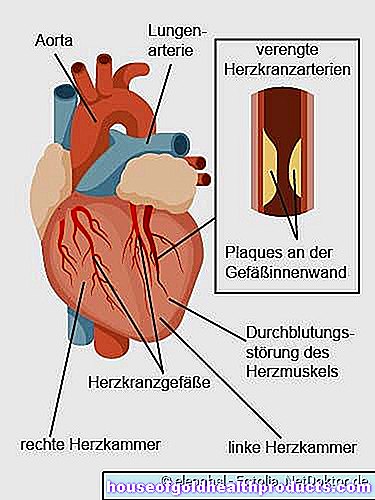
Los siguientes factores aumentan el riesgo de endurecimiento de las arterias coronarias (CHD):
- Dieta: los alimentos ricos en grasas y calorías producen sobrepeso y niveles altos de colesterol a largo plazo.
- Obesidad
- Estilo de vida sedentario
- Sexo masculino: los hombres tienen un mayor riesgo de arteriosclerosis que las mujeres antes de la menopausia. Estos últimos están protegidos por las hormonas sexuales femeninas (especialmente el estrógeno). Después de la menopausia, cuando se detiene la producción de estrógenos, este efecto protector se pierde.
- Predisposición genética: en algunas familias, las enfermedades cardiovasculares como la cardiopatía coronaria ocurren con más frecuencia, por lo que los genes parecen desempeñar un papel. El riesgo aumenta si a los familiares de primer grado se les diagnostica CAD antes de los 55 años (mujeres) o los 65 años (hombres).
- Fumar: las sustancias en el humo del tabaco promueven, entre otras cosas, la formación de placas inestables en los vasos sanguíneos.
- Presión arterial alta: los valores elevados de presión arterial dañan directamente las paredes internas de los vasos sanguíneos.
- Colesterol elevado: el colesterol LDL alto y el colesterol HDL bajo fomentan la acumulación de placa.
- Diabetes mellitus: si la diabetes no está bien controlada, el nivel de azúcar en sangre es demasiado alto de forma permanente, lo que daña los vasos sanguíneos.
- Aumento de los valores de inflamación: por ejemplo, un aumento del valor de PCR en la sangre (hace que las placas sean inestables).
- edad avanzada: con el aumento de la edad, aumenta el riesgo de endurecimiento de las arterias de las arterias coronarias,
Angina de pecho: tratamiento
El objetivo principal del tratamiento de la angina de pecho es prevenir convulsiones graves y un ataque cardíaco. El riesgo de infarto existe especialmente con angina de pecho inestable. Esto se puede reconocer, por ejemplo, por el dolor repentino y la opresión en el pecho o los síntomas habituales de la angina de pecho son inusualmente graves.
Si la angina de pecho es inestable, ¡llame al médico de urgencias inmediatamente! El paciente tiene que ir al hospital lo antes posible porque existe un alto riesgo de infarto.
Debe proporcionar primeros auxilios hasta que llegue el médico de urgencias: Afloje cualquier prenda de vestir que restrinja al paciente (por ejemplo, collar, cinturón). Levante la parte superior del cuerpo e intente calmar al paciente. Cuando todo sucede en una habitación, puede abrir la ventana y dejar entrar aire fresco. Muchos de los afectados encuentran esto beneficioso.
Angina de pecho: medicación
Un ataque agudo de angina de pecho generalmente se trata con preparaciones nitro como la nitroglicerina en forma de aerosol o cápsula para morder. Los suplementos de nitro expanden las arterias coronarias. Esto alivia el corazón y reduce el consumo de oxígeno. A medida que los vasos sanguíneos también se ensanchan en el resto del cuerpo, la presión arterial desciende.
Bajo ninguna circunstancia deben tomarse preparados nitro junto con potenciadores sexuales (inhibidores de la fosfodiesterasa 5), ya que también reducen la presión arterial. La presión arterial puede descender a un nivel potencialmente mortal.
Otros fármacos que se utilizan en el tratamiento de la angina de pecho (incluso a largo plazo) son, por ejemplo, los principios activos que mantienen la sangre fluida (agentes antiplaquetarios como el ácido acetilsalicílico o el clopidogrel). Los llamados betabloqueantes también se prescriben a menudo a los pacientes. Disminuyen la frecuencia cardíaca y la presión arterial durante el ejercicio. Esto puede prevenir los ataques de angina. También es útil el uso regular de vasodilatadores (vasodilatadores) como varios nitratos. El médico puede recetar estatinas para los niveles altos de colesterol.
Angina de pecho: intervenciones en el corazón
La sección estrecha del vaso que causa la angina de pecho se puede expandir mediante la dilatación con balón: se inserta un pequeño globo en el punto estrecho del vaso a través de un tubo de plástico delgado (catéter). El globo se infla en el sitio para que expanda la constricción.
Otra opción para tratar la angina de pecho es la cirugía de derivación. El cirujano crea un puente entre la parte estrecha del vaso y una parte de la arteria propia o artificial del cuerpo para restablecer el suministro de sangre.
Angina de pecho: estilo de vida saludable
El tratamiento exitoso de la angina de pecho también incluye la cooperación del paciente: los afectados deben adoptar un estilo de vida que evite o al menos reduzca los factores de riesgo de opresión torácica. Esto se puede lograr, por ejemplo, con una dieta saludable, ejercicio regular y evitando la nicotina. Los pacientes con sobrepeso también deben intentar perder peso. El médico tratante puede asesorar y ayudar a los pacientes a cambiar su estilo de vida.
Angina de pecho: exámenes y diagnóstico
Si se sospecha de anginga pectoris, los médicos tienen varias "herramientas" a su disposición para hacer y confirmar un diagnóstico.
Conversación y examen físico
Primero, el médico recopilará el historial médico del paciente (anamnesis) en conversación con el paciente. Pregunta, por ejemplo, cuánto tiempo han existido los síntomas de una constricción cardíaca, cómo se expresan exactamente o si son provocados por algo (como el esfuerzo físico). Además, el médico pregunta si los síntomas se pueden aliviar con un aerosol nitro.
La información de la entrevista de anamnesis ayuda al médico a evaluar si el dolor de pecho es causado por la enfermedad de las arterias coronarias (CHD), otra enfermedad. Por ejemplo, los síntomas también pueden originarse en el estómago. Además, una embolia pulmonar (es decir, el cierre de un vaso pulmonar por un coágulo de sangre que se ha lavado) puede desencadenar síntomas similares a la angina de pecho.
El siguiente paso es un examen físico. Entre otras cosas, el médico escuchará el corazón y tocará el pecho. La medición de la presión arterial también forma parte de este examen. El médico usa esto para verificar si el paciente tiene presión arterial alta (hipertensión).
Procedimientos de imagen
Varios métodos de diagnóstico por imágenes ayudan, entre otras cosas, a comprobar el funcionamiento del corazón y el suministro de sangre al músculo cardíaco:
Ultrasonido del corazón: con el ultrasonido del corazón (ecocardiografía), el médico usa el ultrasonido para examinar si el músculo cardíaco ha cambiado. De esta manera, puede evaluar los ventrículos y las válvulas cardíacas, así como su función.
ECG en reposo y a largo plazo: un electrocardiograma (ECG) muestra las actividades eléctricas de todas las fibras del músculo cardíaco como una suma en una curva de tensión cardíaca. El ECG cambia en más de la mitad de los pacientes con angina de pecho. Si el médico sospecha una arritmia cardíaca, se realiza un ECG a largo plazo.
Pruebas de esfuerzo para el corazón: por lo general, también se realiza un ECG de esfuerzo con bicicleta ergométrica en la clínica o en la consulta. El paciente monta una bicicleta estática mientras la carga aumenta gradualmente. Al mismo tiempo, se miden los valores de ECG y presión arterial. El objetivo de un ECG de ejercicio es lograr un flujo sanguíneo insuficiente al músculo cardíaco. Si se produce angina de pecho como resultado y el ECG cambia, se habla de ergometría positiva.
Imágenes por resonancia magnética de esfuerzo: otra opción de examen son las imágenes de resonancia magnética de esfuerzo (resonancia magnética de esfuerzo). El corazón es sometido a estrés artificial por medicamentos como la dobutamina y la adenosina (estos medicamentos hacen que el corazón lata más rápido y más fuerte). El médico provoca una deficiencia de oxígeno en el corazón y examina esto o sus consecuencias en una resonancia magnética.
Gammagrafía cardíaca: la gammagrafía cardíaca o miocárdica puede mostrar el flujo sanguíneo al músculo cardíaco. Para hacer esto, primero se inyecta al paciente una sustancia débilmente radiactiva. Se distribuye en el músculo cardíaco según el flujo sanguíneo y es absorbido por las células. Los rayos radiactivos emitidos por la sustancia son capturados por una llamada cámara gamma y mostrados como una imagen. La imagen muestra qué áreas del músculo cardíaco reciben menos sangre. Las grabaciones con la cámara gamma se toman una vez en reposo y una vez bajo estrés. La gammagrafía miocárdica se utiliza cuando el ECG y la ecocardiografía son insuficientes para hacer un diagnóstico de angina de pecho.
Angina de pecho: curso y pronóstico
La opresión en el pecho suele ser un signo de constricción arterioesclerótica de las arterias coronarias (enfermedad coronaria, cardiopatía coronaria) y, por lo tanto, una señal de advertencia. La calcificación de las arterias se desarrolla lentamente a lo largo de los años.Por encima de cierto nivel, puede desencadenar angina de pecho incluso con poco estrés. Esto puede limitar la calidad de vida y el desempeño de la persona en cuestión. Cuanto más fuertes y frecuentes sean los ataques de angina, mayor será el riesgo de un ataque cardíaco.
Por tanto, es importante tratar la angina de pecho lo antes posible. Esto no solo incluye que el médico recete el medicamento correcto o realice un procedimiento quirúrgico (dilatación con balón, cirugía de bypass). Cada paciente puede influir positivamente en el curso de la angina de pecho, por ejemplo, dejando de fumar, llevando una dieta saludable y realizando una actividad física regular.
Angina de pecho: prevención
Si desea prevenir la angina de pecho, se aplican los mismos consejos que para las personas que ya sufren de opresión en el pecho: un estilo de vida saludable puede contribuir de manera significativa a mantener saludables el corazón y los vasos sanguíneos. Esto incluye comer sano, hacer ejercicio con regularidad y perder peso si tiene sobrepeso. Esto reduce el riesgo de enfermedad de las arterias coronarias (CHD), la causa más común de angina de pecho. También es muy importante no usar nicotina si desea reducir su riesgo personal de angina de pecho. Fumar estrecha los vasos sanguíneos y, por lo tanto, altera el flujo sanguíneo al músculo cardíaco (y otras partes del cuerpo).
Además, acuda a chequeos regulares. De esta forma, enfermedades como la diabetes, la hipertensión arterial o los niveles elevados de colesterol en sangre, que dañan los vasos sanguíneos, pueden detectarse y tratarse a tiempo. Si el médico le receta un medicamento adecuado, debe tomarlo con regularidad, incluso si se siente bien en ese momento.
Otro consejo: evite el estrés y permítase relajarse regularmente en la vida cotidiana. Esto también ayuda a prevenir la angina de pecho.
Información adicional
Pautas:
- Directriz "Enfermedad coronaria / angina de pecho" de la Sociedad Alemana de Cardiología - Investigación cardíaca y circulatoria
Autoayuda:
- Fundación Alemana del Corazón: https://www.herzstiftung.de/Angina-pectoris.html
.jpg)