asma
y Carola Felchner, periodista científicaMareike Müller es escritora independiente en el departamento médico de y médico asistente de neurocirugía en Düsseldorf. Estudió medicina humana en Magdeburgo y adquirió mucha experiencia médica práctica durante sus estancias en el extranjero en cuatro continentes diferentes.
Más sobre los expertos deCarola Felchner es escritora independiente en el departamento médico de y asesora certificada de nutrición y capacitación. Trabajó para varias revistas especializadas y portales en línea antes de convertirse en periodista independiente en 2015. Antes de comenzar sus prácticas, estudió traducción e interpretación en Kempten y Munich.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.El asma (asma bronquial, asma bronquial) es una enfermedad crónica de los pulmones. Hay dos formas: asma alérgica y no alérgica. En ambos casos, los afectados sufren de tos y falta de aire similar a un ataque. Los síntomas se pueden aliviar con medicamentos y un estilo de vida adaptado. A veces, el asma incluso es curable. Lea más sobre la enfermedad, cómo se desarrolla y cómo se puede tratar aquí.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. J45J46

Asma: referencia rápida
- Descripción: inflamación crónica de los bronquios con estrechamiento de las vías respiratorias similar a una convulsión.
- Desencadenantes comunes: asma alérgica: polen, polvo, comida; asma no alérgica: esfuerzo, resfriado, humo de tabaco, estrés, medicación
- Síntomas típicos: tos, dificultad para respirar, dificultad para respirar, opresión en el pecho, ruidos respiratorios, exhalación dificultosa, ataque de asma agudo
- Tratamiento: medicación (como cortisona, simpaticomiméticos beta-2) para el tratamiento a largo plazo y para la terapia de las convulsiones, evitar alérgenos, adaptar el estilo de vida
- Diagnóstico: prueba de función pulmonar, radiografía de los pulmones, análisis de sangre
¿Qué es el asma?
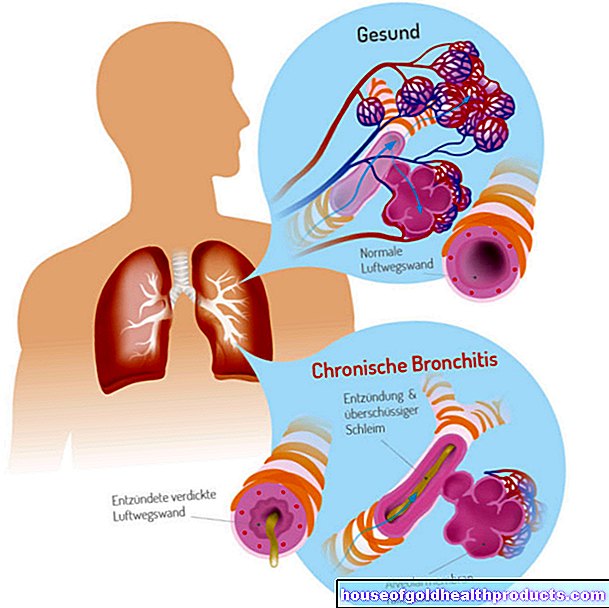
En los pacientes con asma, los bronquios son hipersensibles a la inflamación crónica. Los bronquios son un sistema de tubos ampliamente ramificado que guía el aire desde la tráquea hacia los pequeños alvéolos, donde se produce el intercambio de gases: el oxígeno se absorbe en la sangre y el dióxido de carbono se libera en el aire exhalado.
En el asma, la membrana mucosa que recubre el interior de los bronquios se hincha y produce una mucosidad espesa. El diámetro interno de los bronquios se estrecha, lo que dificulta que el paciente inhale y exhale. En consecuencia, respira más rápido, por lo que aumenta la frecuencia respiratoria.
La exhalación en particular funciona peor. Esto se puede escuchar en parte en silbidos o zumbidos de respiración. En casos graves, queda algo de aire en los pulmones con cada respiración; esto conduce a lo que se conoce como sobreinsuflación. Entonces, el intercambio de gases solo funciona de manera limitada, por lo que puede desarrollarse una deficiencia de oxígeno en la sangre.
El asma aparece en forma de brotes. Esto significa que, en el medio, los síntomas mejoran o desaparecen por completo.
Asma: causas y desencadenantes
Dependiendo del desencadenante, se hace una distinción entre asma alérgica y no alérgica. Si la enfermedad respiratoria es causada por una alergia, ciertos alérgenos desencadenan un ataque de asma, como el polen, el polvo de la casa o el moho. La enfermedad a menudo ocurre junto con otras alergias y generalmente comienza en la niñez. El asma no alérgica, por otro lado, generalmente solo se desarrolla a lo largo de la vida. También existen formas mixtas de ambos tipos de enfermedad.
Desencadenantes comunes del asma alérgica
Los síntomas ocurren principalmente cuando el paciente ha estado expuesto a ciertos alérgenos. Los desencadenantes típicos del asma alérgica son:
- Polen
- Polvo (ácaros del polvo doméstico)
- Pelo animal
- Moldes
- comida
- Medicamento
Desencadenantes comunes del asma no alérgica
En el asma no alérgica, los estímulos inespecíficos provocan el ataque de asma. Esto incluye:
- esfuerzo físico (asma por esfuerzo)
- frío
- Humo de tabaco
- Perfume
- Contaminantes del aire (ozono, dióxido de nitrógeno y otros)
- estrés
- Humos metálicos o halógenos (especialmente en el trabajo)
- Medicamentos como el ácido acetilsalicílico
- Infecciones respiratorias
-
Asma: "¡Fortalece tu sistema inmunológico!"
Tres preguntas para
Dr. medicina Hermann Teutemacher,
Neumólogo, alergólogo y especialista en sueño -
1
¿Cómo puedo ayudar a alguien que está sufriendo un ataque de asma?
Dr. medicina Hermann Teutemacher
Las personas que padecen asma generalmente tienen su aerosol para el asma con ellos y pueden usarlo para ayudarse a sí mismos rápidamente. De lo contrario, debe buscar ayuda médica lo antes posible, en caso de dificultad para respirar grave, incluso a través del número de emergencia 112. Es importante que todos los involucrados mantengan la calma, ¡porque el estrés empeora la respiración!
-
2
¿Qué es bueno para los pulmones en el asma?
Dr. medicina Hermann Teutemacher
El asma es una inflamación de las vías respiratorias, por lo que el uso constante de aerosoles antiinflamatorios para el asma es el mejor cuidado para los pulmones. Además, ayuda todo lo que fortalece el sistema inmunológico, a saber, ejercicio, verduras y frutas, pocos productos lácteos y dulces y mucho tiempo al aire libre, incluso en invierno.
-
3
¿Por qué el asma suele empeorar en invierno?
Dr. medicina Hermann Teutemacher
La alternancia entre aire caliente y seco en el interior y aire frío y húmedo en el exterior es una provocación particular para los bronquios que se inflaman en el asma. Esto aumenta la susceptibilidad de la persona que sufre de asma a los resfriados, que a su vez a menudo empeoran el asma. Por ejemplo, la vitamina D o cualquier cosa que sea buena para los intestinos ayuda a prevenir los resfriados, porque aquí es donde el sistema inmunológico está en casa.
-
Dr. medicina Hermann Teutemacher,
Neumólogo, alergólogo y especialista en sueñoEn su práctica privada de neumología, alergología y medicina del sueño en Wuppertal, se ha especializado principalmente en enfoques terapéuticos holísticos.
Asma: factores de riesgo
Aún no se ha aclarado de manera concluyente cómo se desarrolla exactamente el asma. Probablemente influyan factores tanto ambientales como genéticos. Cualquier persona que ya tenga una enfermedad alérgica, como fiebre del heno o neurodermatitis, o familiares con asma o alergias, también tiene más probabilidades de desarrollar asma. También existe un mayor riesgo de asma si los padres fuman durante el embarazo. La lactancia materna durante períodos prolongados en la infancia ha demostrado que varios estudios reducen el riesgo de desarrollar asma en los niños.
Asma: síntomas
El asma generalmente se caracteriza por una alternancia de fases en gran parte asintomáticas y ataques de asma repentinos y repetitivos. Algunos de los signos del asma incluyen:
- Tos, especialmente por la noche (porque los bronquios están entonces menos distantes)
- Dificultad para respirar, a menudo por la noche o por la mañana.
- dificultad para respirar
- Opresión en el pecho
- sibilancias audibles para el oído desnudo: un sonido seco y silbante al exhalar
- exhalación larga y laboriosa
La tos nocturna y la dificultad para respirar pueden persistir mientras otros signos de asma aparecen de repente y se intensifican hasta convertirse en un ataque de asma.
Ataque de asma: síntomas
Los síntomas típicos de un ataque de asma son:
- Falta de aire repentina, incluso sin esfuerzo físico.
- tos insoportable con mucosidad a veces no muy dura, transparente o amarillenta
- Inquietud y miedo
Así es como funciona el ataque de asma:
Un ataque de asma comienza con tos seca y opresión en el pecho. Sobre todo, la exhalación se dificulta, los pacientes tienen la sensación de que ya no pueden deshacerse del aire y que no tienen suficiente espacio para respirar. La mayoría de ellos se excitan o se sienten ansiosos, lo que a su vez aumenta la dificultad para respirar.
El número de respiraciones por minuto aumenta y utilizan sus músculos respiratorios auxiliares. Este es el nombre que se le da a un grupo de músculos en la parte superior del cuerpo que pueden apoyar el trabajo de respirar en los pulmones. Esto se puede lograr, por ejemplo, apoyando los brazos sobre los muslos o sobre una mesa. Además, hay un silbido y un silbido audible al exhalar como parte de los síntomas típicos del asma bronquial.
Después de una fase de falta de aire intensa y, a menudo, amenazante, el ataque de asma suele remitir por sí solo. En esta etapa, el paciente comienza a toser moco amarillo. Los médicos luego hablan de una tos productiva. Esto todavía va acompañado de un silbido audible al respirar.
Los siguientes síntomas también pueden aparecer durante un ataque de asma (grave):
- decoloración azulada de los labios y las uñas debido a la falta de oxígeno en la sangre (cianosis)
- latido cardíaco acelerado
- pecho distendido
- hombros encorvados
- agotamiento
- Incapacidad para hablar
- con falta de aire severa: retracción en el pecho (entre las costillas, en la parte superior del abdomen, en el área del foso del acelerador)
Un ataque de asma muy severo sin tratamiento puede ir acompañado de presión arterial baja, disminución de la presión del pulso al inhalar (pulsus paradocus), somnolencia y agotamiento y puede conducir a un coma. Los bronquios externos pueden cerrarse casi por completo, el ruido respiratorio puede desaparecer por completo ("pulmón silencioso").
¡Un ataque de asma severo es una emergencia médica! El interesado debe ser tratado por un médico lo antes posible.
Primeros auxilios para un ataque de asma
Puede averiguar qué medidas de primeros auxilios son importantes en caso de un ataque de asma agudo en el artículo Ataque de asma.
Asma: tratamiento
La terapia del asma se divide en terapia básica (terapia a largo plazo), terapia de convulsiones (terapia a demanda) y prevención. Los métodos de tratamiento son correspondientemente diversos.
Terapia del asma: medicación
Hay cinco (adultos) y seis (niños y adolescentes) niveles para la terapia con medicamentos para el asma. Cuanto mayor sea el nivel, más intensiva será la terapia. De esta forma, el tratamiento se puede adaptar individualmente a la gravedad de la enfermedad.
Terapia básica (terapia a largo plazo)
Para la terapia básica del asma, se utilizan medicamentos antiinflamatorios a largo plazo llamados controladores. Reducen la susceptibilidad de las vías respiratorias a la inflamación. Como resultado, los ataques de asma y los síntomas del asma ocurren con menos frecuencia y con menos violencia. Sin embargo, para este efecto a largo plazo, los pacientes deben utilizar los controladores de forma continua y regular.
Los fármacos más importantes a largo plazo son los glucocorticoides (cortisona). Inhiben la inflamación crónica de los bronquios y en su mayoría se inhalan; los médicos hablan de preparaciones de cortisona inhalada (ICS). En casos graves de asma, a algunos pacientes se les administran comprimidos de corticosteroides, ya sea como complemento o como alternativa a la cortisona inhalada.
Si la cortisona sola no funciona lo suficiente, el médico también puede recetar simpaticomiméticos beta-2 de acción prolongada (LABA) como formoterol y salmeterol como alternativa. Relajan los músculos bronquiales y así ensanchan las vías respiratorias. Por lo general, también se administran con un inhalador.
En ciertos casos, también se pueden considerar otros medicamentos a largo plazo para el tratamiento del asma. Estos incluyen los llamados antagonistas de leucotrienos como montelukast. Al igual que la cortisona, tienen efectos antiinflamatorios, pero menos.
Incluso si la terapia básica tiene éxito, nunca debe reducir la dosis del medicamento usted mismo ni dejar de tomar el medicamento por completo. En cambio, hable primero con su médico. Solo puede reducir su medicación si no ha tenido síntomas durante al menos tres meses.
Terapia de convulsiones (terapia de alivio)
El tratamiento del asma para los ataques agudos se lleva a cabo con un medicamento de alivio de acción rápida, que también se llama aliviador. En su mayoría son simpaticomiméticos beta-2 de acción corta (SABA) como fenoterol, salbutamol o terbutalina, que el paciente inhala. En unos pocos minutos puede relajar los músculos bronquiales acalambrados durante un ataque de asma y así aliviar rápidamente los síntomas agudos del asma. Sin embargo, no tienen ningún efecto sobre la inflamación subyacente de los bronquios.
En el asma avanzada, el médico también puede recetar un simpaticomimético beta-2 de acción prolongada (LABA). Sus efectos broncodilatadores duran más que los de SABA. Sin embargo, los LABA solo deben usarse en combinación con una preparación de cortisona inhalada (ICS) para la terapia a demanda. También se encuentran disponibles para este fin preparados de combinación fija, con los que se pueden inhalar los dos principios activos al mismo tiempo. Esta terapia combinada es posible para adultos y niños a partir de los 12 años.
Si tiene ataques de asma graves, debe llamar al médico de urgencias. Puede administrar glucocorticoides por vía intravenosa. El médico también trata los ataques de asma graves y potencialmente mortales con bromuro de ipratropio. Este ingrediente activo también dilata los bronquios. Además, el paciente debe recibir oxígeno a través de una sonda nasogástrica o una máscara.
El médico de urgencias lleva a los pacientes con convulsiones muy graves al hospital porque, además de una respiración inadecuada, pueden producirse complicaciones del sistema cardiovascular potencialmente mortales.
Usando inhalador
Los medicamentos para el asma generalmente se inhalan con un inhalador especial. La aplicación correcta es importante porque de lo contrario el tratamiento no funcionará correctamente. Cada inhalador es un poco diferente de usar. Deje que su médico le explique exactamente cómo usar su dispositivo correctamente.
Los asmáticos suelen utilizar un turbuhaler. Aquí el ingrediente activo llega a un tamiz dentro del dispositivo a través de un mecanismo giratorio, desde donde se inhala. Si usa el Turbohaler de acuerdo con las siguientes instrucciones paso a paso, lo está usando correctamente:
1. Prepárese para la inhalación: desenrosque la tapa protectora. Sostenga el Turbohaler en posición vertical, de lo contrario es posible una dosificación incorrecta, y gire el anillo de dosificación una y otra vez. Si escucha un clic, el llenado ha funcionado correctamente.
2. Exhale: antes de llevarse el inhalador a la boca, ESCAPE COMPLETAMENTE y CONTENGA LA RESPIRACIÓN. Tenga cuidado de no exhalar a través del dispositivo.
3. Inhale: coloque los labios alrededor de la boquilla del Turbuhaler con fuerza. Ahora RESPIRA RÁPIDO Y PROFUNDAMENTE. Esto libera la nube de drogas. No saborea ni siente nada, ya que cantidades muy pequeñas son suficientes para que el Turbohaler funcione. Respire conscientemente a través del Turbuhaler y no por la nariz.
4. Contenga la respiración brevemente: Mantenga la RESPIRACIÓN ACTIVADA durante cinco a diez segundos para que el medicamento penetre profundamente en sus pulmones. Vuelva a bajar el Turbohaler. ESCAPE LENTAMENTE por la nariz con la boca cerrada. ¡No exhale a través del dispositivo!
5. Vuelva a enroscar la tapa protectora en el Turbohaler. Asegúrese de inhalar cada bocanada individualmente. Deje unos minutos entre pasadas.
6. Enjuague su boca con agua después de cada uso. Limpie la boquilla del inhalador únicamente con un paño seco, nunca con agua.
7. Preste atención al indicador de nivel del Turbohaler. Si se establece en "0", el contenedor está vacío, incluso si todavía puede escuchar ruidos al agitarlo. Estos se deben únicamente al desecante y no al ingrediente activo.
Hay ayudas para la inhalación disponibles para que los niños utilicen el inhalador correctamente. El llamado espaciador, por ejemplo, es un cilindro con una cámara de aire más grande que se puede colocar en el inhalador. El propósito de este archivo adjunto es facilitarle la inhalación del medicamento.
Desensibilización en el asma alérgica
El asma alérgica a veces se puede tratar con desensibilización. El paciente debe acostumbrarse gradualmente al alérgeno para que desarrolle una tolerancia hasta que su sistema inmunológico ya no reaccione al desencadenante de la alergia. Sin embargo, la desensibilización solo se puede intentar bajo ciertas condiciones:
Entre otras cosas, el asma alérgica debe controlarse con medicamentos hasta tal punto que el paciente actualmente no sufra ataques de asma. Además, la desensibilización solo puede tener éxito si los afectados tienen una sola alergia al asma y no varias.
Asma: así es como se puede prevenir
Solo existe la posibilidad de controlar el asma si se pueden evitar en la medida de lo posible las causas del asma bronquial (por ejemplo, el aire frío o el polvo de la casa).
También debe abstenerse de fumar: intensifica los procesos inflamatorios en los pulmones y también los irrita.
Las personas con asma bronquial grave que se ve agravada por el contacto ocupacional con diversas sustancias (por ejemplo, vapores metálicos) pueden necesitar considerar cambiar de trabajo. Antes o durante la elección de una carrera, los adolescentes con asma deben considerar que no todas las profesiones son adecuadas para los asmáticos.
Su médico de cabecera le ofrecerá participar en una capacitación sobre el asma como parte del llamado programa de manejo de enfermedades (DMP). Allí aprenderá todo lo que necesita saber sobre la enfermedad y recibirá muchos consejos que lo ayudarán a lidiar con su enfermedad. Por ejemplo, se le mostrarán técnicas de respiración de alivio o masajes con golpecitos, que le permitirán obtener un mejor aire. También debe trabajar con su médico para desarrollar un plan de emergencia sobre qué hacer en caso de un ataque de asma agudo.
El asma y el ejercicio no se excluyen mutuamente, al contrario. Los estudios científicos muestran que el ejercicio regular a una intensidad adecuada puede mejorar los síntomas y reducir la frecuencia y gravedad de las convulsiones. Los deportes de resistencia como la natación son los más adecuados para esto. No se esfuerce demasiado y comience con entrenamientos ligeros primero. Muévase (por ejemplo, nade) a un ritmo al que pueda cubrir largas distancias sin quedarse sin aliento.
Dado que el esfuerzo físico intenso también puede desencadenar un ataque de asma, debe seguir algunas reglas:
- Evite el entrenamiento al aire libre con aire muy frío o muy seco.
- En climas cálidos, posponga su entrenamiento por la mañana o por la noche para evitar un aumento de las concentraciones de ozono y / y polen.
- No haga ejercicio al aire libre poco después de una tormenta. La tormenta hace girar el polen en el aire, que luego estalla y libera una gran cantidad de alérgenos.
- Comience su entrenamiento con un calentamiento lento para que su sistema bronquial tenga tiempo de adaptarse a la creciente tensión física.
- En consulta con su médico, si es necesario, tome un inhalador de dosis medida con un fármaco broncodilatador de acción corta unos 15 minutos antes del entrenamiento.
- ¡Lleve siempre consigo sus medicamentos de emergencia!
Asma: exámenes y diagnóstico
Si sufre un ataque de dificultad para respirar, consulte a su médico de cabecera. Primero, su médico le preguntará en detalle sobre su historial médico (anamnesis). Probablemente te esté haciendo estas preguntas, entre otras:
- ¿Cuándo ocurren los síntomas, durante el día o la noche?
- ¿Hay cosas o situaciones que desencadenan o empeoran los síntomas?
- ¿Las quejas cambian en lugares especiales, en el trabajo, al cambiar de ubicación o de vacaciones?
- ¿Tiene alergias o enfermedades similares a las alergias (por ejemplo, fiebre del heno o neurodermatitis)?
- ¿Qué enfermedades (especialmente del tracto respiratorio) se conocen en su familia?
- ¿Fuma o entra en contacto frecuente con el humo del tabaco?
- ¿Está expuesto a vapores metálicos en un trabajo?
Si sospecha que tiene asma, su médico de cabecera puede derivarlo a un neumólogo (neumólogo) que tenga el equipo para exámenes especiales de las funciones respiratorias.
Asma: examen físico
Luego, el médico lo examinará físicamente. Presta atención a la forma de su pecho, su frecuencia respiratoria y si le resulta difícil respirar. También mirará el color de tus uñas y labios. Si estos tienen una decoloración azulada, esto indica una falta de oxígeno en la sangre.
Luego escuchará sus pulmones con el estetoscopio. Tienes que inhalar y exhalar profundamente por la boca abierta. Si tiene asma bronquial, el médico escuchará sibilancias y zumbidos al respirar. Debido al aumento de la resistencia en los bronquios, la fase de exhalación también se prolonga en un asmático.
Golpear el pecho, la llamada percusión, también es parte del examen. Según el ruido de golpes resultante, el médico puede determinar si los pulmones están particularmente hinchados y si queda una cantidad anormal de aire en el pecho cuando exhala.
Asma: diagnósticos especiales
Se necesitan más exámenes para poder hacer un diagnóstico de asma. Éstos incluyen:
- Prueba de función pulmonar
- Radiografía de los pulmones
- Prueba de sangre
Prueba de función pulmonar
En el diagnóstico de la función pulmonar, el médico mide diferentes volúmenes respiratorios y la dinámica respiratoria. La medición se realiza mediante un neumotacógrafo, que mide el flujo de aire (espirometría), o un pletismógrafo corporal, que registra el cambio en el volumen pulmonar (pletismografía corporal).
El paciente está conectado al neumotacógrafo a través de una boquilla a través de la cual inhala y exhala. La medición del pletismógrafo corporal tiene lugar en una cabina cerrada en la que los sensores determinan las distintas presiones durante la inhalación y la exhalación. Luego, el dispositivo convierte esto en el volumen pulmonar que ha cambiado durante la respiración. Debido al estrechamiento de las vías respiratorias, los asmáticos tienen valores más bajos, especialmente al exhalar. También retienen más aire en sus pulmones después de exhalar.
El diagnóstico de asma se puede confirmar repitiendo la prueba de función pulmonar. Para ello, después de la primera espirometría, se administra al paciente un fármaco de acción rápida que ensancha las vías respiratorias y se repite el examen unos minutos más tarde. Si los valores típicos ahora son mejores, esto indica una enfermedad de asma. Porque el asma se caracteriza, entre otras cosas, por el hecho de que el estrechamiento de las vías respiratorias es reversible.
El médico también puede utilizar una llamada prueba de provocación para comprobar si hay asma no alérgica.Después de la primera prueba de función pulmonar, el paciente inhala un irritante inespecífico, es decir, no alergénico (metacolina) y luego repite la prueba poco después. La metacolina irrita los músculos bronquiales y hace que se contraigan. Si los valores respiratorios ahora empeoran, esto habla de un asma no alérgica. Sin embargo, se debe tener precaución con esta prueba, ya que puede provocar un ataque de asma grave. Por lo tanto, el médico siempre tiene a mano un antídoto de acción rápida.
Autoprueba con el medidor de flujo máximo
También puede medir la fuerza con la que exhala en casa. Esto no es para el diagnóstico inicial, pero puede usarlo para monitorear el curso de la enfermedad. Para hacer esto, usa un llamado medidor de flujo máximo. Cuando sopla en la boquilla, mide el flujo de aire máximo (flujo máximo) cuando exhala. Suele reducirse en pacientes con asma. Para comprobar el efecto del tratamiento o reconocer un empeoramiento inminente de su enfermedad a tiempo, debe determinar periódicamente su flujo máximo y llevar un diario al respecto.
roentgen
La radiografía de tórax sirve para descartar otras enfermedades, algunas de las cuales pueden provocar síntomas similares al asma. Estos incluyen enfermedades infecciosas como neumonía o tuberculosis, o ciertas enfermedades cardíacas. La bronquitis crónica o EPOC también son a veces similares en apariencia al asma. Durante un ataque de asma, también se puede ver una sobreinflación de los pulmones en una radiografía.
Prueba de sangre
Con la ayuda de un análisis de sangre, el médico puede medir qué tan bien los pulmones pueden oxigenar la sangre y eliminar el dióxido de carbono. En los pacientes con asma, estos valores suelen cambiar durante un ataque de asma.
El médico también puede realizar un análisis de sangre para determinar si el asma es alérgico o no alérgico. En el primer caso, los llamados anticuerpos IgE pueden detectarse en la sangre.
Pruebas de alergia
Una vez que se ha confirmado la sospecha de asma alérgica, es importante encontrar el desencadenante exacto. La prueba de punción es adecuada para esto: el médico rasca ligeramente la capa superior de la piel y luego aplica soluciones que contienen sustancias (alérgenos) que se sospecha que son alérgicas. Si el alérgeno desencadenante está presente, el cuerpo reacciona con una reacción alérgica local después de cinco a 60 minutos. Una prueba de punción es positiva si se forman habones o la piel se enrojece.
Asma: cuadros clínicos similares
El asma es fácil de confundir con otras enfermedades que tienen síntomas similares. Por tanto, es importante que el médico descarte otras posibles causas de los síntomas. Estos incluyen las siguientes enfermedades:
- Enfermedad Pulmonar Obstructiva Crónica (EPOC)
- Sarcoidosis o alveolitis alérgica exógena
- Acidez de estómago (enfermedad por reflujo) con irritación de los bronquios por inhalación accidental de jugo gástrico
- Insuficiencia cardíaca (insuficiencia cardíaca)
- Inflamación o cicatrización de las vías respiratorias después de una infección.
- respiración mentalmente acelerada y profunda (hiperventilación)
- tuberculosis
- Fibrosis quística (fibrosis quística)
- Entrada de líquidos o cuerpos extraños en las vías respiratorias.
- infección pulmonar
Asma: curso de la enfermedad y pronóstico
El asma bronquial es una enfermedad crónica, lo que significa que dura más o de por vida.
Al menos siete de cada diez niños con asma presentan síntomas antes de los cinco años. Aproximadamente la mitad de los niños siguen teniendo síntomas después de los siete años. Si el asma bronquial se reconoce temprano y se trata de manera constante, se curará en alrededor del 30 al 50 por ciento de los niños durante la pubertad.
El asma también puede curar alrededor del 20 por ciento de los adultos y el 40 por ciento experimenta una disminución significativa de los síntomas durante el curso de la enfermedad.
Los síntomas de la enfermedad pueden empeorar repentinamente o incluso mejorar significativamente; un curso ondulado es típico del asma. Pero un ataque de asma es particularmente peligroso porque puede poner en peligro la vida. Entonces se requiere una acción rápida y correcta de acuerdo con el plan de emergencia, que debe discutir con su médico.
El asma crónica puede causar daño permanente al corazón y los pulmones. Ciertos procesos de remodelación del tejido pulmonar ejercen una mayor presión sobre el corazón, lo que puede provocar insuficiencia cardíaca crónica (insuficiencia cardíaca derecha).
En Alemania, se estima que 1000 personas mueren cada año como resultado del asma. Por tanto, es importante llevar a cabo de forma constante el tratamiento para el asma prescrito por un médico y evitar los factores de riesgo conocidos del estilo de vida, como el tabaquismo.
Asma: frecuencia
El número de asmáticos en Alemania está aumentando. El asma es ahora una de las enfermedades crónicas más importantes. El asma es particularmente común en los niños: alrededor del diez por ciento de todos los niños sufren de asma bronquial, los niños con más frecuencia que las niñas.
En contraste, solo alrededor del cinco por ciento de los adultos tienen síntomas de asma. Si el asma solo se desarrolla en la edad adulta, las mujeres se ven afectadas con más frecuencia que los hombres.
Información adicional
Pautas:
- Directriz "Diagnóstico y Terapia de Pacientes con Asma" de la Sociedad Alemana de Neumología y Medicina Respiratoria et al.
- Pauta de atención nacional "Asma" de la Asociación Médica Alemana et al.
Enlaces útiles:
- Neumólogos en la red: www.lungenaerzte-im-netz.de
- Servicio de información pulmonar del Helmholtz Zentrum München: www.lungeninformationsdienst.de