migraña
y Christiane Fux, editora médicaSophie Matzik es escritora independiente del equipo médico de
Más sobre los expertos deChristiane Fux estudió periodismo y psicología en Hamburgo. El experimentado editor médico ha estado escribiendo artículos de revistas, noticias y textos fácticos sobre todos los temas de salud imaginables desde 2001. Además de su trabajo para, Christiane Fux también se dedica a la prosa. Su primera novela policiaca se publicó en 2012, y también escribe, diseña y publica sus propias obras policiacas.
Más publicaciones de Christiane Fux Todo el contenido de es verificado por periodistas médicos.Con las migrañas, los afectados sufren principalmente ataques de dolor de cabeza unilaterales, a menudo muy fuertes. Además, a menudo hay náuseas, sensibilidad a la luz y otros síntomas neurológicos. Las causas de las migrañas aún no se comprenden con claridad. Entre otras cosas, uno sospecha una alteración de neurotransmisores en el cerebro, relacionada con un flujo sanguíneo reducido. Lea aquí qué formas de migraña existen, cómo se manifiestan y cómo se pueden tratar.
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. G43R51

Migrañas: referencia rápida
- Descripción: ataques de dolor de cabeza recurrentes, fuertes, en su mayoría unilaterales
- Formas: migraña con y sin aura, migraña crónica, migraña sin migraña, migraña vestibular, migraña hemipléjica, migraña basilar, migraña de los ojos, migraña menstrual
- Síntomas: dolor de cabeza similar a un ataque, en su mayoría unilateral, náuseas, vómitos, sensibilidad a la luz y al ruido; posibles trastornos de la percepción como presagio (aura),
- Causas: predisposición genética, origen exacto pero aún no conocido; Hipótesis: alteración del metabolismo de los mensajeros en el cerebro y reducción del flujo sanguíneo
- Desencadenante: estrés, ciertos alimentos, falta de sueño, cambios climáticos, fluctuaciones hormonales
- Diagnóstico: basado en los síntomas típicos, exclusión de otras enfermedades mediante procedimientos de imagen (TC, MRT, angiografía), EEG, valores de laboratorio, etc.
- Tratamiento: Medidas en casos agudos y de prevención como medicación, terapia conductual, métodos de relajación, neurofeedback, deporte, acupuntura.
- Pronóstico: incurable, pero se puede reducir la intensidad y frecuencia de los ataques; a menudo mejora con la edad, a veces desaparece después de la menopausia.
Migrañas: descripción
Las personas que padecen migrañas tienen dolores de cabeza recurrentes a intervalos irregulares. A menudo se acompañan de varios otros síntomas, como náuseas, vómitos o alteraciones visuales. La mayoría de las veces, el dolor afecta solo un lado de la cabeza. Los afectados lo describen como pulsante, martilleante o punzante. Aumenta con el esfuerzo físico.
Una migraña severa puede restringir enormemente a los afectados en su vida diaria. La duración de un solo ataque es de entre 4 y 72 horas. Las convulsiones ocurren en diferentes intervalos de tiempo. La duración y la intensidad pueden variar de vez en cuando.
La forma más grave de la enfermedad es el llamado status migranosus. Los médicos hablan de esto si un ataque dura más de 72 horas. Esto es extremadamente estresante para los afectados y definitivamente debe ser tratado por un médico.
Formas de migraña
En general, los expertos diferencian entre una amplia variedad de formas de migraña. Esto incluye:
- Migrañas sin aura
- Migraña con aura (migraña acompañada)
- Migraña sin migraña (aura sin dolor de cabeza)
- Migrañas vestibulares
- Migrañas hemipléjicas
- Migrañas basilares
- Migrañas de los ojos
- Migrañas menstruales
- Migrañas crónicas
- Migrañas abdominales
Migrañas sin aura
La migraña sin aura es el tipo más común de migraña. Son típicos los dolores de cabeza unilaterales, similares a un ataque, de intensidad moderada a severa. El dolor pulsátil aumenta con la actividad física y se acompaña de náuseas, pero también de sensibilidad a la luz y al ruido. Los ataques de dolor de cabeza duran hasta 72 horas.
Migraña con aura (migraña acompañada)
Aproximadamente el 30 por ciento de los que sufren de migraña experimentan ciertos síntomas neurológicos antes de la fase de dolor de cabeza. Los médicos se refieren colectivamente a estos síntomas como un aura. Esta forma de migraña también se llama migraña acompañada (del francés acompañante = acompañar).
Los síntomas típicos del aura son
- Alteraciones visuales (destellos de luz, parpadeo, ver líneas irregulares),
- Dificultades del idioma,
- Malestar en la piel
- mareo
- malestar
Por lo general, estos síntomas duran entre media hora y una hora y luego desaparecen por completo. La causa probablemente sea una reducción temporal del suministro de sangre a ciertas áreas del cerebro, que es causado por un espasmo vascular.
¿Aura o derrame cerebral?
Para los médicos no profesionales, los síntomas que ocurren en la fase del aura difícilmente pueden distinguirse de los de un accidente cerebrovascular. Sin embargo, una característica importante del aura es que los síntomas comienzan de manera bastante insidiosa y aumentan lentamente de intensidad. Por el contrario, un accidente cerebrovascular suele ocurrir de forma muy repentina.
En el hospital, sin embargo, la tomografía computarizada (TC) o la resonancia magnética (RM) se pueden utilizar para determinar exactamente si se trata de un accidente cerebrovascular o síntomas de migraña.
Infarto de migraña
Una complicación de la migraña con aura es el llamado infarto de migraña. Los síntomas del aura duran más de 60 minutos. Esto puede conducir a un flujo sanguíneo insuficiente muy pronunciado en ciertas partes del cerebro, lo que deja un daño permanente (infarto isquémico). El flujo sanguíneo reducido se puede hacer visible con métodos de imagen como una TC o una MRT.
Migralepsia
Otra complicación de las migrañas con aura es lo que se conoce como migralepsia. Este es un ataque epiléptico que ocurre durante o dentro de una hora después del aura de la migraña.
Aura sin dolor de cabeza (migraña sin migraña)
Por lo general, los síntomas del aura preceden al dolor de cabeza y no duran más de unos 40 minutos. Sin embargo, un aura también puede ocurrir por sí sola sin que le siga una fase de dolor de cabeza. Esto a menudo se conoce como "migrañas oculares" o simplemente "migrañas sin dolor de cabeza" (en francés: "migraña sin migraña").
De los que sufren de migrañas "clásicas" con aura, alrededor del diez por ciento desarrollan ocasionalmente auras sin dolor de cabeza posterior. Este tipo de migraña es difícil de tratar. Básicamente, debe aclararse particularmente a fondo, ya que los mismos síntomas también pueden ser presagios de un derrame cerebral.
Migrañas vestibulares
En el caso de una migraña vestibular, el sistema de equilibrio (sistema vestibular) en particular se ve afectado por la migraña. Los pacientes sufren mareos y alteraciones del equilibrio. Los dolores de cabeza suelen ser notables, pero las alteraciones del sistema de equilibrio similares a ataques están en primer plano.
Según los expertos, las migrañas vestibulares son comunes. Provoca síntomas similares a los de la enfermedad del oído interno, enfermedad de Menière, con la que a veces se confunde.
Migrañas hemipléjicas
Una migraña hemipléjica (también llamada "migraña complicada") es un subtipo de migraña con aura. Es muy raro y ocurre principalmente en familias.
Además de los síntomas de la migraña acompañada, los pacientes con migraña hemipléjica también tienen movilidad restringida. Por ejemplo, solo pueden mover ciertas extremidades con dificultad, sin propósito o en absoluto. Sin embargo, estos síntomas desaparecen después de aproximadamente una hora. Las migrañas hemipléjicas se asocian principalmente con defectos genéticos en los cromosomas 1, 2 y 19.
Migrañas basilares
La migraña basilar (migraña de albahaca o migraña de tipo albahaca) también se considera una subforma de migraña con aura. Ocurre principalmente en adultos jóvenes. El dolor de cabeza suele estar en la parte posterior de la cabeza (occipital).
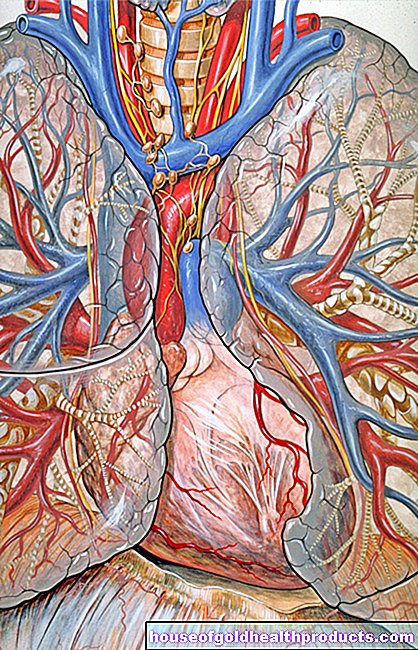
La migraña basilar lleva el nombre de la arteria basilar, que suministra sangre al tronco encefálico y al cerebelo. Los médicos creen que esta arteria se contrae temporalmente en una migraña basilar. Entonces no llega suficiente sangre al área del cerebro que los abastece.Dependiendo de la región afectada, ocurren los síntomas típicos de falla. Estos incluyen, por ejemplo:
- Trastorno del habla (disartria)
- Trastorno de la coordinación del movimiento (ataxia).
- Pérdida de audición, tinnitus o mareos.
- Alteraciones visuales como visión doble o pérdida del campo visual (áreas negras en el campo visual)
- Conciencia deteriorada
- Parestesia sensible en ambos lados (parestesia)
Síndrome de enclaustramiento (LiS)
En casos muy raros, un síndrome de enclaustramiento temporal (LiS) puede ocurrir como parte de una migraña basilar. La persona está completamente consciente, pero ya no puede moverse ni comunicarse con su entorno. El síndrome de enclaustramiento debido a la migraña basilar puede durar entre dos minutos y media hora.
Migrañas de los ojos
Hay dos formas de migrañas oculares: migrañas retinianas y oftalmopléjicas.
Migrañas retinianas: las migrañas retinianas son una forma especial muy rara de migrañas que afecta principalmente a niños y adolescentes. La migraña retiniana comienza aproximadamente una hora antes del dolor de cabeza con alteraciones visuales como parpadeo delante de los ojos, defectos del campo visual (escotomas) o incluso ceguera temporal. Todos los síntomas ocurren exclusivamente en un lado y desaparecen con el comienzo de la fase de dolor de cabeza.
Migraña oftalmopléjica: esta forma también extremadamente rara de la enfermedad afecta a ambos ojos. Las alteraciones visuales también son el síntoma más importante de las migrañas oftálmicas.
En ambas formas, los expertos discuten si en realidad son formas de migrañas. Algunos investigadores opinan que son más una expresión de otras enfermedades.
Migrañas menstruales
Los médicos entienden la migraña menstrual como una migraña que se produce exclusivamente en relación con el sangrado menstrual: se produce entre dos días antes y dos días después de la menstruación.
Una migraña menstrual muestra los mismos síntomas que una migraña "normal". Sin embargo, los síntomas suelen ser más intensos y duraderos. Las migrañas menstruales también pueden ocurrir con o sin aura o dificultades motoras. Aproximadamente el siete por ciento de todas las mujeres que sufren de migrañas tienen migrañas menstruales. La causa probablemente sea la fuerte caída del nivel de estrógeno poco antes de la menstruación.
Migrañas hormonales
Para algunas mujeres, los ataques de migraña a menudo ocurren en relación con el período menstrual, pero también en otras fases del ciclo. Entonces se habla de migraña asociada a la menstruación o migraña relacionada con hormonas.
Migrañas crónicas
Por lo general, una migraña solo ocurre durante unas pocas horas o días, con intervalos de tiempo sin síntomas en el medio. Con migraña crónica, los pacientes sufren ataques de migraña durante más de 15 días al mes durante más de tres meses. Además, los pacientes experimentan síntomas entre ataques.
Es más probable que una migraña sin aura se vuelva crónica que una migraña con aura. No debe confundirse con los dolores de cabeza inducidos por analgésicos. En este último caso, los analgésicos que se toman con demasiada frecuencia provocan dolor de cabeza.
Migrañas abdominales
Una forma especial de migraña es la migraña abdominal. Afecta principalmente a los niños. En las migrañas abdominales, hay un dolor sordo alrededor del área del ombligo. Los dolores de cabeza, por otro lado, están en su mayoría ausentes. Además, puede haber pérdida de apetito, palidez, náuseas y vómitos. Un ataque de migraña abdominal puede durar de una hora a varios días.
Las causas de las migrañas abdominales aún no se comprenden completamente. Sin embargo, la migraña clásica con dolor de cabeza y la migraña abdominal pueden tener causas similares. Lo más importante para los niños afectados es que puedan descansar y relajarse. Las migrañas abdominales rara vez se tratan con medicamentos. Los niños con migrañas abdominales tienen un mayor riesgo de desarrollar migrañas clásicas con dolores de cabeza en la edad adulta.
Migrañas en niños
En los niños, las migrañas suelen presentarse en ambos lados y afectan principalmente a la frente y las sienes. La enfermedad a menudo se pasa por alto durante mucho tiempo. En muchos pacientes jóvenes, los síntomas son atípicos porque el dolor de cabeza es menos pronunciado o está completamente ausente. Además, los síntomas que acompañan a las migrañas en los niños son mareos, trastornos del equilibrio y sensibilidad a los olores con mucha más frecuencia que en los adultos.
En cambio, los niños con migrañas tienen más probabilidades de experimentar síntomas como apatía, fatiga, palidez, mareos, dolor abdominal, náuseas o vómitos. Además, los niños pequeños todavía no pueden expresar adecuadamente sus quejas.
Estrés desencadenante principal
En los niños, las migrañas suelen ser provocadas por el estrés. Esto puede ser físico, por ejemplo, debido al cansancio excesivo, el agotamiento, beber o comer muy poco, pero también sobreestimulación. El estrés mental como el estrés en la escuela, los conflictos en el hogar de los padres o las discusiones con los compañeros de clase también desencadenan ataques de migraña en los niños.
Poca medicación
El tratamiento de las migrañas también es algo diferente para ellos que para los adultos. El enfoque aquí está en la terapia sin medicamentos. Suele funcionar muy bien con los niños. Esto incluye una rutina diaria lo más regular posible, aprendiendo un proceso de relajación o biorretroalimentación.
Cuando se necesita medicación de apoyo, a los niños a menudo se les prescriben preparaciones diferentes a las de los pacientes adultos.
Puede encontrar información detallada sobre este tema en el artículo Migrañas en niños.
Síntomas
El síntoma más importante de la migraña es un dolor de cabeza severo, generalmente unilateral. Además, existen otras quejas como fotofobia o hipersensibilidad a los ruidos. Además, varias fallas neurológicas (también conocidas como aura) pueden presagiar una migraña.
Síntomas de migraña en cuatro fases
Una migraña se puede dividir en hasta cuatro etapas diferentes con diferentes síntomas. Puedes expresarte de manera diferente en cada fase. No todas las personas afectadas pasan por todas las fases. Las cuatro etapas son:
- Fase previa (etapa prodrómica)
- Fase de aura
- Fase de dolor de cabeza
- Fase de regresión
Síntomas en la fase previa a la migraña (fase prodrómica)
En aproximadamente un tercio de los pacientes con migraña, los signos de migraña se anuncian horas o días antes del ataque real por varios síntomas. Esto incluye
- irritabilidad
- euforia
- cambios de humor severos
- Problemas digestivos
- Antojos o pérdida del apetito
- Dificultad para leer y escribir.
- bostezos notablemente frecuentes
Síntomas de migraña en la fase de aura
Los síntomas en la fase del aura indican que se acerca un ataque de migraña. Esto incluye
Alteraciones visuales: el síntoma más común del aura es la alteración visual. Por lo general, aparecen destellos únicos de luz o líneas en zigzag en el campo de visión, las llamadas fortificaciones. Se cree que tales alteraciones visuales dieron forma al estilo de Vincent van Gogh, quien probablemente padecía migrañas con aura.
Pérdida del campo visual (escotoma negativo): además, puede producirse una pérdida del campo visual, el llamado escotoma negativo. Esto se manifiesta como una mancha negra o gris en el medio del campo de visión. Aquí “falta” una parte de la imagen. En casos raros, los afectados quedan temporalmente completamente ciegos de un ojo.
Alucinaciones ópticas (escotoma positivo): con un escotoma positivo, por otro lado, se ven estructuras que en realidad no están allí. Este tipo de trastorno visual es más común en niños con migrañas. A continuación, verá colores brillantes o figuras fantásticas, por ejemplo. Los médicos también se refieren a este fenómeno como "Síndrome de Alicia en el país de las maravillas".
Hormigueo y parálisis: además de las alteraciones visuales, pueden producirse hormigueo en brazos y piernas, así como parálisis en la fase del aura. Los afectados suelen pensar en un derrame cerebral. De hecho, sin más investigación, es difícil, incluso para un médico, distinguir estos síntomas del aura de los de un accidente cerebrovascular. Los síntomas como los trastornos del equilibrio y los trastornos del habla también son potencialmente sospechosos de un accidente cerebrovascular. Luego, una exploración del cerebro (IRM) proporciona información.
Síntomas de migraña en la fase de dolor de cabeza.
La duración de las migrañas varía entre unas pocas horas y hasta tres días. El período de tiempo puede cambiar una y otra vez de un ataque a otro.
Dolor de cabeza severo y unilateral: el síntoma principal de las migrañas es el dolor de cabeza recurrente, a menudo intenso. En dos tercios de los afectados, solo aparece en un lado. Se manifiesta individualmente en diferentes regiones de la cabeza, pero principalmente detrás de la frente, en las sienes o detrás de los ojos. Los afectados a menudo lo describen como pulsante, punzante o martilleante. La intensidad del dolor de cabeza generalmente aumenta lentamente a lo largo de las horas. Por el contrario, si tuviera un derrame cerebral o una hemorragia en el cerebro, el dolor aparecería repentinamente.
Náuseas y vómitos: los síntomas comunes asociados con las migrañas son náuseas y vómitos. Los científicos sospechan que la razón de esto es la alteración del equilibrio de la serotonina en muchos de los afectados. La serotonina es una sustancia mensajera del cuerpo que actúa en el cerebro, así como en el tracto gastrointestinal y en muchas otras áreas del cuerpo.
Sensibilidad a la luz y al ruido: durante un ataque agudo de migraña, muchas personas afectadas reaccionan de manera extremadamente sensible a ruidos fuertes o luces brillantes. Aún no se ha aclarado con certeza cómo se produce este fenómeno. En cualquier caso, los afectados deben evitar los estímulos correspondientes durante un ataque agudo. A menudo, alivia los síntomas de la migraña si el paciente se retira a una habitación tranquila y, si es posible, a oscuras.
Agravado por el esfuerzo: los síntomas de la migraña pueden agravarse con el esfuerzo físico, lo cual no es el caso de los dolores de cabeza por tensión. Incluso con ejercicio moderado, como subir escaleras o llevar bolsas de la compra, los dolores de cabeza y el malestar aumentan con las migrañas.
Síntomas de migraña en la fase de regresión.
En la fase de regresión, los síntomas de la migraña disminuyen gradualmente. Los afectados se sienten cansados, agotados e irritables. La dificultad para concentrarse, la debilidad y la pérdida de apetito pueden persistir durante horas después del ataque de migraña. En casos raros, los pacientes experimentan una especie de euforia después de un ataque de migraña. Pueden pasar otras 12 a 24 horas para recuperarse por completo.
Así es como reconoces las migrañas
¿Accidente cerebrovascular o aura?
Es característico de los síntomas de migraña del aura que los déficits son en su mayoría dinámicos. Esto significa que, por ejemplo, el escotoma se mueve a través del campo de visión (la mancha negra sigue moviéndose a diferentes lugares). La sensación de hormigueo en el brazo también puede moverse desde el hombro hasta las yemas de los dedos, por ejemplo.
Además, estos síntomas empeoran gradualmente con la migraña. En el caso de un derrame cerebral, generalmente comienzan de repente. Los síntomas de migraña del aura también son temporales y, a diferencia de un accidente cerebrovascular, no dejan ningún daño permanente.
Tome en serio los síntomas de la migraña
Básicamente: cualquier persona que tenga síntomas frecuentes de migraña debe tener un diagnóstico realizado por un médico. Puede recomendar medidas eficaces para tratar y prevenir las migrañas. En algunos casos, los supuestos síntomas de la migraña también resultan ser síntomas de otras enfermedades como una malformación vascular (aneurisma) o una enfermedad tumoral. ¡Es esencial tratarlos en una etapa temprana!
Migrañas: causas
Todavía no hay una respuesta clara a la pregunta "¿Cómo se desarrolla una migraña?" Se discuten varios factores como causa. Sin embargo, es poco probable que un solo factor sea decisivo, sino que varios factores funcionen juntos.
Los médicos sospechan un mal funcionamiento en el equilibrio de neurotransmisores en el cerebro, combinado con trastornos circulatorios. Los factores genéticos también influyen. Ciertos factores desencadenantes como el vino tinto, el estrés o la falta de sueño pueden desencadenar un ataque.
Causas de la migraña: trastornos de la serotonina
La sustancia mensajera serotonina parece jugar un papel central en las migrañas. Este neurotransmisor transmite información de una célula nerviosa a otra u órganos. El efecto de la serotonina en un ataque de migraña es complejo y aún no se comprende por completo.
Una teoría asume que la serotonina tiene al menos dos sitios de acción diferentes en el cuerpo. Existe el nivel central de serotonina que funciona en el cerebro. Además, también actúa fuera del cerebro (nivel de serotonina periférica).
Demasiada serotonina en el cerebro, muy poca en el cuerpo.
En las migrañas, el equilibrio entre el nivel de serotonina en el cuerpo (serotonina periférica) y el del cerebro (serotonina central) cambia. La combinación de un nivel bajo de serotonina en la periferia y un nivel alto de serotonina en el cerebro puede desencadenar un ataque de migraña, según algunos investigadores. Por ejemplo, si el nivel de serotonina en el cerebro es demasiado alto, podría hacer que los vasos cerebrales se contraigan.
Esto coincide con las observaciones realizadas por científicos que utilizan un método de imagen especial, el examen SPECT. Esto permite que el flujo sanguíneo en los vasos cerebrales se haga visible.
Trastorno circulatorio en el cerebro.
Durante un aura, se ha demostrado que algunas áreas del cerebro están menos abastecidas de sangre: los vasos cerebrales en estas áreas se estrechan. Gradualmente, más y más vasos sanguíneos pueden contraerse y provocar un trastorno circulatorio local en el cerebro. Se puede concluir que el alto nivel de serotonina puede ser el motivo de la vasoconstricción local.
La "abundancia de sangre" no es una causa
Se solía asumir que, como reacción al estrechamiento de los vasos en la fase del aura, ciertas áreas de la audición estaban repentinamente sobreabastecidas de sangre. Se supone que esto desencadena el dolor de cabeza. En realidad, esto puede suceder, pero no es una causa de migrañas. Porque en la mayoría de los pacientes con migraña, la reducción del flujo sanguíneo en áreas del cerebro no solo es evidente durante la fase de aura, sino también en la fase de dolor de cabeza.
Otras sustancias mensajeras como posibles causas de migrañas
Además de la serotonina, otras sustancias mensajeras también podrían desempeñar un papel importante, por ejemplo, la neuroquinina A (NKA), la sustancia P (SP) o los péptidos relacionados con el gen de la calcitonina (CGRP). Aún no se ha aclarado qué papel juegan estas sustancias mensajeras en las migrañas.
Causas de la migraña: genes
Los estudios han demostrado que las migrañas son más comunes en ciertas familias. Mientras tanto, se han encontrado numerosas variantes genéticas que aumentan el riesgo de migrañas. Algunos están involucrados en la regulación de los circuitos neurológicos del cerebro, mientras que otros están asociados con el desarrollo del estrés oxidativo. Los mecanismos biológicos exactos por los que funcionan aún no se han aclarado.
Forma especial de migraña hemipléjica (FMH)
En una forma especial rara de migraña, la migraña hemipléjica familiar (FMH), se ha encontrado un cambio genético en el cromosoma 19. Los hijos de los afectados tienen un 50 por ciento de riesgo de portar también el cambio genético en su estructura genética.
Con FHM, los ataques recurrentes de migraña con aura ocurren alrededor de los 20 años. Es típica la parálisis temporal de la hemiplejía (hemiplejía) que acompaña a las convulsiones.
Desencadenantes de migraña
Las causas exactas de las migrañas aún no se han aclarado en detalle. Por esto, ahora conocemos varios factores desencadenantes de la migraña. Dichos factores desencadenantes pueden desencadenar un ataque en personas que pueden tener una predisposición genética a las migrañas.
Cuáles son estos en el caso individual es individualmente diferente. Los desencadenantes típicos de un ataque de migraña incluyen, por ejemplo:
- estrés
- Cambios en el ciclo sueño-vigilia
- Sobreestimulación
- Cambio de clima
- ciertos alimentos y bebidas
- Fluctuaciones hormonales
Desencadenantes de la migraña: estrés
Un desencadenante común de la migraña es el estrés en el entorno privado o profesional. Por ejemplo, el cambio de trabajo, los conflictos con colegas o en la familia y la alta presión de tiempo pueden desencadenar un ataque de migraña. Para los estudiantes, las demandas excesivas en la escuela y los conflictos con otros estudiantes son desencadenantes comunes de la migraña.
Desencadenante de la migraña: alteración del ritmo de sueño-vigilia
Un cambio en el ritmo de sueño-vigilia también causa una reacción de estrés en el cuerpo y puede desencadenar migrañas. Por ejemplo, se ven afectadas las personas que trabajan en turnos o los viajeros de larga distancia, cuyo "reloj interno" está desequilibrado debido al cambio de hora.
Incluso después de una noche muy inquieta, aumenta el riesgo de un ataque de migraña. Sin embargo, difiere de una persona a otra lo que una persona percibe como estrés. Por lo tanto, debe intentar identificar sus "factores estresantes" individuales para evitarlos tanto como sea posible.
Desencadenante de la migraña: sobreestimulación
Un ataque de migraña también puede ocurrir con sobreestimulación.Por ejemplo, si los afectados trabajan en casa, cuidando a su hijo y la televisión está encendida, el cerebro ya no puede separar claramente estas muchas impresiones. En última instancia, esto también desencadena una reacción de estrés en el cuerpo. El cerebro está abrumado y reacciona con las migrañas.
Desencadenantes de la migraña: clima
Incluso cuando cambia el clima, muchos pacientes experimentan más ataques de migraña. Ya un cambio de temperatura de seis grados centígrados hacia arriba o hacia abajo puede convertirse en "tiempo de migraña", es decir, aumentar la frecuencia de los ataques de migraña. Un aumento de la humedad también se considera un desencadenante de migraña.
Sin embargo, las personas reaccionan de manera diferente a los cambios climáticos. Por lo tanto, no existe un “clima de migraña” uniforme que cause dolores de cabeza a todos los pacientes con migraña. Muchos pacientes se quejan de síntomas de migraña en el aire húmedo y cálido de una tormenta o en tormentas fuertes o secadores de pelo. Incluso la luz muy brillante en un día despejado puede desencadenar un ataque de migraña.
Los ataques de migraña son menos comunes en invierno que en verano. La razón es probablemente que la situación meteorológica en nuestras latitudes es mayormente estable en invierno, pero a menudo cambia en verano.
Algunas personas también padecen migrañas cuando viajan a un país con clima tropical. El cambio climático y el esfuerzo de los viajes pueden desencadenar un ataque de migraña. Sin embargo, como regla general, uno se acostumbra al cambio de clima en unos pocos días y los síntomas desaparecen tan rápido como aparecen.
Desencadenantes de la migraña: comida y alimentos de lujo
Ciertos alimentos y bebidas también pueden desencadenar migrañas. Esto se aplica, entre otras cosas
- Frutas cítricas
- alcohol
- nicotina
- alimentos que contienen tiramina (plátanos, chocolate, vino tinto)
La tiramina y también la histamina son productos de degradación de los componentes básicos de las proteínas (aminoácidos) y se denominan aminas biogénicas. Entre otras cosas, la tiramina estimula la liberación de la sustancia mensajera noradrenalina. Tiene un fuerte vasoconstrictor, también localmente en el cerebro. Esta podría ser la razón de un ataque de migraña después de consumir alimentos que contienen tiramina.
Los ataques de migraña suelen aparecer incluso cuando no se ha comido lo suficiente ("hipoglucemia").
Desencadenantes de la migraña: fluctuaciones hormonales
Se sabe desde hace mucho tiempo que las hormonas sexuales tienen una gran influencia en los ataques de migraña. En la infancia, las migrañas siguen afectando a las niñas y los niños con la misma frecuencia. Pero con la pubertad la relación cambia. Entonces, las mujeres sufren tres veces más que los hombres.
Es notable que los ataques de migraña ocurren durante el período. La ingesta de hormonas suele mejorar los síntomas. Esta migraña relacionada con la menstruación claramente pierde su intensidad y frecuencia de convulsiones con la menopausia.
Según los investigadores, es probable que una disminución del nivel en sangre de la hormona sexual femenina estrógeno (también llamada estradiol) sea responsable de esto. Aún no se ha aclarado con certeza cómo exactamente la caída del nivel de estrógeno desencadena en última instancia un ataque de migraña.
Sin embargo, un ataque de migraña durante la menstruación también podría ser el resultado de una reacción de estrés en el cuerpo causada por el dolor y la tensión emocional.
¿Migrañas por la píldora?
Con la mayoría de las píldoras anticonceptivas hormonales, las mujeres toman una píldora durante 21 días y luego toman un descanso de siete días. Durante esta pausa, los niveles de hormonas sexuales femeninas en la sangre disminuyen rápidamente. Comienza el sangrado por abstinencia hormonal. Esto puede desencadenar un ataque de migraña. El uso continuo de la píldora puede reducir la frecuencia de tales ataques.
El diario de migrañas expone los factores desencadenantes
Para conocer sus factores desencadenantes personales, debe llevar un diario de migrañas. A veces se puede ver un patrón en estas entradas, por ejemplo, que las migrañas tienden a ocurrir después de un largo día de trabajo o después de comer ciertos alimentos. A continuación, puede intentar evitar específicamente estos factores desencadenantes de la migraña. Debe documentar las siguientes cosas en su diario de migrañas:
- Hora del día, duración y gravedad del dolor de cabeza.
- ¿El dolor de cabeza fue precedido por un aura o sintió el inicio del dolor de cabeza de una manera diferente?
- ¿Experimentó náuseas, fotofobia o alteraciones visuales al mismo tiempo?
- ¿Tuviste otros efectos secundarios?
- ¿Qué comiste antes?
- ¿Se esforzó físicamente antes o se sintió estresado?
- ¿Has menstruado o estás tomando hormonas?
- ¿Qué medicamento tomó en qué dosis? ¿Te ayudó?
- ¿Qué eventos precedieron al ataque?
- ¿Son los ataques más comunes con su período?
Los calendarios de dolor de cabeza preparados para un mes cada uno se pueden descargar de y de Migraine / Headache Societies:
- Sociedad alemana de migraña y dolor de cabeza: https://www.dmkg.de/patienten/dmkg-kopfschmerzkalender
- Sociedad Suiza del Dolor de Cabeza: https://www.headache.ch/kopfwehkalender2
- Sociedad austriaca del dolor de cabeza: https://www.oeksg.at/images/downloads/Kopfschmerzkalender_01.pdf
Migrañas: exámenes y diagnóstico
Si sospecha que padece migrañas, su médico de cabecera es la primera persona en contactar. Es posible que lo deriven a un neurólogo o un médico que se especialice en dolores de cabeza.
Recolección de la historia clínica (anamnesis)
El médico primero le preguntará acerca de sus síntomas actuales y cualquier enfermedad previa. Es importante que describa sus síntomas y su evolución en detalle. Por ejemplo, el médico puede hacerle preguntas como:
- ¿Dónde sientes exactamente el dolor?
- Como se siente el dolor
- ¿El esfuerzo físico empeora el dolor de cabeza?
- ¿El dolor ocurre después de ciertos eventos (falta de sueño, consumo de alcohol, durante la menstruación, etc.)?
- ¿Otros miembros de su familia han sufrido o padecen dolores de cabeza con regularidad?
- ¿Está tomando medicamentos, por ejemplo, para los dolores de cabeza o por otros motivos? Si es así, ¿cuál?
Si lleva un diario de migrañas o un calendario de migrañas durante un tiempo antes de la visita al médico, será particularmente bueno para responder sus preguntas.
Dolor de cabeza inducido por fármacos
En particular, debe responder a la pregunta sobre cómo tomar la medicación con precisión. A veces, los dolores de cabeza son el resultado de tomar demasiados medicamentos o de tomarlos por mucho tiempo. Los médicos hablan de un dolor de cabeza inducido por fármacos. Puede ser el resultado de demasiados analgésicos (analgésicos), pero también del uso prolongado de otros medicamentos, como medicamentos que contienen nitratos o bloqueadores de los canales de calcio.
Examen físico y neurológico
La anamnesis va seguida de un examen físico. El médico comprobará el funcionamiento de su sistema nervioso externamente. Por ejemplo, prueba la sensibilidad de la piel o la fuerza de los músculos. También comprueba si el sentido del equilibrio es normal y si hay anomalías en los ojos. Los signos de esto son, por ejemplo, una reacción pupilar modificada o un trastorno del movimiento de los músculos oculares.
Por lo general, este examen neurológico es completamente normal fuera de un ataque agudo. Si, por otro lado, el médico encuentra anomalías neurológicas, esto habla más en contra de una migraña y posiblemente otra causa del dolor de cabeza.
Investigaciones más profundas
Es particularmente importante diferenciar las migrañas de otros tipos de dolor de cabeza y otras enfermedades, ya que deben tratarse de manera diferente. Se presentan síntomas similares a las migrañas, por ejemplo, con dolores de cabeza tensionales y dolores de cabeza en racimo. El médico también debe descartar enfermedades como tumores, inflamación o lesiones en la zona de la cabeza. Esto generalmente requiere procedimientos de imágenes como tomografía computarizada (TC) o imágenes por resonancia magnética (IRM) de la cabeza. Una resonancia magnética es útil, por ejemplo, si:
- el examen neurológico hasta ahora ha sido normal
- la migraña ocurre por primera vez después de los 40 años
- la frecuencia y / o intensidad de las convulsiones aumenta continuamente
- Muchas auras (especialmente aquellas con anomalías psicológicas) aparecen a intervalos cortos.
- los síntomas que acompañan a la migraña cambian repentinamente
Electroencefalografía (EEG), ecografía Doppler
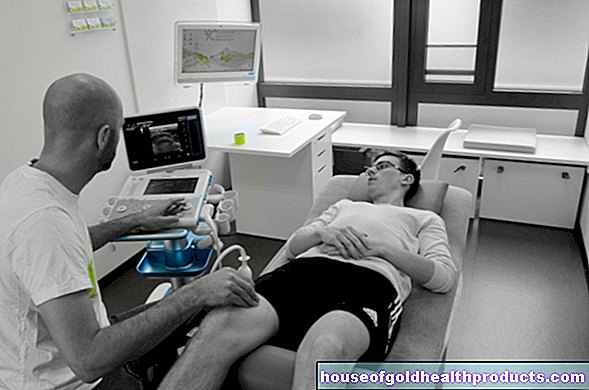
La electroencefalografía (EEG), es decir, una medición de la actividad eléctrica del cerebro, y un examen especial de ultrasonido de los vasos sanguíneos que irrigan el cerebro (ecografía Doppler) también se realizan a menudo para descartar otras enfermedades.
Pruebas de laboratorio
Antes del tratamiento con medicamentos, también se deben realizar análisis de sangre para determinar si los riñones y el hígado están sanos. Puede ser necesario ajustar la dosis del fármaco si la función de los órganos está restringida.
Migrañas: tratamiento
Incluso si una migraña no se puede curar, la frecuencia y la intensidad de los ataques de dolor pueden reducirse significativamente.
Medidas preventivas
Una combinación de diferentes medidas preventivas, si se usa de manera constante, puede reducir la frecuencia de las convulsiones a más de la mitad. Su intensidad también se puede reducir significativamente. Hay formas de hacer esto
- Evitación de factores desencadenantes
- Terapia conductual (eliminar los patrones de pensamiento estresantes, como los pensamientos negativos y el pensamiento de desempeño que crean estrés)
- Neurofeedback, en el que el paciente aprende a crear activamente ciertos estados de relajación en la cabeza. Esto funciona transmitiendo ondas cerebrales a través de electrodos a un programa de computadora que las convierte en imágenes.
- Reducción de estrés
- Deportes de resistencia
- Aprender una técnica de relajación, por ejemplo, relajación muscular progresiva según Jacobson
- En casos más graves, se prescriben medicamentos preventivos, especialmente betabloqueantes, flunarizina, valproato y topiramato.
Medidas en el caso agudo
En el caso de un ataque agudo de migraña, los medicamentos son los más útiles.
- Contra el dolor: analgésicos de la clase de medicamentos antiinflamatorios no esteroideos (AINE) como ácido acetilsalicílico (AAS), paracetamol, ibuprofeno, diclofenaco, metamizol y naproxeno
- para migrañas severas: triptanos
- contra las náuseas: antieméticos
- Silencio en una habitación oscura también ayuda a menudo.
Puede averiguar cómo prevenir y tratar las migrañas en el texto: Qué ayuda contra las migrañas.
Migrañas: curso de la enfermedad y pronóstico
Después del dolor de cabeza tensional, las migrañas son el tipo de dolor de cabeza más común. Los investigadores estiman que del 12 al 14 por ciento de todas las mujeres y alrededor del 8 por ciento de todos los hombres sufren migrañas. Los niños también pueden contraer la enfermedad. Ocurre antes de la pubertad en 5 de cada 100 niños. Sin embargo, por lo general, esta forma de dolor de cabeza se presenta en el grupo de edad de 35 a 45 años. La migraña es una enfermedad crónica. Aún no se conocen las causas exactas. Por lo tanto, solo se pueden tratar los síntomas.
Carga considerable
Los ataques de migraña fuertes pueden ser extremadamente estresantes para los afectados y limitar considerablemente su vida diaria. Algunos incluso quedan completamente incapacitados durante unos días. Sin embargo, la intensidad y frecuencia de los ataques pueden verse influidas positivamente por un tratamiento adecuado y un estilo de vida adecuado.
En algunos casos, los ataques aumentan a pesar del uso preventivo de medicamentos. Esto suele ser el resultado de un uso demasiado frecuente de analgésicos, incluidos medicamentos para la migraña como los triptanos.
Debilitándose con la edad
En algunas personas, la frecuencia de las convulsiones disminuye después de los 40 años sin causa aparente. Sin embargo, a medida que disminuye la gravedad del dolor de cabeza, a menudo aumenta la intensidad de los síntomas del aura.
En las mujeres que sufren de migrañas menstruales u hormonales, las convulsiones cesan en gran medida después de la menopausia. En general, sin embargo, debe estar preparado para el hecho de que las migrañas pueden reaparecer.
Información adicional
Libros:
- Dolores de cabeza y migrañas. El libro de ejercicios: Prevenir, relajar, aliviar el dolor, Benjamin Schäfer, TRIAS, 2017
- Éxito contra los dolores de cabeza y las migrañas: eliminar las causas, prevenirlas de forma selectiva, estrategias de autoayuda, Hartmut Göbel, Springer, 2016
Pautas:
- Directriz "Terapia de los ataques de migraña y profilaxis de las migrañas" de la Sociedad Alemana de Neurología
Grupos de autoayuda:
- Sociedad Alemana de Migraña y Dolor de Cabeza (DMKG): http://www.dmkg.de/startseite.html
- Sociedad Suiza del Dolor de Cabeza: www.headache.ch
-
Sociedad Austriaca del Dolor de Cabeza (ÖKSG): www.oeksg.at












.jpg)