Eczema
y Martina Feichter, editora médica y bióloga y Carola Felchner, periodista científicaMareike Müller es escritora independiente en el departamento médico de y médico asistente de neurocirugía en Düsseldorf. Estudió medicina humana en Magdeburgo y adquirió mucha experiencia médica práctica durante sus estancias en el extranjero en cuatro continentes diferentes.
Más sobre los expertos deMartina Feichter estudió biología con una asignatura optativa de farmacia en Innsbruck y también se sumergió en el mundo de las plantas medicinales. De ahí no fue lejos para otros temas médicos que aún la cautivan hasta el día de hoy. Se formó como periodista en la Academia Axel Springer en Hamburgo y ha estado trabajando para desde 2007, primero como editora y desde 2012 como escritora independiente.
Más sobre los expertos de
Carola Felchner es escritora independiente en el departamento médico de y asesora certificada de nutrición y capacitación. Trabajó para varias revistas especializadas y portales en línea antes de convertirse en periodista independiente en 2015. Antes de comenzar sus prácticas, estudió traducción e interpretación en Kempten y Munich.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.La neurodermatitis (eccema atópico, dermatitis atópica) es una enfermedad inflamatoria crónica de la piel que se presenta en episodios. A menudo afecta el cuero cabelludo, la cara y las manos y se asocia con una picazón insoportable. En Alemania, alrededor del 13 por ciento de los niños y del dos al tres por ciento de los adultos padecen neurodermatitis. ¡Lea más sobre síntomas, causas y desencadenantes, tratamiento y pronóstico de la dermatitis atópica!
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. L28L20
Neurodermatitis: breve descripción
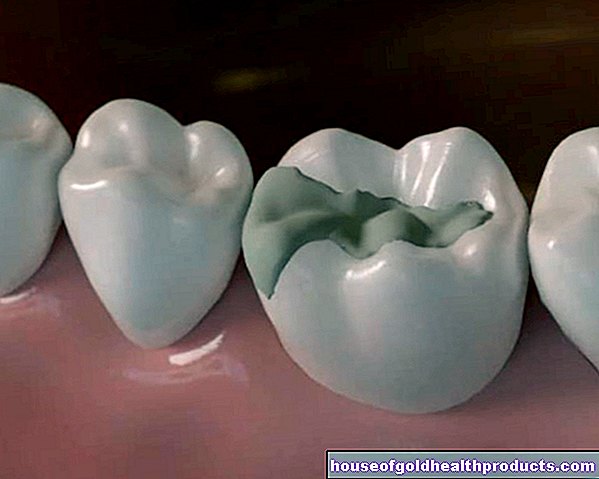
- ¿Qué es el eccema? Enfermedad inflamatoria de la piel crónica o recurrente que se desarrolla en forma de brotes. Casi siempre ocurre en la primera infancia.
- Síntomas: picazón insoportable, piel seca, en episodios agudos también eccema supurante
- Causa: se desconoce la causa exacta. Varios factores parecen influir en el desarrollo de la enfermedad, incluida una barrera cutánea alterada. Además, la tendencia a la neurodermatitis es hereditaria.
- Desencadenante: Textiles (como lana), infecciones (como resfriados severos, gripe), ciertos alimentos, temperaturas húmedas o frías, factores psicológicos (como estrés), etc.
- Tratamiento: Evite los desencadenantes, cuidado cuidadoso de la piel, medicamentos (como cortisona), fototerapia, terapia climática, etc.
Neurodermatitis: síntomas
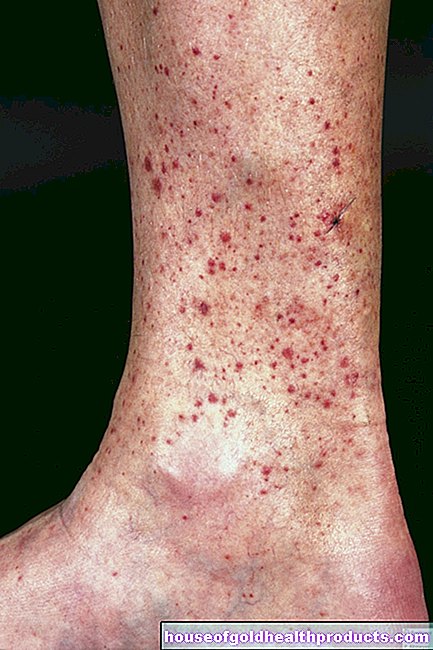
Los síntomas típicos de la neurodermatitis son cambios inflamatorios de la piel (eccema) con picazón insoportable. Aparecen en ráfagas: los períodos sin síntomas son seguidos por fases con síntomas a veces extremos. Los ataques generalmente se desencadenan por ciertos factores (desencadenantes) como ciertos alimentos o condiciones climáticas.
Los síntomas de la dermatitis atópica pueden variar mucho en casos individuales: en algunos pacientes, la enfermedad es bastante leve. Otros padecen graves dolencias. La edad también juega un papel: no solo influye en el tipo de síntomas, sino también en dónde tienden a ocurrir en el cuerpo.
-
"El picor se agrava con el calor"
Tres preguntas para
Dr. medicina Hans-Ulrich Voigt,
Especialista en dermatología, flebología, alergología -
1
¿Por qué la piel pica más por la noche?
Dr. medicina Hans-Ulrich Voigt
Para hacer esto, debe comprender cómo se produce la picazón. Es decir, a través de la irritación de las terminaciones nerviosas de la piel por sustancias mensajeras inflamatorias que se acumulan en la piel. Este proceso se intensifica con el calor, incluso en una cama cálida y acogedora. Por otro lado, el frío lo ralentiza, por ejemplo al tomar una ducha fría.
-
2
¿La ducha daña la dermatitis atópica?
Dr. medicina Hans-Ulrich Voigt
No, si se hace correctamente: eso significa tomar una ducha corta y tibia. Es mejor ducharse solo con agua. Si desea un gel de ducha, use un gel de ducha suave e hidratante. O mejor, una crema de ducha. No frote la toalla después, séquela suavemente. Luego báñate con una rica leche corporal.
-
3
¿Cómo puedo calmar la piel a largo plazo?
Dr. medicina Hans-Ulrich Voigt
Desarrolle un programa a largo plazo con su dermatólogo para construir una barrera cutánea estable (cuidado de la piel optimizado) y un programa antiinflamatorio sensato a largo plazo lejos de la terapia aguda repetida. Asegure una vida equilibrada, plena y libre de estrés con buenas relaciones interpersonales. Esto también calma inmensamente la piel.
-
Dr. medicina Hans-Ulrich Voigt,
Especialista en dermatología, flebología, alergologíaFundador y propietario del Skin and Laser Center Dermatology am Dom en Munich, uno de los primeros terapeutas láser en Munich.
Síntomas de la dermatitis atópica en niños
Como regla general, la dermatitis atópica comienza en los bebés en la cara y el cuero cabelludo. Allí, se forma la costra láctea: costras de escamas de color blanco amarillento sobre la piel enrojecida. Su apariencia recuerda a la leche quemada, de ahí el nombre de "costra láctea".
¡La costra láctea sola sin más síntomas no es un signo de neurodermatitis!
Los cambios en la piel también pueden supurar. Además, a esta edad, la dermatitis atópica suele aparecer en la parte exterior de los brazos y las piernas. En algunos casos, el eccema supurante también se forma en el área de la boca.
Los pacientes con dermatitis atópica pequeña desarrollan eccema flexor desde el primer año de vida. Se trata de parches de piel enrojecidos y escamosos cubiertos de costras en los pliegues, por ejemplo, en los huecos de las rodillas, los codos y las muñecas. La piel se moja, pero al mismo tiempo está seca y apenas puede almacenar humedad. Se produce picazón. Si los pequeños pacientes se rascan, las áreas abiertas de la piel pueden infectarse, con bacterias (como estafilococos), virus (como herpes) u hongos (hongos de la piel como la tiña).
Con la edad, la piel se vuelve más gruesa en las zonas afectadas. Los médicos llaman a este proceso "formación de líquenes" o "liquenificación". La tez se vuelve más áspera.
Además, el color de la piel puede cambiar: algunas áreas de la piel están más pigmentadas y parecen más oscuras (hiperpigmentación). Otros están notablemente pálidos (hipopigmentación).
Síntomas de la dermatitis atópica en adultos
En muchos casos, la neurodermatitis retrocede por completo durante la pubertad. Para algunos de los afectados, sin embargo, persiste más allá de eso.
La dermatitis atópica suele ser más grave en adultos que en niños. Los pacientes adultos suelen desarrollar sus síntomas en función de su actividad profesional. Por ejemplo, el eccema de manos se produce especialmente en pacientes que a menudo entran en contacto con sustancias irritantes en el trabajo (por ejemplo, peluqueros, pintores) o que a menudo tienen que lavarse las manos (por ejemplo, enfermeras).
En general, ciertas áreas de la piel se ven afectadas principalmente por la neurodermatitis en adolescentes y adultos jóvenes: el área de los ojos y la frente, así como la región alrededor de la boca, el cuello, la parte superior del pecho y la cintura escapular, los codos, los huecos de las rodillas. , muñecas y dorso de las manos. El eccema que pica a veces también se forma en las palmas de las manos y las plantas de los pies.
En estas zonas la piel está seca, enrojecida y se irrita con mucha facilidad. Además, se produce una picazón insoportable. A algunos pacientes les preocupa especialmente por la noche. Al igual que con los niños, rascarse vigorosamente promueve infecciones de la piel. Además, el rascado excesivo puede desgastar y pulir las uñas con el tiempo ("uñas brillantes").
Un engrosamiento de la piel similar al cuero (liquenificación) es muy pronunciado en algunos pacientes con neurodermatitis. Incluso la piel de la cara puede engrosarse como el cuero. El término médico para esto es "Facies leonina" (cara de león).
Algunos pacientes muestran solo una forma mínima de neurodermatitis: se caracteriza por inflamación de los labios (queilitis), pequeñas grietas en la piel (ragades) en las comisuras de la boca, en el área de las orejas o en la punta de los dedos. y / o dedos de los pies (pulpitis seca) y eccema del pezón.
Una variante poco común de la neurodermatitis en adultos es la denominada forma de prurigo: los afectados padecen pequeños nódulos en la piel que pican mucho (nódulos de prurigo). Estos pueden formarse en partes muy diferentes del cuerpo.
Los adultos mayores que tienen una nueva dermatitis atópica a menudo tienen eccema en las manos y los pies. Se forman costras que pican en el cuero cabelludo debajo del cabello. Los bordes de los lóbulos de las orejas a menudo están agrietados, enrojecidos e inflamados. Los labios inflamados y con comezón también son un síntoma común de eccema en los adultos mayores. Además, muchos pacientes refieren una sensación de ardor y / o sensaciones anormales en el área de la mucosa oral y faríngea. La indigestión con flatulencia, diarrea y dolor abdominal también son síntomas posibles de neurodermatitis en este grupo de edad.
Neurodermatitis: regiones cutáneas típicas
Estigmas atópicos
La neurodermatitis, como la fiebre del heno y el asma alérgica, es uno de los llamados tipos atópicos. Estas son enfermedades en las que el sistema inmunológico es demasiado sensible al contacto con sustancias alergénicas (alérgenos) u otros irritantes.
Las personas con estas enfermedades atópicas suelen tener los llamados estigmas atópicos. Éstos incluyen:
- Palidez alrededor de la boca (palidez perioral)
- Adelgazamiento de las cejas laterales (signo de Hertoghe)
- doble pliegue inferior (pliegue Dennie Morgan)
- Marcas de piel claras después de una irritación mecánica, por ejemplo, por rascarse (dermografismo blanco)
- Trastornos oculares: conjuntivitis repetida (conjuntivitis), deformación cónica de la córnea (queratocono), cataratas (cataratas).
Estas características acompañan a los síntomas específicos de una enfermedad atópica (como la neurodermatitis).
Dermatitis atópica: causas y desencadenantes
La causa exacta de la dermatitis atópica aún no se ha aclarado de manera concluyente. Los expertos sugieren que varios factores influyen en el desarrollo de la dermatitis atópica.
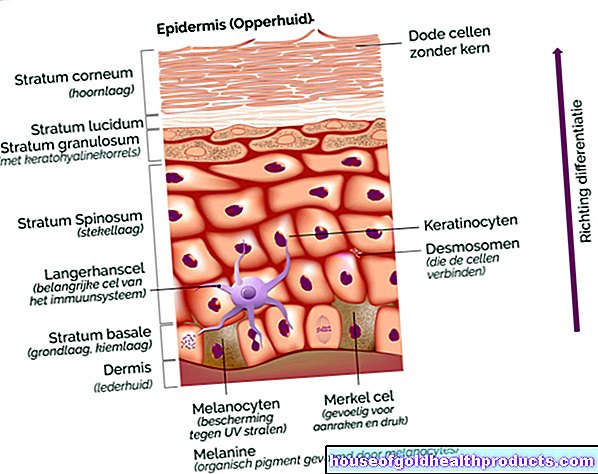
Por ejemplo, la barrera cutánea se altera en pacientes con neurodermatitis: la capa más externa de la epidermis (el exterior) es la capa córnea. Protege al cuerpo de patógenos. En la dermatitis atópica, sin embargo, la capa córnea no puede cumplir adecuadamente su función protectora.
Una posible razón de esto es que el cuerpo está produciendo muy poca proteína filagrina debido a un cambio genético. Esto es importante para la formación de la epidermis. Debido a la falta de filagrina, se modifica la composición de los lípidos cutáneos en pacientes con neurodermatitis. El resultado es que la piel pierde mucha humedad y se seca con facilidad. La piel dañada reacciona rápidamente a irritantes, desencadenantes de alergias y gérmenes con inflamación y picazón.
El hecho de que los genes desempeñen un papel en la neurodermatitis también se demuestra por el hecho de que la predisposición a la neurodermatitis es hereditaria. Ahora conocemos varios cambios genéticos (mutaciones) que hacen que las personas sean más susceptibles al eccema atópico. Los padres pueden transmitir estas mutaciones a sus hijos: si uno de los padres tiene dermatitis atópica, existe un 40 por ciento de posibilidades de que los niños también desarrollen dermatitis atópica. Si tanto el padre como la madre tienen neurodermatitis, el riesgo de que sus hijos se enfermen está entre el 60 y el 80 por ciento.
¿Demasiada higiene?
En las últimas décadas, el número de casos de dermatitis atópica (y enfermedades alérgicas en general) en el mundo occidental ha aumentado considerablemente. Algunos investigadores sospechan que un cambio en el estilo de vida es (en parte) responsable de esto: hoy en día, la higiene es mucho más importante de lo que solía ser. Como resultado, entramos en contacto con sustancias alergénicas y potencialmente causantes de enfermedades del medio ambiente con mucha menos frecuencia. Como resultado, el sistema inmunológico está en cierto sentido "subempleado". Esa podría ser la razón por la que cada vez más personas reaccionan de manera excesiva a estímulos realmente inofensivos.
Además, los hábitos de lavado han cambiado en las últimas décadas: limpiamos nuestra piel con más frecuencia y más a fondo que nuestros antepasados. Esto puede tener efectos negativos sobre la barrera cutánea. Eso podría hacer que la piel sea más sensible en general.
Formas de neurodermatitis
La mayoría de los pacientes con neurodermatitis tienen la forma extrínseca de la enfermedad: su sistema inmunológico reacciona de manera sensible a las sustancias que desencadenan alergias (alérgenos) como el polen o ciertos alimentos. Se puede detectar una mayor cantidad de anticuerpos del tipo inmunoglobulina E (IgE) en la sangre de los afectados. La IgE estimula a otras células inmunitarias (mastocitos) para que liberen sustancias inflamatorias. Estos causan el eccema en la piel de los pacientes con dermatitis atópica. Algunos de los afectados también muestran los síntomas típicos de una alergia: en la infancia esto suele ser una alergia alimentaria, en la edad adulta es principalmente fiebre del heno o una alergia a los ácaros del polvo doméstico (alergia al polvo doméstico).
La forma intrínseca de neurodermatitis es menos común. Ocurre en aproximadamente una quinta parte (20 por ciento) de todos los pacientes. Los afectados tienen valores sanguíneos normales de IgE. Esto significa que las reacciones alérgicas no juegan un papel aquí como desencadenante de la neurodermatitis. Las personas con esta forma de la enfermedad tampoco muestran una mayor susceptibilidad a alergias como la fiebre del heno o una alergia alimentaria.
Los investigadores ahora asumen que existen otras formas de neurodermatitis además de las formas extrínseca e intrínseca.
Neurodermatitis: desencadenante
Si alguien tiene una predisposición genética a la dermatitis atópica, varios factores desencadenantes pueden provocar un brote de dermatitis atópica. Pero eso no tiene por qué suceder: no todas las personas con predisposición a la neurodermatitis también la padecen.
Los desencadenantes (factores desencadenantes) más comunes en la dermatitis atópica incluyen:
- Textiles (como lana)
- sudor
- condiciones climáticas desfavorables como aire seco (también debido al calentamiento), aire frío, humedad, fuertes fluctuaciones de temperatura en general
- Limpieza incorrecta de la piel (uso de agentes de limpieza irritantes de la piel, etc.), cosméticos (p. Ej., Fragancias o conservantes irritantes de la piel)
- ciertas actividades / profesiones como trabajo húmedo, trabajo con mucha suciedad o actividades en las que se deben usar guantes de goma o vinilo durante mucho tiempo (¡eczema de manos!)
- Humo de tabaco
- Desencadenantes de alergias como ácaros del polvo, moho, pelo de animales, polen, ciertos alimentos y aditivos (leche de vaca, clara de huevo, nueces, trigo, soja, pescado, mariscos, etc.)
- Infecciones (como resfriados severos, amigdalitis, etc.)
- estrés psicológico (estrés, dolor, eventos emocionantes como la matrícula escolar, pero también aburrimiento, etc.)
- factores hormonales (embarazo, menstruación)
Los pacientes con dermatitis atópica reaccionan de manera diferente a tales desencadenantes. Por ejemplo, el estrés en el trabajo puede desencadenar un brote en un paciente pero no en otro.
Neurodermatitis: tratamiento
Para la terapia de la neurodermatitis, los expertos generalmente recomiendan un plan de terapia en cuatro etapas. Se proporcionan diferentes medidas de tratamiento dependiendo de la condición actual de la piel:
|
Medidas de terapia | |
|
Nivel 1: piel seca |
Es necesario un cuidadoso cuidado diario de la piel (cuidados básicos) para prevenir las recaídas. Además, el paciente debe evitar en la medida de lo posible los desencadenantes individuales (estrés, ropa de lana, aire seco, etc.). |
|
Etapa 2: eccema leve |
Además de las medidas del nivel 1, se aplican externamente glucocorticoides de bajo impacto ("cortisona") y / o inhibidores de calcineurina. Si es necesario, el paciente también recibe medicamentos antipruriginosos y agentes anti-gérmenes (antisépticos). |
|
Etapa 3: eccema moderadamente severo |
Además de las medidas necesarias de las etapas anteriores, el paciente recibe preparaciones de cortisona y / o inhibidores de calcineurina más eficaces (ambos para uso externo). |
|
Nivel 4: eccema severo y persistente |
Además de las medidas requeridas en las etapas anteriores, el médico prescribe comprimidos inhibidores del sistema inmunológico (inmunosupresores) como la ciclosporina A. Otra opción terapéutica es el fármaco biológico dupilumab (una proteína producida biotecnológicamente). |
El esquema paso a paso del tratamiento de la dermatitis atópica es solo una guía. El médico tratante puede adaptarlo a factores individuales. Al planificar la terapia, puede tener en cuenta la edad del paciente, cómo progresa su enfermedad de neurodermatitis en general, en qué parte del cuerpo ocurren los síntomas y cuánto los sufre el paciente.
Las medidas terapéuticas individuales se describen con más detalle a continuación.
Los niños con dermatitis atópica (y sus padres) pueden participar en cursos especiales de formación sobre dermatitis atópica. Los médicos, psicólogos y nutricionistas dan consejos sobre cómo tratar correctamente la enfermedad. Más información está disponible en la Asociación de Formación de Neurodermitis (www.neurodermitisschulung.de).
Terapia de neurodermatitis: cuidado de la piel
La medida más importante de cualquier tratamiento de neurodermatitis es el cuidado diario de la piel. Qué producto es adecuado en cada caso individual depende del estado de la piel.
Por ejemplo, aquellos que sufren de piel seca deben usar un ungüento humectante o humectante. Lo mejor es aplicarlo directamente después de la ducha o el baño, sin secar primero la piel. Entonces el agua permanece en la piel húmeda. Hay ungüentos especiales con un contenido graso muy alto para las zonas agrietadas de la piel. Suelen aplicarse durante la noche.
La vaselina pura y la grasa de ordeño no son adecuadas para la piel con eccema. También es desfavorable frotar la piel regularmente con aceites. Éstos secan la piel con el tiempo.
Una crema es más útil para las áreas de la piel menos secas o llorosas: contiene menos grasa y más agua (emulsión de aceite en agua). Incluso hay menos grasa en las lociones. También son adecuados para el eccema supurante.
Las cremas con urea como aditivo mantienen la humedad en la piel, la suavizan y alivian la picazón. Sin embargo, pueden causar una sensación de escozor temporal, especialmente en niños menores de cinco años. Por lo tanto, primero debe probar qué tan bien toleran la crema en un área pequeña de la piel. Para los bebés (= niños en los dos primeros años de vida), las cremas que contienen urea generalmente no son adecuadas.
Una crema de orina puede provocar una sensación de ardor en la piel inflamada a cualquier edad. Por lo tanto, aquí también es útil una prueba preliminar en un área pequeña de la piel.
Además de la urea, otros aditivos en cremas y ungüentos también pueden ser beneficiosos para la piel con dermatitis atópica. Estos incluyen, por ejemplo, glicerina, ceramidas, fosfatidilcolina y D-pantenol.
Por otro lado, las personas con neurodermatitis no deben utilizar productos cosméticos con conservantes, fragancias, colorantes, emulsionantes, aceite de parafina o vaselina.
Trate la neurodermatitis con ungüento.
Limpieza de la piel
En el caso de neurodermatitis, no se deben utilizar jabones normales ni geles de ducha. También resecan la piel. Los jabones medicinales de PH neutro o ligeramente ácidos (syndets) son más adecuados.
Muchos dermatólogos recomiendan baños de aceite medicinal que reponen los lípidos para limpiar la piel de la neurodermatitis. A menudo, estos también son adecuados para la ducha.
Es importante que los pacientes con dermatitis atópica no se bañen ni se duchen con demasiada agua caliente; esto puede irritar la piel y resecarla aún más. Además, no debes frotar demasiado fuerte después al secar la piel.
Terapia de neurodermatitis: evite los desencadenantes
Los pacientes con dermatitis atópica deben, si es posible, evitar todos los desencadenantes que la experiencia ha demostrado que pueden desencadenar un episodio agudo de la enfermedad.
Dichos factores desencadenantes pueden ser, por ejemplo, infecciones agudas como resfriados graves y gripe. Si estas infecciones contagiosas "tratan", los que padecen neurodermatitis deben prestar especial atención a la higiene (lavado de manos, etc.). Además, es aconsejable evitar las multitudes y mantenerse alejado de las personas enfermas tanto como sea posible.
El estrés también suele desencadenar un brote de dermatitis atópica. Por lo tanto, los afectados deben considerar contraestrategias adecuadas. En el trabajo, por ejemplo, puede ser útil delegar algunas tareas en otros. También se recomienda encarecidamente la relajación selectiva regular, por ejemplo, con la ayuda de yoga, entrenamiento autógeno o meditación.
Los pacientes con dermatitis atópica que son alérgicos al polen, pelo de animales, ciertos alimentos, fragancias en cosméticos u otros irritantes deben evitarlos tanto como sea posible. Si alguien es alérgico a los ácaros del polvo, también puede ser útil una funda especial para el colchón (revestimiento).
Viajar a áreas con condiciones climáticas extremas (como frío extremo o calor húmedo) también es desfavorable para la dermatitis atópica.
Terapia de neurodermatitis: inmunosupresores
En el episodio agudo, la neurodermatitis se trata con fármacos que reducen la actividad del sistema inmunológico. Estos inmunosupresores incluyen cortisona, los llamados inhibidores de calcineurina (tacrolimus, pimecrolimus) y ciclosporina A.
cortisona
La cortisona es una hormona natural en el cuerpo (llamada aquí "cortisol") que también se puede administrar como fármaco: El tratamiento de neurodermatitis con preparaciones de cortisona alivia eficazmente la inflamación y la picazón.
En el caso de la neurodermatitis, suele ser suficiente aplicar una fina capa de cortisona al eccema en forma de crema / ungüento. Por lo general, esto ocurre una vez al día. El médico prescribirá una preparación con una concentración adecuada de cortisona para cada paciente. Porque las áreas delgadas y sensibles de la casa (como la piel del rostro y la piel raspada) absorben más cortisona que las áreas más resistentes. Por lo tanto, se tratan con ungüentos de cortisona menos dosificados que, por ejemplo, el eccema en los brazos o las plantas de los pies.
En cualquier caso, es importante que los afectados utilicen cremas de cortisona exactamente como recomienda el médico. Sobre todo, debe evitarse su uso durante demasiado tiempo sin interrupción, de lo contrario, a menudo se producen efectos secundarios. Por ejemplo, la piel puede volverse muy fina y / o manchas blancas en las áreas tratadas. A veces se forman venas cutáneas pequeñas, agrandadas y visibles (telangiectasias). Además, el tratamiento con cortisona favorece las infecciones cutáneas. Cuando se usa en la cara, la piel alrededor de la boca puede inflamarse (dermatitis perioral).
En casos graves de neurodermatitis en adultos, puede ser necesario tomar cortisona en forma de tableta. Este tipo de aplicación de ingrediente activo también se conoce como terapia sistémica porque el ingrediente activo puede ser efectivo aquí en todo el cuerpo. El Arut debe controlar el tratamiento de la neurodermatitis con tabletas de corticosteroides. Además, los afectados solo pueden tomar los comprimidos durante un breve período de tiempo, de lo contrario aumenta el riesgo de efectos secundarios. Al final, debe "disminuir" la terapia con cortisona de acuerdo con las instrucciones del médico, es decir, no deje de tomar los comprimidos de forma brusca, sino que reduzca gradualmente la dosis.
Inhibidores de la calcineurina: pimecrolimus y tacrolimus
Los inhibidores de la calcineurina tacrolimus y pimecrolimus también se pueden utilizar como crema / ungüento para el tratamiento de la neurodermatitis local. Al igual que la cortisona, tienen efectos antiinflamatorios.
Son más adecuados que la cortisona para tratar el eccema en áreas sensibles de la piel, como la cara y la zona genital. Porque algunos de los efectos secundarios que pueden causar los ungüentos de cortisona no ocurren con los dos inhibidores de calcineurina. Por ejemplo, tacrolimus y pimecrolimus no hacen que la piel se vuelva más delgada, incluso con el uso prolongado. Además, no provocan inflamación alrededor de la boca en la cara (dermatitis perioral).
Por otro lado, el eccema en áreas de piel menos sensibles se trata preferiblemente con ungüentos de cortisona. Los inhibidores de la calcineurina generalmente solo se usan si el paciente no puede tolerar los ungüentos de cortisona o si estos no pueden aliviar los síntomas lo suficiente.
El tacrolimus (0.03%) y el pimecrolimus solo están aprobados a partir de los dos años de edad. Las preparaciones de tacrolimus en dosis más altas (0,1%) solo están permitidas para el tratamiento de la neurodermatitis local a partir de los 17 años.
Pueden aparecer irritaciones de la piel (ardor, enrojecimiento, picazón) como efectos secundarios del tratamiento, especialmente en los primeros días.
Los expertos también desaconsejan el uso de fototerapia (ver más abajo) mientras se usan inhibidores de calcineurina.
Ciclosporina A
La ciclosporina A está aprobada para el tratamiento de casos graves de neurodermatitis en adultos. Reprime fuertemente el sistema inmunológico y, por lo tanto, puede aliviar el eccema persistente y severo.
La mayoría de los pacientes toman el ingrediente activo dos veces al día. Si es necesario, se puede tomar durante un período de tiempo más largo. siempre que el paciente tolera bien el fármaco. Incluso entonces, el tratamiento con ciclosporina A debe interrumpirse después de cuatro a seis meses para prevenir posibles efectos secundarios a largo plazo (como presión arterial alta o daño renal). Si los síntomas de la dermatitis atópica vuelven a empeorar de forma significativa, los pacientes pueden volver a tomar ciclosporina A si es necesario.
Los expertos desaconsejan el tratamiento de la neurodermatitis grave con ciclosporina A y fototerapia (ver más abajo) al mismo tiempo. La combinación de las dos terapias aumenta el riesgo de cáncer de piel. Mientras toman ciclosporina A, los pacientes también deben protegerse bien la piel de la luz ultravioleta (sol, solárium).
Si la ciclosporina no se tolera o no funciona bien, el médico puede recetarle comprimidos con otro inmunosupresor, por ejemplo azatioprina o metotrexato. Sin embargo, estos ingredientes activos no están aprobados para el tratamiento de la neurodermatitis. Por lo tanto, solo se utilizan en casos individuales seleccionados ("uso no indicado en la etiqueta").
Terapia de neurodermatitis: dupilumab
Dupilumab es uno de los denominados productos biológicos. Estos son medicamentos producidos biotecnológicamente (es decir, con la ayuda de células u organismos vivos) que, entre otras cosas, se dirigen a los mensajeros inflamatorios. Por ejemplo, dupilumab puede bloquear el efecto de dos sustancias mensajeras inflamatorias que desempeñan un papel importante en la neurodermatitis. Esto puede aliviar la inflamación y la picazón de la piel.
Dupilumab es el primer producto biológico aprobado para el tratamiento de la dermatitis atópica moderada a grave, en adultos desde 2017 y en adolescentes a partir de los doce años desde 2019. El ingrediente activo se puede recetar cuando los medicamentos tópicos (como los ungüentos de cortisona) son insuficientes para tratar y la terapia sistémica (es decir, inyecciones o tabletas) es una opción.
En 2020, la Sociedad Dermatológica Alemana (DDG) incluyó dupilumab en la guía de neurodermatitis y el plan de terapia paso a paso como "un tratamiento eficaz que, a diferencia de las opciones de terapia sistémica anteriores, también es adecuado para un uso prolongado".
Tratamiento de la neurodermatitis: medidas de apoyo
El tratamiento de la neurodermatitis puede complementarse con medidas adicionales si es necesario:
Antihistamínicos H1
Los antihistamínicos H1 inhiben los efectos de la hormona histamina tisular en el cuerpo. En las personas alérgicas, esta hormona es responsable de reacciones alérgicas como picazón. Sin embargo, hasta ahora, los estudios no han podido demostrar científicamente que los antihistamínicos H1 también ayuden contra la picazón en la dermatitis atópica. Sin embargo, a menudo es útil utilizarlos:
Por un lado, algunos antihistamínicos H1 desencadenan fatiga como efecto secundario. Esto beneficia a los pacientes que no pueden dormir debido a su neurodermatitis (picazón). Por otro lado, algunos pacientes con neurodermatitis también padecen una enfermedad alérgica como la fiebre del heno. Los antihistamínicos H1 se utilizan a menudo para este tipo de alergias, incluso si no hay neurodermatitis al mismo tiempo.
Los ingredientes activos se usan internamente (en forma de tabletas). No se recomienda el uso externo en dermatitis atópica.
También hay antihistamínicos H2 disponibles. También inhiben la acción de la histamina, aunque de forma diferente a sus "parientes H1". Sin embargo, los antihistamínicos H2 no se recomiendan para el tratamiento de la neurodermatitis.
Polidocanol, zinc, taninos & Co.
Para la picazón de la neurodermatitis, a veces se recomiendan productos para el cuidado de la piel que contienen el ingrediente activo polidocanol o taninos. La experiencia de los pacientes y algunos estudios muestran que estas preparaciones realmente pueden ayudar. Ni las preparaciones de polidocanol ni de taninos son adecuadas como sustituto de la terapia antiinflamatoria (por ejemplo, con cortisona).
Los ungüentos y cremas de zinc tienen efectos antiinflamatorios y refrescantes, entre otras cosas. Sin embargo, no se ha demostrado su eficacia en la dermatitis atópica. Sin embargo, muchos pacientes han tenido experiencias positivas con productos para el cuidado de la piel que contienen zinc. Por lo tanto, tales preparaciones se pueden usar en el cuidado básico de la piel para la dermatitis atópica.
El aceite de esquisto (bituminosulfato) puede ser útil en forma de aditivos para el baño o como ungüento en general para las enfermedades cutáneas inflamatorias superficiales. Su efecto antiinflamatorio se pudo demostrar en el tubo de ensayo (estudios "in vitro"). Muchos pacientes también informan efectos positivos. Por lo tanto, se puede considerar el uso de aceite de esquisto para la neurodermatitis.
Medicamentos para las infecciones de la piel
La picazón intensa hace que muchos pacientes con dermatitis atópica se rasquen. Los patógenos pueden penetrar fácilmente las áreas abiertas de la piel y causar una infección. Si los patógenos son bacterias u hongos, el médico prescribirá principios activos específicos contra ellos:
Los antibióticos ayudan con las infecciones bacterianas de la piel y los llamados antimicóticos con las infecciones por hongos. Los pacientes pueden usar los ingredientes activos externamente (por ejemplo, como ungüento) o internamente (por ejemplo, en forma de tableta).
Lavandería antimicrobiana
Durante varios años ha existido ropa interior especial hecha de textiles antimicrobianos (antisépticos). Estos incluyen, por ejemplo, prendas de vestir cubiertas con nitrato de plata. Puede aliviar algunos eccemas en la dermatitis atópica. Sin embargo, tal ropa antimicrobiana es bastante cara. Sin embargo, cualquier persona que sufra de neurodermatitis crónica puede considerar comprarlo.
Terapia de luz (fototerapia)
A veces, la fototerapia puede aliviar los brotes. El dermatólogo irradia las áreas afectadas de la piel con luz ultravioleta (luz UV-A y / o UV-B). Esto inhibe varias células inflamatorias de la piel que son responsables de los síntomas agudos de la neurodermatitis.
Las variantes especiales de la fototerapia también son adecuadas para el tratamiento de la neurodermatitis:
En el llamado PUVA, primero se trata al paciente con el ingrediente activo psoraleno. Esto hace que la piel sea más sensible a la exposición posterior a la luz UV-A. El psoralen se puede utilizar de diferentes formas. Muchos pacientes con dermatitis atópica se bañan en una solución de psoraleno (Balneo-PUVA) antes de la irradiación. El ingrediente activo también está disponible en forma de tabletas (PUVA sistémico). El riesgo de efectos secundarios es entonces mayor que con el balneo PUVA.
La fototerapia (sin psoraleno) también se puede combinar con la terapia de baño (balneo-fototerapia): mientras el paciente se baña en agua salada, su piel se irradia con luz ultravioleta. Debido a la gran cantidad de sal en el agua, los rayos antiinflamatorios pueden penetrar más fácilmente en las capas más profundas de la piel.
La fototerapia se utiliza principalmente en pacientes adultos. También puede ser posible en pacientes menores de 12 años con dermatitis atópica.
Estancias junto al mar y en la montaña (terapia climática)
Algunos pacientes con dermatitis atópica se curan en el Mar Muerto. Al igual que con la terapia combinada de foto y baño (balneo-fototerapia), los afectados se bañan en agua salada (Mar Muerto) y están expuestos a los rayos UV (sol) al mismo tiempo. Esto puede aliviar los síntomas del eccema atópico.
Además, las condiciones climáticas en el mar y en la montaña son muy agradables para la piel. Puede mejorar significativamente la condición de la piel de los pacientes con dermatitis atópica. La alta radiación UV (antiinflamatoria) en estas regiones contribuye a esto. En las zonas montañosas más altas, el aire también es pobre en sustancias alergénicas (alérgenos) como el polen. Además, nunca puede humedecerse en regiones a partir de los 1.200 metros sobre el nivel del mar. Los pacientes con dermatitis atópica se benefician de todo esto.
Inmunoterapia específica (desensibilización)
Los pacientes con neurodermatitis que también padecen fiebre del heno, asma alérgica o alergia al veneno de insectos pueden someterse a la denominada inmunoterapia subcutánea específica (forma clásica de desensibilización). El médico inyecta repetidamente una pequeña dosis del desencadenante de la alergia (alérgeno como polen o insecticida) debajo de la piel del paciente. Aumenta la dosis de vez en cuando. De esta forma, el sistema inmunológico debería perder lentamente su hipersensibilidad al desencadenante de la alergia. Esto también puede aliviar el eccema de la dermatitis atópica si se ha demostrado que el alérgeno lo empeora.
Técnicas de relajación
Muchos pacientes con dermatitis atópica han tenido buenas experiencias con las técnicas de relajación. Los métodos como el entrenamiento autógeno, la relajación muscular progresiva, el yoga o la meditación pueden ayudar contra el estrés, un desencadenante común de los brotes de enfermedades agudas. Además, la relajación dirigida y consciente puede distraer la atención del molesto picor y la necesidad de rascarse.
Guantes de algodón
Si la picazón es intensa, muchos pacientes se rascan durante el sueño, a veces tanto que la piel sangra. Para prevenir esto, las personas que padecen neurodermatitis (pequeñas y grandes) pueden usar guantes de algodón por la noche. Para evitar que se pierdan durante el sueño, se pueden fijar a las muñecas con una tirita adhesiva.
Tratamiento psicologico
El alma puede sufrir mucho de neurodermatitis: la enfermedad de la piel no es contagiosa. Sin embargo, las personas sanas a veces evitan el contacto con los afectados, lo que puede ser muy doloroso. Además, algunos pacientes se sienten avergonzados de su apariencia, especialmente cuando el eccema afecta la cara, el cuero cabelludo y las manos.
Si los pacientes con dermatitis atópica tienen problemas psicológicos o emocionales graves como resultado de su enfermedad, el tratamiento psicológico puede ser útil. Sobre todo, la terapia conductual ha demostrado su eficacia.
Neurodermatitis y nutrición
No existe una "dieta especial para la neurodermatitis" que pueda recomendarse a todos los afectados. Algunas personas que padecen dermatitis atópica pueden comer y beber lo que quieran, sin ningún impacto notable en sus síntomas.
Otros pueden tener comezón y empeorar el cutis cuando consumen café, alcohol o alimentos picantes. Entonces es recomendable evitarlo si es posible.
Dermatitis atópica más alergia alimentaria
Los bebés y niños pequeños con neurodermatitis, en particular, suelen reaccionar con sensibilidad a uno o más alimentos como la leche de vaca, la clara de huevo o el trigo. Obviamente, su consumo puede desencadenar o empeorar un brote agudo de enfermedad en los más pequeños.
Sin embargo, una alergia alimentaria "correcta" sólo puede demostrarse en una pequeña proporción de los afectados (prueba de provocación). Si este es el caso de su hijo, debe eliminar la comida correspondiente de su menú. Es mejor hacer esto en consulta con el médico tratante o un nutricionista. Esto ayuda a planificar una "dieta de eliminación" específica. Esto asegura que el menú del niño proporcione suficientes nutrientes, vitaminas y minerales a pesar de que no ingiera ciertos alimentos. Esto es muy importante para el desarrollo del pequeño.
La dieta de eliminación dirigida no suele ser necesaria de forma permanente. Con el tiempo, muchos niños con dermatitis atópica se vuelven más tolerantes a los alimentos a los que inicialmente reaccionaron demasiado sensibles. Por lo tanto, las pruebas de alergia deben realizarse nuevamente después de uno o dos años. Cuando la alergia alimentaria ya no es detectable, los pequeños pueden volver a comer con normalidad.
Si los adolescentes o adultos con neurodermatitis sospechan que toleran mal ciertos alimentos, también deben hacerse una prueba de alergia.
¡Sin dieta de eliminación para la prevención!
Algunos padres no dan a sus hijos con dermatitis atópica ningún alimento potencialmente alergénico como productos lácteos, huevos o productos de harina de trigo "sobre la marcha", sin que se haya determinado previamente la alergia correspondiente en los pequeños. Estos padres todavía esperan que la neurodermatitis de su descendencia mejore con la dieta de eliminación "preventiva". ¡Los expertos lo desaconsejan! Los padres que reducen el menú de sus hijos por sí mismos corren el riesgo de presentar síntomas de deficiencia grave en su descendencia.
Además, las restricciones dietéticas pueden resultar muy estresantes, especialmente para los niños: si otros niños comen helados o galletas juntos y el niño con dermatitis atópica tiene que prescindir de ellos, no es fácil. ¡Tanto peor si no fuera médicamente necesario prescindir de él!
Tratamiento de neurodermatitis: medicina alternativa
Existen diferentes métodos de curación de la medicina alternativa o complementaria. Incluso si su eficacia en parte no ha sido probada científicamente, todavía se utilizan en la dermatitis atópica.
La homeopatía es uno de estos métodos de curación: según los síntomas, los homeópatas recomiendan para la dermatitis atópica, por ejemplo Grafitos, Árnica montana o Álbum de Arsenicum.
Los aceites vegetales como el aceite de argán también son útiles: los pacientes con dermatitis atópica deberían beneficiarse de las propiedades curativas del aceite, así como las personas con psoriasis, por ejemplo. Los ingredientes del aceite de argán incluyen ácido linoleico. Este ácido graso omega-6 es una parte importante de la piel.
Otros aceites vegetales valiosos incluyen aceite de onagra, aceite de comino negro y aceite de semilla de borraja. Tienen un alto contenido de ácido gamma linolénico. Este ácido graso omega-6 puede tener efectos antiinflamatorios en el eccema atópico. Los pacientes pueden tomar los aceites en forma de cápsulas o aplicarlos externamente como ungüento o crema.
Algunos pacientes apoyan el tratamiento de la neurodermatitis con aloe vera. Se dice que los extractos de la planta parecida al cactus tienen varios efectos curativos. Se dice que el aloe vera proporciona hidratación a la piel y promueve su regeneración. También debe tener propiedades anti-gérmenes (antimicrobianas) y antiinflamatorias.
Algunos pacientes también usan sales de Schüssler. Los síntomas de la neurodermatitis, como la piel seca o los cambios inflamatorios de la piel, deben aliviarse con éxito.
Remedios caseros para el eccema
Los remedios caseros para la dermatitis atópica son, por ejemplo, compresas frías y húmedas (con agua) contra la picazón. También puede aplicar primero un producto de cuidado adecuado a su piel y luego aplicar el sobre.
Algunos pacientes prefieren los sobres con flores de manzanilla. La planta medicinal tiene un efecto antiinflamatorio. Vierta una cucharada de flores de manzanilla sobre una taza de agua hirviendo. Cúbralo y déjelo reposar de cinco a diez minutos antes de colar las partes de la planta. Una vez que el té se haya enfriado, sumerja un paño de lino en él. Luego, coloque esto en las áreas de piel enfermas y ate un paño seco alrededor. Dejar actuar la cataplasma durante 20 minutos.
Cualquiera que sea alérgico a la manzanilla no debe usar la planta, ni externa ni internamente.
Los baños completos con un extracto de paja de avena también pueden ayudar con la neurodermatitis: la sílice en la paja promueve la cicatrización de heridas. Los flavonoides contenidos aumentan la circulación sanguínea. Esto puede fortalecer el sistema inmunológico local.
Para el aditivo de baño, agregue 100 gramos de paja de avena a dos litros de agua fría. Calentar la mezcla y dejar cocer durante 15 minutos. Luego colar la pajita y verter el extracto en el agua tibia del baño. Acuéstese en la bañera durante 10 a 15 minutos. Luego, debes secar la piel con palmaditas y aplicar una crema / pomada adecuada.
Los pacientes a menudo aprenden muchos más consejos para tratar la neurodermatitis en grupos de autoayuda.
Neurodermatitis: bebé
La dermatitis atópica suele ser particularmente difícil para bebés y niños pequeños. Los más pequeños aún no entienden por qué su piel está inflamada en algunos lugares y les pica tanto. Se sienten mal, a menudo están inquietos y tienen problemas para dormir.
Sin embargo, existen varias medidas que se pueden tomar para aliviar los síntomas de los pacientes jóvenes con dermatitis atópica. El médico tratante sugerirá la medicación adecuada y otras medidas terapéuticas para cada niño. Los propios padres también pueden hacer mucho para ayudar a sus hijos. Por ejemplo, debes frotarlo suavemente todos los días. Además, deben cortarse las uñas meñiques con regularidad y ponerle guantes de algodón al niño por la noche. Entonces los pequeños no se rascan mientras duermen.
Puede leer más consejos e información sobre el eccema atópico en los pacientes más jóvenes en el artículo Dermatitis atópica - Bebé.
Neurodermatitis: exámenes y diagnóstico.
La dermatitis atópica a menudo ocurre desde la infancia o la niñez. Si su hijo se rasca con frecuencia, nota un enrojecimiento inexplicable de la piel y estos síntomas persisten, ¡hable con el pediatra al respecto! Primero recopilará el historial médico del pequeño (anamnesis) en una conversación con usted. Las posibles preguntas del médico incluyen, por ejemplo:
- ¿Cuándo apareció la erupción por primera vez?
- ¿Dónde están los cambios de piel en el cuerpo?
- ¿Desde cuándo y con qué frecuencia se rasca su hijo?
- ¿Ha notado que su hijo tiene la piel seca en el pasado?
- ¿Hay factores que empeoran los síntomas, por ejemplo, el frío, determinada ropa, el estrés o determinados alimentos?
- ¿Usted u otros miembros de su familia han sufrido o padecen neurodermatitis?
- ¿Hay alergias conocidas (como fiebre del heno) o asma en su hijo o en su familia?
- ¿Hay otras enfermedades o problemas de salud conocidos por el paciente, por ejemplo, ictiosis vulgar (trastorno de cornificación de la piel causado genéticamente), trastornos del sueño, trastornos mentales, TDAH?
Examen físico
Después de la entrevista, el médico examinará físicamente al paciente. Observa de cerca la piel de todo su cuerpo. Una indicación clara de la dermatitis atópica son los cambios cutáneos inflamatorios y con picor que, según la edad, suelen aparecer en determinadas zonas. En los niños, estos son principalmente la cara y los lados extensores de los brazos y las piernas. En los adultos, el interior de los brazos y / o las piernas suele verse afectado.
Si estas inflamaciones de la piel son crónicas o continúan recurriendo, esto también es un fuerte indicio de neurodermatitis. Esto es aún más cierto si la familia del paciente (o él mismo) también es consciente de la fiebre del heno, alergias alimentarias, asma alérgica u otras alergias cutáneas o respiratorias.
También existen otros criterios que pueden indicar neurodermatitis. Si, por ejemplo, la piel se irrita mecánicamente (por ejemplo, al rascarse con una uña o una espátula), esto suele dejar marcas blanquecinas en la piel en la neurodermatitis (dermografismo blanco).
Investigaciones más profundas
Si el médico sospecha que la neurodermatitis está relacionada con una alergia, puede organizar las pruebas de alergia adecuadas:
Por ejemplo, la prueba de punción (prueba de parche) es adecuada. El médico rasca pequeñas cantidades de desencadenantes comunes de alergias (polen, pelo de animales, ácaros del polvo doméstico, alimentos, etc.) en la piel, generalmente en el antebrazo. Si se han formado enrojecimiento y / o ronchas en uno o más lugares después de 15 a 20 minutos, existe una alergia al alérgeno o alérgenos en cuestión.
El médico también puede hacer que se analice la sangre del paciente en el laboratorio para detectar anticuerpos específicos contra ciertos desencadenantes de alergia.
En casos poco claros de neurodermatitis, en ocasiones puede ser necesario tomar una pequeña muestra de piel y examinarla más de cerca en el laboratorio (biopsia de piel).
Exclusión de otras enfermedades
Durante sus exámenes, el médico debe descartar otras enfermedades que puedan desencadenar síntomas similares a la neurodermatitis. Estos llamados diagnósticos diferenciales incluyen, por ejemplo:
- otros eccemas, por ejemplo, eccema de contacto general, eccema de contacto irritante-tóxico, eccema microbiano o, especialmente en bebés, eccema seborreico
- Psoriasis de las palmas y plantas de los pies (psoriasis palmoplantaris)
- Infección micótica de manos y pies (tinea manuum et pedum)
- Sarna
- en adultos: etapa de eccema del linfoma cutáneo de células T (un tipo de cáncer del sistema linfático)
A menudo se presentan imágenes mixtas de los diferentes tipos de eccema. Por lo tanto, es importante contar con un médico experimentado y describirle el cuadro clínico en detalle. A veces tiene sentido, además del pediatra, acudir a un dermatólogo (dermatólogo) y, si es necesario, a un especialista en alergias (alergólogo).
Neurodermatitis: curso y pronóstico
Hasta en el 85 por ciento de todos los casos de neurodermatitis, la enfermedad se manifiesta antes de los cinco años. A medida que crecen, el eccema y la picazón suelen desaparecer nuevamente: alrededor del 60 por ciento de todos los niños con neurodermatitis ya no muestran ningún síntoma a más tardar en la edad adulta temprana.
El 40 por ciento restante todavía sufre de neurodermatitis en la edad adulta. Esto se puede observar particularmente en pacientes en los que el eccema atópico apareció en la primera infancia y ha seguido un curso severo. Incluso si un niño también sufre de otras enfermedades alérgicas (atópicas) como la fiebre del heno o el asma alérgica, aumenta el riesgo de que su neurodermatitis continúe hasta la edad adulta. Lo mismo se aplica si los familiares cercanos tienen una enfermedad atópica.
En cualquier caso, el tratamiento temprano y constante es muy importante para la neurodermatitis. La enfermedad no se puede curar con el cuidado regular de la piel, medicamentos, etc. Sin embargo, una terapia que se adapte de manera óptima al paciente individual puede aliviar los síntomas de la neurodermatitis en el episodio agudo. También se puede hacer mucho para prevenir nuevos ataques (ver más abajo).
Complicaciones del eccema
Pueden surgir complicaciones en el curso de la dermatitis atópica. Las infecciones de la piel se desarrollan con mayor frecuencia, por ejemplo, porque el rascado de la piel que pica proporciona a los patógenos un punto de entrada fácil:
- El germen generalmente causa infecciones bacterianas adicionales en la dermatitis atópica. Staphylococcus aureus. A menudo se encuentra en la piel, la nariz y la garganta, incluso en personas sanas.
- Como resultado de infecciones por virus, por ejemplo, pueden desarrollarse verrugas dellares o verrugas "normales" pronunciadas. Algunos pacientes desarrollan lo que se conoce como eczema herpeticatum: desencadenado por los virus del herpes, se forman numerosas vesículas cutáneas pequeñas, generalmente acompañadas de fiebre alta e inflamación de los ganglios linfáticos. En casos graves, existe un peligro de muerte, ¡especialmente para los niños!
- Las infecciones por hongos (micosis) en la neurodermatitis son causadas principalmente por dermatofitos u hongos Malassezia.
Las complicaciones raras de la neurodermatitis incluyen enfermedades oculares (como glaucoma, desprendimiento de retina, ceguera), pérdida de cabello circular (alopecia areata) y retraso del crecimiento / baja estatura.
Algunos pacientes con neurodermatitis también desarrollan ictiosis vulgar. Este es un trastorno genético de la queratinización de la piel.
La curación espontánea de la neurodermatitis es posible en cualquier momento, generalmente durante la pubertad. Aproximadamente el 30 por ciento de los adultos que previamente habían sufrido de neurodermatitis todavía muestran eccema a veces o tienen la piel muy sensible. Si la dermatitis atópica todavía existe en la edad adulta, las recaídas suelen ser más leves que en la infancia.
Neurodermatitis: prevención
En lo que respecta a la prevención, se distingue entre dos variantes en la dermatitis atópica:
- Si ya tiene neurodermatitis, las medidas adecuadas pueden prevenir los brotes agudos. A esto se le llama prevención secundaria.
- La prevención primaria consiste en prevenir la neurodermatitis desde el principio.
Prevenir los brotes de eccema
La mayoría de los pacientes con dermatitis atópica tienen recaídas en otoño e invierno. En primavera y verano, por otro lado, la tez suele mejorar. No se puede predecir qué tan fuertes son los ataques individuales, cuánto duran y con qué frecuencia ocurren.
Pero se puede hacer mucho para prevenir un ataque de dermatitis atópica. Sobre todo, esto incluye evitar o al menos reducir los factores desencadenantes individuales. A continuación, se ofrecen algunos consejos sobre cómo hacer esto:
- Los pacientes con dermatitis atópica con alergia alimentaria deben evitar el alimento en cuestión.
- En el caso de otras alergias (por ejemplo, al polen, ácaros del polvo doméstico, pelo de animales, etc.), los pacientes con dermatitis atópica deben evitar el desencadenante de la alergia tanto como sea posible.
- Las personas con neurodermatitis deben usar ropa suave y agradable para la piel (por ejemplo, de algodón, lino o seda). Por otro lado, a menudo no usan bien la ropa de lana en la piel. La ropa nueva siempre debe lavarse y enjuagarse bien antes de usarla por primera vez.
- El humo del cigarrillo aumenta los síntomas de la dermatitis atópica. Un hogar en el que vive una persona con dermatitis atópica definitivamente debería estar libre de humo.
- Muchos productos de limpieza, cuidado y cosmética contienen sustancias que además irritan la piel sensible con neurodermatitis. El médico o farmacéutico puede recomendar productos que también sean adecuados para la dermatitis atópica.
- Los pacientes con neurodermatitis también deben evitar condiciones climáticas desfavorables (viajes a países cálidos, aire seco debido al aire acondicionado, etc.).
- Las curaciones que duran varias semanas en un clima llamado estimulante (Mar del Norte, alta montaña, etc.) son muy recomendables para la neurodermatitis. Promueve la curación del eccema y puede prevenir nuevos brotes.
- Las técnicas de relajación como el entrenamiento autógeno, la relajación muscular progresiva, el yoga o la meditación ayudan contra los factores desencadenantes del estrés y la tensión.
- El intercambio regular con otros pacientes con dermatitis atópica en un grupo de autoayuda puede ayudar a los afectados a afrontar mejor su enfermedad. Esto aumenta el bienestar mental y, por lo tanto, puede prevenir nuevos ataques. Los grupos de autoayuda son particularmente útiles para niños y adolescentes: muchos se avergüenzan de su mala piel o se burlan de ellos.
Para los adolescentes y adultos con neurodermatitis, la elección de la profesión adecuada también es fundamental: las profesiones en las que la piel entra en contacto con agua, agentes de limpieza, desinfectantes o productos químicos no son adecuadas para los pacientes con neurodermatitis. Lo mismo se aplica a actividades muy sucias como los trabajos de demolición. El contacto frecuente con animales o harina también puede irritar la piel sensible. Por tanto, las profesiones inadecuadas para la dermatitis atópica son, por ejemplo, peluqueros, panaderos, pasteleros, cocineros, jardineros, floristas, trabajadores de la construcción, metalúrgicos, ingenieros eléctricos, enfermeras y otras profesiones médicas, así como limpiadores.
Disminuye el riesgo de dermatitis atópica.
Algunas medidas pueden reducir el riesgo de neurodermatitis y otras enfermedades atópicas (fiebre del heno, asma alérgica, etc.). Esto es particularmente importante para los niños en riesgo. Se trata de niños cuyas familias (padres, hermanos, etc.) padecen enfermedades atópicas.
Algunos consejos importantes para la prevención de la dermatitis atópica son:
- Las mujeres no deben fumar durante el embarazo. Incluso después del nacimiento, los niños deben crecer en un hogar libre de humo. Esto reduce el riesgo de neurodermatitis y otras enfermedades atópicas.
- Los bebés deben ser amamantados por completo durante al menos cuatro meses. Esto previene el desarrollo de neurodermatitis, fiebre del heno y similares.
- Las madres que amamantan deben consumir una dieta equilibrada. También se recomienda el pescado: si las mujeres comen pescado durante el embarazo y la lactancia, el riesgo de neurodermatitis y otras enfermedades atópicas en el niño parece reducirse.
- Los bebés que no son amamantados (completamente) deben recibir fórmula infantil hipoalergénica (HA) si su familia tiene enfermedades atópicas (como neurodermatitis) (niños en riesgo).
- A partir del 4º mes de vida se pueden administrar alimentos complementarios. El pescado también tiene sentido aquí: según la evidencia, comer pescado en el primer año de vida protege contra enfermedades atópicas como la neurodermatitis.
- Los niños en riesgo no deberían crecer con gatos. Los perros, por otro lado, no son un problema, no aumentan el riesgo de alergias.
Existe evidencia de que una dieta llamada mediterránea (muchos alimentos de origen vegetal, mucho pescado, poca carne, aceite de oliva, etc.) también puede proteger contra las enfermedades atópicas. Lo mismo ocurre con el consumo de verduras, frutas, ácidos grasos omega-3 y grasa láctea. Pero esto aún debe investigarse antes de que podamos dar recomendaciones nutricionales precisas para la prevención de la neurodermatitis y otras enfermedades atópicas.
Información adicional
Recomendaciones de libros:
- Dieta y dermatitis atópica: una guía práctica (Carmen Majovski, 2005, Eppe)
- Neurodermatitis, ¿qué cocino para mi hijo? Una guía diaria para padres (Gerhild Mann, Janna Flach y Karin Bauer, 2005, pala verlag gmbh)
- Neurodermatitis: consejos para pacientes y familiares (Isabel Fell, Thomas Müller, Imke Reese y Esther von Stebut, 2014, también conocidos como Wissenschaftsverlag)
Pautas:
- Directriz "Neurodermatitis" de la Sociedad Dermatológica Alemana (Estado: 2015; Actualización del "Sistema de terapia para neurodermatitis" en 2020)
Etiquetas: anatomía medicina paliativa adolescente