prolapso de disco
Martina Feichter estudió biología con una asignatura optativa de farmacia en Innsbruck y también se sumergió en el mundo de las plantas medicinales. De ahí no fue lejos para otros temas médicos que aún la cautivan hasta el día de hoy. Se formó como periodista en la Academia Axel Springer en Hamburgo y ha estado trabajando para desde 2007, primero como editora y desde 2012 como escritora independiente.
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.
Una hernia de disco (prolapso de disco, prolapso de disco) ocurre con mayor frecuencia en personas de entre 30 y 50 años. A menudo no causa ninguna molestia. Pero también puede causar dolor de espalda severo, alteraciones sensoriales e incluso parálisis; por lo tanto, es importante actuar con rapidez. ¡Lea todo sobre síntomas, exámenes y terapia de una hernia de disco aquí!
Códigos ICD para esta enfermedad: los códigos ICD son códigos reconocidos internacionalmente para diagnósticos médicos. Se pueden encontrar, por ejemplo, en cartas médicas o en certificados de incapacidad laboral. G55M50M51
Disco herniado: breve descripción
- Síntomas posibles: dependiendo de la altura y la extensión del incidente, por ejemplo, dolor de espalda que puede irradiarse a una pierna o un brazo, alteraciones sensoriales (hormigueo, hormigueo, entumecimiento) o parálisis en la pierna o el brazo en cuestión, vaciado de la vejiga y el intestino. trastornos
- Causas: principalmente desgaste relacionado con la edad y el estrés, así como la falta de ejercicio y la obesidad; con menos frecuencia lesiones, desalineación congénita de la columna o debilidad congénita del tejido conectivo
- Exámenes: examen físico y neurológico, tomografía computarizada (TC), resonancia magnética (MRT), electromiografía (EMG), electroneurografía (ENG), pruebas de laboratorio.
- Tratamiento: medidas conservadoras (como ejercicio ligero a moderado, deporte, ejercicios de relajación, aplicación de calor, medicación), cirugía
- Pronóstico: los síntomas generalmente desaparecen por sí solos o con la ayuda de una terapia conservadora; La cirugía no siempre es exitosa, las complicaciones y las recaídas también son posibles.
Disco herniado: síntomas
En algunos pacientes, una hernia de disco desencadena síntomas como dolor, hormigueo u hormigueo en brazos o piernas, entumecimiento o incluso parálisis en las extremidades. El motivo de las quejas es que el núcleo interno del disco intervertebral sobresale y presiona los nervios del canal espinal.
Segmentos espinales
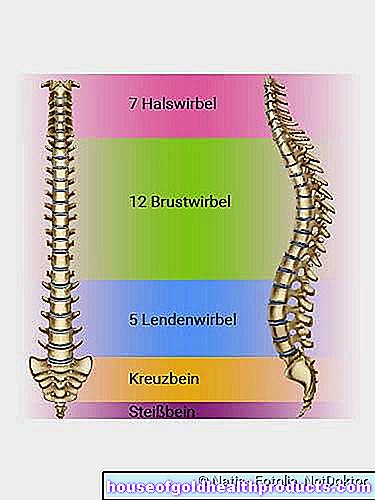
Los síntomas no siempre aparecen
No todas las hernias de disco desencadenan síntomas como dolor o parálisis. Entonces, a menudo, solo se descubre por casualidad durante una investigación.
Si una hernia de disco causa síntomas, indica que el disco deslizado está presionando contra las raíces nerviosas individuales, la médula espinal o el haz de fibras nerviosas en la columna lumbar (cola de caballo = cola de caballo).
Anatomía de la hernia de disco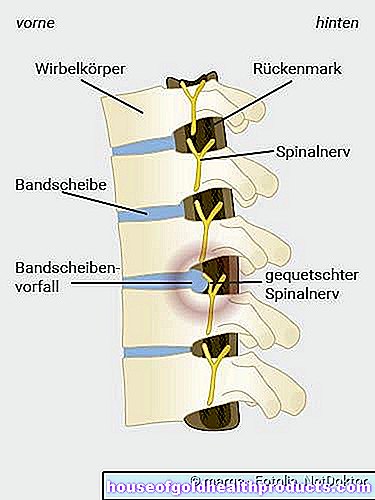
Síntomas de hernia de disco cuando se aplica presión a las raíces nerviosas
Los síntomas de hernia de disco cuando se aplica presión a una raíz nerviosa dependen de la altura a la que se encuentra la raíz nerviosa afectada: en la columna lumbar, torácica o cervical.
Hernia de disco - columna lumbar:
Los síntomas de una hernia de disco casi siempre comienzan en la columna lumbar, porque el peso corporal ejerce una presión particularmente fuerte sobre las vértebras y los discos intervertebrales. Los médicos hablan de una hernia de disco lumbar o "hernia de disco lumbar". Los síntomas generalmente surgen de hernias de disco entre la cuarta y la quinta vértebra lumbar (L4 / L5) o entre la quinta vértebra lumbar y la primera vértebra del cóccix (L5 / S1).
La presión sobre las raíces nerviosas de la columna lumbar a veces causa un dolor severo en la zona lumbar, que puede irradiarse hacia la pierna (a lo largo del área de suministro de la raíz nerviosa en cuestión). También son posibles deficiencias neurológicas como trastornos sensoriales (como hormigueo, hormigueo, entumecimiento) y parálisis en esta área.
Es particularmente incómodo cuando el nervio ciático se ve afectado por la hernia de disco lumbar. Es el nervio más grueso del cuerpo.Está compuesto por las raíces nerviosas cuarto y quinto de la columna lumbar y las dos primeras raíces nerviosas del sacro. Los pacientes a menudo describen el dolor de ser pellizcado como punzante o electrizante. Corren desde las nalgas por la parte posterior del muslo hasta el pie. Los síntomas a menudo se agravan al toser, estornudar o moverse. Los médicos se refieren a este síntoma como ciática.
Hernia de disco - columna cervical:
Ocasionalmente, se produce una hernia de disco en el área cervical (hernia de disco cervical o hernia de disco en la columna cervical). Afecta preferentemente al disco intervertebral entre la 5ª y 6ª o la 6ª y 7ª vértebras cervicales. Los médicos usan las abreviaturas HWK 5/6 o HWK 6/7 para esto.
Los síntomas de una hernia de disco en el área cervical pueden incluir dolor que se irradia al brazo. La parestesia (parestesia) y los síntomas de deficiencia (parálisis muscular) en el área donde se extiende la raíz nerviosa afectada también son síntomas posibles.
Disco herniado - columna torácica:
Una hernia de disco es extremadamente rara en la columna torácica. El diagnóstico aquí es "hernia de disco torácico" (o en resumen: "columna torácica de disco herniada"). Los síntomas pueden ser dolor de espalda, que se limita principalmente a la parte afectada de la columna vertebral. El dolor rara vez se irradia al área de suministro del nervio comprimido.
Síntomas de deslizamiento del disco cuando se aplica presión a la médula espinal
La médula espinal se extiende desde el tronco del encéfalo hasta la primera o segunda vértebra lumbar. Si una hernia de disco presiona la médula espinal, puede producirse un dolor intenso en una pierna o un brazo, así como alteraciones sensoriales (hormigueo, entumecimiento). El aumento de la debilidad en ambos brazos y / o piernas también son posibles consecuencias de una hernia de disco. Los signos de que el disco herniado está presionando la médula espinal también pueden ser trastornos funcionales de los músculos del esfínter de la vejiga y el intestino. Se acompañan de entumecimiento en las áreas anal y genital y se consideran una emergencia: ¡el paciente debe ser hospitalizado de inmediato!
Síntomas de disco deslizado cuando se aplica presión a la cola del caballo
La médula espinal continúa en el extremo inferior en un haz de fibras nerviosas, la cola del caballo (cola de caballo). Se extiende hasta el sacro, una extensión de la columna.
La presión contra la cola del caballo (síndrome de la cola de caballo) puede causar problemas para orinar y defecar. Además, los afectados ya no tienen ninguna sensación en la zona del ano y genitales ni en la cara interna de los muslos. A veces, incluso las piernas están paralizadas. Si tiene estos síntomas, ¡debe ir al hospital de inmediato!
Sospecha de síntomas de hernia discal
Una hernia de disco no siempre desencadena síntomas como dolor de espalda, incluso si la radiografía muestra un incidente. A veces, la tensión, los cambios espinales (por ejemplo, debido al desgaste, la inflamación) o las enfermedades neurológicas son la causa de los supuestos síntomas de hernia discal. El dolor en la pierna tampoco es un signo claro: un disco deslizado con presión sobre una raíz nerviosa es solo una de varias explicaciones posibles. A veces hay un bloqueo de la articulación entre el sacro y la pelvis (bloqueo de la articulación sacroilíaca). En la mayoría de los casos, el dolor de piernas en el dolor de espalda no se puede asignar a una raíz nerviosa.
-
Disco herniado: el movimiento dirigido puede prevenirlo
Tres preguntas para
Dr. medicina Samer Ismail,
Especialista en neurocirugía -
1
El dolor de espalda no es necesariamente un signo de problemas de disco. ¿Cuáles son los síntomas de una hernia de disco?
Dr. medicina Samer Ismail
De hecho, alrededor del 60 por ciento de la población sufre de dolor de espalda sin una hernia de disco. Sin embargo, si el dolor se irradia a la pierna, los afectados deben consultar a un médico. Los trastornos sensoriales como hormigueo, hormigueo o entumecimiento suelen ser típicos de una hernia de disco.
-
2
¿Qué ayuda con una hernia de disco?
Dr. medicina Samer Ismail
Por supuesto, eso depende de la gravedad del daño y de si la hernia de disco es aguda. A largo plazo, el movimiento dirigido es particularmente importante: ejercicios de estiramiento y estiramiento, entrenamiento isométrico con construcción de músculos profundos, ejercicios de estabilización y luego construcción de músculos en el dispositivo. Una operación solo tiene sentido si hay signos de parálisis y / o dolor intenso que persiste durante más de seis meses.
-
3
¿Cómo puedo prevenir una hernia de disco?
Dr. medicina Samer Ismail
Es importante actuar antes de que aparezcan los síntomas. Es útil fortalecer los extensores de la espalda. Forman la más profunda de las tres capas musculares de la espalda y estabilizan la columna. En lugar de pesos pesados, es mejor usar cables de tracción, una Theraband o su propio peso para desarrollar los músculos. Y prescindir de los deportes con secuencias de movimientos monótonos como el golf o el levantamiento de pesas.
-
Dr. medicina Samer Ismail,
Especialista en neurocirugíaJefe del Spine Center Munich East y médico jefe del Centro de Neurocirugía allí, especializado en técnicas quirúrgicas mínimamente invasivas en la columna, prótesis de disco intervertebral y estabilización y corrección de la columna.
Disco herniado: exámenes y diagnóstico
Si tiene un dolor de espalda poco claro, lo primero que debe consultar es su médico de cabecera. Si sospecha que tiene una hernia de disco, él puede derivarlo a un especialista. Puede ser un neurólogo, un neurocirujano o un ortopedista.
Para determinar una hernia de disco, suele ser suficiente interrogar al paciente (anamnesis), así como un examen físico y neurológico completo. Los procedimientos de imágenes (como la resonancia magnética) solo son necesarios en ciertos casos.
Conversación médico-paciente
Para aclarar la sospecha de una hernia de disco, el médico primero recopilará el historial médico del paciente (anamnesis). Por ejemplo, pregunta:
- ¿Qué quejas tienes? ¿Dónde ocurren exactamente?
- ¿Cuánto tiempo han existido los síntomas y qué los desencadenó?
- ¿El dolor empeora si, por ejemplo, tose, estornuda o se mueve?
- ¿Tiene problemas para orinar o defecar?
La información ayuda al médico a delimitar la causa de los síntomas y a estimar desde qué punto de la columna se pueden originar.
Examen físico y neurológico
El siguiente paso son los exámenes físicos y neurológicos. El médico realiza exámenes táctiles, de golpeteo y presión en la zona de la columna y los músculos de la espalda para descubrir anomalías o puntos dolorosos. También evalúa el rango de movimiento de la columna. También se evalúa la fuerza muscular, la sensación en los brazos o piernas afectados y los reflejos. El tipo y la ubicación de los síntomas a menudo le dan al médico una indicación de la altura de la columna a la que está presente una hernia de disco.
Procedimientos de imagen
La tomografía computarizada (TC) y la resonancia magnética (IRM) pueden hacer visible una hernia de disco. Luego, el médico reconoce, por ejemplo, la extensión del incidente y en qué dirección ocurrió: en la mayoría de los casos, hay una hernia de disco mediolateral. En el proceso, el núcleo gelatinoso que ha emergido se ha deslizado entre los orificios intervertebrales y el canal espinal.
Una hernia de disco lateral puede reconocerse por el hecho de que el núcleo gelatinoso se ha deslizado hacia los lados y emerge hacia los orificios intervertebrales. Si presiona la raíz nerviosa del lado afectado, se producen molestias unilaterales.
Una hernia de disco medial es menos común: la masa gelatinosa del núcleo del disco intervertebral emerge en el centro hacia atrás en la dirección del canal espinal (canal espinal) y puede presionar directamente sobre la médula espinal.
¿Cuándo son necesarias las pruebas de imagen para una hernia de disco?
Una tomografía computarizada o resonancia magnética solo es necesaria si una consulta con un médico o un examen físico han revelado evidencia de una hernia de disco clínicamente significativa. Este es el caso, por ejemplo, si se produce parálisis en una o ambas piernas, se altera la función de la vejiga o del intestino, o si los síntomas graves persisten durante semanas a pesar del tratamiento. La resonancia magnética suele ser la primera opción.
También se necesitan imágenes si el dolor de espalda tiene síntomas que sugieren un posible tumor (fiebre, sudores nocturnos o pérdida de peso). En estos raros casos, es necesario visualizar el espacio entre la médula espinal y el saco de la médula espinal (espacio dural) con un medio de contraste de rayos X (mielografía o mielo-TC).
Un examen de rayos X normal generalmente no es útil si se sospecha una hernia de disco, ya que solo puede mostrar huesos, pero no estructuras de tejido blando como discos intervertebrales y tejido nervioso.
Los métodos de imágenes no siempre son útiles
Incluso si se descubre una hernia de disco en la resonancia magnética o la tomografía computarizada, no tiene que ser la causa de los síntomas que llevaron al paciente a ver a un médico. En muchos casos, una hernia de disco se desarrolla sin síntomas (asintomática).
Además, las pruebas por imágenes pueden ayudar a que el dolor del paciente sea crónico. Porque mirar una imagen de su propia columna vertebral obviamente puede tener un efecto psicológico negativo, como muestran los estudios. Especialmente con dolor de espalda difuso sin síntomas neurológicos (como alteraciones sensoriales o parálisis), primero se debe esperar. Un examen por imágenes solo está indicado si los síntomas no mejoran después de seis a ocho semanas.
Imágenes perspicaces de la columna vertebral
Medición de la actividad muscular y nerviosa.
Si se produce parálisis o trastorno sensorial en los brazos o las piernas y no está claro si es el resultado directo de una hernia de disco, la electromiografía (EMG) o la electroneurografía (ENG) pueden proporcionar certeza. Con la EMG, el médico tratante usa una aguja para medir la actividad eléctrica de los músculos individuales. En caso de duda, el ENG puede revelar qué raíces nerviosas están siendo comprimidas por la hernia de disco o si existe otra enfermedad nerviosa, por ejemplo, una polineuropatía.
Pruebas de laboratorio
En casos raros, ciertas enfermedades infecciosas como la enfermedad de Lyme o el herpes zoster (culebrilla) pueden causar síntomas similares a los de una hernia de disco. Si las imágenes no muestran ningún resultado, el médico puede tomar una muestra de sangre y posiblemente también una muestra del líquido cefalorraquídeo del paciente. Estas muestras se examinan en el laboratorio en busca de agentes infecciosos como Borrelia o virus del herpes zóster.
El médico también puede disponer que se determinen los parámetros generales en la sangre. Estos incluyen valores de inflamación como el número de leucocitos y la proteína C reactiva (PCR). Estos son importantes, por ejemplo, si los síntomas también pueden resultar de una inflamación del disco intervertebral y los cuerpos vertebrales adyacentes (espondilodiscitis).
Disco herniado: tratamiento
A la mayoría de los pacientes les interesa principalmente: "¿Qué hacer si hay una hernia de disco?". La respuesta a esto depende principalmente de los síntomas. Para más del 90 por ciento de los pacientes, el tratamiento conservador de la hernia de disco, es decir, la terapia sin cirugía, es suficiente. Esto es especialmente cierto si la hernia de disco causa dolor o debilidad muscular leve, pero ningún otro síntoma más grave.
Estos incluyen parálisis y trastornos de la función de la vejiga o el recto. En tales casos, generalmente se realiza una cirugía. También se puede considerar la intervención quirúrgica si los síntomas persisten a pesar del tratamiento conservador durante al menos tres meses.
Hernia de disco: tratamiento sin cirugía.
Como parte del tratamiento conservador de la hernia de disco, el médico rara vez recomienda la inmovilización o el reposo en cama. Sin embargo, en el caso de una hernia de disco cervical, por ejemplo, puede ser necesario inmovilizar la columna cervical con un collarín cervical. En el caso de dolor intenso debido a una hernia de disco en la columna lumbar, la posición de la cama con escalones puede ser útil durante un tiempo breve.
En la mayoría de los casos, la terapia conservadora de hernia de disco implica ejercicio ligero a moderado. Las actividades cotidianas normales son, en la medida en que el dolor lo permita, recomendables. Muchos pacientes también reciben fisioterapia como parte de la rehabilitación ambulatoria o hospitalaria. Por ejemplo, el terapeuta practica patrones de movimiento indoloros con el paciente y da consejos para las actividades diarias.
También a largo plazo, el ejercicio regular es muy importante en el caso de una hernia de disco: por un lado, cambiar entre cargar y descargar los discos intervertebrales promueve su nutrición. Por otro lado, la actividad física fortalece los músculos centrales, lo que alivia los discos intervertebrales. Por lo tanto, los ejercicios para fortalecer la espalda y los músculos abdominales son muy recomendables en el caso de un deslizamiento de disco. Los fisioterapeutas pueden mostrar a los pacientes estos ejercicios como parte de una escuela de espalda. Posteriormente, los pacientes deben ejercitarse ellos mismos con regularidad.
Además, si tiene una hernia de disco, puede y debe hacer deporte, siempre que sea compatible con el disco. Esto se aplica, por ejemplo, a los ejercicios aeróbicos, la carrera, la natación espalda, el esquí de fondo y el baile. El tenis, el esquí alpino, el fútbol, el balonmano y el voleibol, el golf, el hockey sobre hielo, el judo, el kárate, la gimnasia, el piragüismo, los bolos, la lucha libre, el remo y el squash son menos buenos para los discos intervertebrales.
Cualquiera que no quiera prescindir de un deporte de este tipo, que es perjudicial para los discos intervertebrales, debe hacer ejercicio y entrenamiento de fuerza para compensar, por ejemplo, correr, andar en bicicleta o nadar con regularidad. En caso de duda, los pacientes deben discutir la naturaleza y el alcance de las actividades deportivas con su médico o fisioterapeuta.
Muchas personas con dolor de espalda debido a una hernia de disco (o por otras razones) también se benefician de los ejercicios de relajación. Estos pueden ayudar, por ejemplo, a aliviar la tensión muscular relacionada con el dolor.
Las aplicaciones de calor tienen el mismo efecto. Es por eso que a menudo también forman parte del tratamiento conservador para las hernias de disco.
Si es necesario, se usan medicamentos para los discos herniados. Sobre todo, esto incluye analgésicos como los antiinflamatorios no esteroideos (ibuprofeno, diclofenaco, etc.). Además de un efecto analgésico, también tienen un efecto antiinflamatorio y descongestionante. También se pueden usar otros ingredientes activos, como inhibidores de COX-2 y cortisona. También tienen efectos antiinflamatorios y analgésicos. Si el dolor es muy intenso, el médico puede recetar opiáceos a corto plazo.
El médico debe controlar de cerca la terapia del dolor para las hernias de disco para evitar efectos secundarios graves. Los pacientes deben seguir estrictamente las instrucciones del médico cuando usen analgésicos.
En algunos casos, el médico también prescribirá medicamentos relajantes musculares (relajantes musculares) porque los músculos pueden tensarse y endurecerse debido al dolor y una posible postura de alivio. A veces, los antidepresivos también son útiles, por ejemplo, en el caso de dolor severo o crónico.
Fisioterapia para una hernia de disco
Hernia de disco: ¿cuando hay que operar?
El médico y el paciente deciden juntos si se debe realizar una operación de hernia de disco. Los criterios para una cirugía de disco son:
- Síntomas que indican presión sobre la médula espinal (cirugía próxima o inmediata)
- parálisis severa o empeoramiento de la parálisis (cirugía inmediata)
- Síntomas de presión sobre la cola de caballo (cirugía inmediata)
- disminución del dolor y aumento de la parálisis (cirugía rápida porque existe el riesgo de que las raíces nerviosas ya mueran)
Existen varias técnicas quirúrgicas para tratar una hernia de disco. Los procedimientos microquirúrgicos son estándar en la actualidad. Reducen el riesgo de cicatrices. Alternativamente, en ciertos casos, son posibles procedimientos mínimamente invasivos para una operación de hernia de disco.
Cirugía de hernia de disco: disectomía microquirúrgica
La técnica más utilizada en el tratamiento quirúrgico de una hernia de disco es la discectomía microquirúrgica (disco = disco, ectomía = extirpación). El disco intervertebral afectado se extrae con la ayuda de un microscopio quirúrgico y el más pequeño de los instrumentos especiales. Se supone que esto alivia los nervios espinales que están constreñidos por la hernia de disco y causan malestar.
Solo se requieren pequeñas incisiones para insertar los instrumentos quirúrgicos. Es por eso que la tecnología de operación microquirúrgica es uno de los procedimientos mínimamente invasivos.
La discectomía microquirúrgica puede eliminar todos los discos herniados, independientemente de la dirección en la que se deslizó la parte del disco. Además, el cirujano puede ver directamente si el nervio espinal afectado se ha liberado de alguna presión.
Curso de la operación
La discectomía microquirúrgica se realiza bajo anestesia general. El paciente está arrodillado con la parte superior del cuerpo a un nivel más alto en la mesa de operaciones.Esto aumenta la distancia entre los arcos vertebrales y facilita la apertura del canal vertebral.
Al principio, el cirujano hace una pequeña incisión en la piel sobre el área del disco enferma. Luego empuja con cuidado los músculos de la espalda hacia un lado y corta parcialmente (tan poco como sea necesario) en el ligamento amarillento (ligamentum flavum) que conecta los cuerpos vertebrales. Esto le permite al cirujano mirar directamente dentro del canal espinal con el microscopio. A veces, también necesita extraer un pequeño trozo de hueso del arco vertebral para mejorar la visión.
Con instrumentos especiales, ahora afloja el tejido del disco herniado bajo inspección visual del nervio espinal y lo extrae con unas pinzas de agarre. Los defectos más grandes en el anillo de fibra del disco intervertebral se pueden suturar microquirúrgicamente. Las partes del disco (secuestradores) que se han deslizado hacia el canal espinal también se pueden extraer. En el último paso de la operación del disco, el cirujano cierra la piel con algunas suturas.
Posibles complicaciones
La cirugía de disco microquirúrgica puede dañar el nervio que se va a aliviar. Las posibles consecuencias son trastornos sensoriales y del movimiento de las piernas, trastornos funcionales de la vejiga e intestinos y trastornos sexuales. Tales complicaciones son raras.
Como con cualquier operación, también existe un cierto riesgo de anestesia con esta operación de disco intervertebral, así como el riesgo de infecciones, trastornos de cicatrización de heridas y hemorragias secundarias.
Algunos de los pacientes experimentan dolor de tirón en la pierna o una sensación de hormigueo después de semanas o meses, incluso con una cirugía óptima del disco intervertebral y la extracción de la incisión. Esta consecuencia tardía se llama "síndrome de cirugía de espalda fallida".
Después de la operación
Como ocurre con cualquier operación bajo anestesia, a veces es necesario vaciar la vejiga con un catéter el primer día después de la operación. Sin embargo, después de muy poco tiempo, las funciones de la vejiga y los intestinos se normalizan. Por lo general, el paciente puede levantarse la noche del día de la operación.
El primer día después de la operación, se inician ejercicios de fisioterapia en el paciente con hernia de disco. Esto debería fortalecer nuevamente sus músculos y ligamentos.Los psicólogos, nutricionistas y terapeutas ocupacionales también trabajan como especialistas en rehabilitación después de una operación de hernia discal.
Por lo general, la estadía en el hospital solo dura unos días. El éxito a largo plazo de la operación del disco intervertebral se comprueba seis o doce meses después de la discectomía microquirúrgica. Los procedimientos de imágenes ayudan aquí.
Cirugía de hernia discal: discectomía abierta
Antes de la introducción del microscopio quirúrgico, los discos herniados a menudo se operaban utilizando la técnica abierta convencional con un acceso más grande (incisiones más grandes). Hoy en día, la discectomía abierta rara vez se realiza, por ejemplo, en el caso de malformaciones de la columna. Sus resultados son comparables a los de la discectomía microquirúrgica. Sin embargo, las complicaciones graves son más comunes.
Curso de la operación
La discectomía abierta es esencialmente la misma que la operación microquirúrgica de hernia de disco, pero se realizan incisiones más grandes y el área quirúrgica no se evalúa con una microóptica, sino desde el exterior.
Posibles complicaciones
Las posibles complicaciones de la discectomía abierta son comparables a las de la discectomía microquirúrgica, pero ocurren con mayor frecuencia.
Después de la operación
A veces, la vejiga debe vaciarse con un catéter el primer día después de la cirugía de disco abierto. Las funciones de la vejiga y los intestinos vuelven a la normalidad en muy poco tiempo.
Por lo general, se permite al paciente volver a levantarse la noche del día de la operación. Los ejercicios de fisioterapia suelen iniciarse al día siguiente para volver a fortalecer los músculos y ligamentos de la espalda. Por lo general, el paciente solo tiene que permanecer en el hospital unos días.
Cirugía de hernia discal: discectomía endoscópica
Además del método microquirúrgico, las técnicas mínimamente invasivas de la cirugía del disco intervertebral también incluyen los denominados métodos endoscópicos percutáneos. El disco intervertebral se extrae aquí con la ayuda de endoscopios, sistemas de video y microinstrumentos (algunos de los cuales son accionados por motor), que se insertan a través de pequeñas incisiones en la piel. El paciente generalmente se encuentra en un estado semi-despierto y bajo anestesia local. Esto le permite comunicarse con el cirujano.
La cirugía endoscópica de hernia discal no se puede realizar en todos los pacientes. No es adecuado, por ejemplo, si partes del disco intervertebral se han desprendido (hernia discal secuestrada) y se han deslizado hacia arriba o hacia abajo en el canal espinal. La discectomía endoscópica no siempre se puede utilizar para hernias de disco en el área de transición entre la columna lumbar y el sacro. Porque aquí la cresta ilíaca bloquea el paso de los instrumentos.
Por cierto: con los métodos endoscópicos, no solo se puede extirpar todo el disco intervertebral (discectomía), sino también partes del núcleo si es necesario. Entonces se habla de nucleotomía endoscópica percutánea.
Curso de la operación
El paciente se acuesta boca abajo durante la operación de disco endoscópico. La piel sobre la sección afectada de la columna se desinfecta y se anestesia localmente. Se introducen uno o dos pequeños tubos de metal en el espacio del disco a través de una o dos pequeñas incisiones bajo control de rayos X. Estos son manguitos de trabajo con un diámetro de tres a ocho milímetros. Permiten insertar instrumentos como pinzas de agarre pequeñas y un endoscopio en el espacio del disco intervertebral. Este último tiene iluminación y ópticas especiales. Las imágenes del área de operación dentro del cuerpo se proyectan en un monitor de video donde el cirujano puede verlas.
El cirujano ahora puede eliminar selectivamente el tejido del disco intervertebral que está presionando un nervio. Después de la operación endoscópica del disco, sutura las incisiones con uno o dos puntos o les aplica tiritas especiales.
Posibles complicaciones
La tasa de complicaciones en la cirugía de disco endoscópica es relativamente baja. Aun así, existe un cierto riesgo de dañar los nervios. Las posibles consecuencias son trastornos sensoriales y del movimiento en las piernas, así como trastornos funcionales de la vejiga y los intestinos.
Al igual que con cualquier operación, también existe el riesgo de infecciones, trastornos de cicatrización de heridas y hemorragias secundarias.
En comparación con la discectomía microquirúrgica, la tasa de recaída (tasa de recurrencia) es mayor en la cirugía de disco endoscópica.
Después de la operación
Si la operación del disco endoscópico se realizó sin problemas, el paciente puede volver a levantarse en tres horas y salir del hospital el mismo día o la mañana siguiente. Los ejercicios de fisioterapia deben iniciarse al día siguiente de la operación.
Cirugía de disco intervertebral con anillo fibroso intacto
Si alguien solo tiene una hernia leve de disco en la que el anillo fibroso aún está intacto, el disco intervertebral afectado en la zona del núcleo gelatinoso a veces puede reducirse de tamaño o encogerse mediante un procedimiento mínimamente invasivo. Esto alivia la presión sobre las raíces nerviosas o la médula espinal. Esta técnica también se puede utilizar para protuberancias de discos intervertebrales (el anillo fibroso siempre está intacto aquí).
La ventaja de las intervenciones mínimamente invasivas es que solo requieren pequeñas incisiones en la piel, son menos riesgosas que la cirugía abierta y, por lo general, se pueden realizar de forma ambulatoria. Sin embargo, solo son adecuados para un número reducido de pacientes.
Curso de la operación
En esta operación de disco mínimamente invasiva, la piel sobre la columna vertebral afectada se desinfecta primero y se anestesia localmente. A veces, también se pone al paciente en un sueño crepuscular. Ahora, el médico pincha con cuidado una aguja hueca (cánula) en el centro del disco intervertebral afectado bajo control de imagen. Puede insertar instrumentos de trabajo a través del canal hueco para reducir o encoger el tejido del núcleo gelatinoso:
Este puede ser un láser, por ejemplo, que permite que el núcleo gelatinoso dentro del disco intervertebral se evapore a través de destellos de luz individuales (descompresión del disco con láser). El núcleo gelatinoso consta de más del 90 por ciento de agua. La evaporación del tejido reduce el volumen del núcleo. Además, el calor destruye los "receptores del dolor" (nociceptores).
En el caso de lesiones térmicas, el cirujano empuja un termocatéter hacia el interior del disco intervertebral bajo control de rayos X. El catéter se calienta hasta 90 grados Celsius, de modo que parte del tejido del disco intervertebral se evapora. Al mismo tiempo, el calor debería solidificar el anillo de fibra exterior. También se destruye parte de los nervios que conducen el dolor.
En lo que se conoce como nucleoplastia, el médico utiliza radiofrecuencias para generar calor y vaporizar el tejido.
El médico también puede insertar un descompresor a través de la cánula en el interior del disco intervertebral. En su punta hay un hilo en espiral que gira rápidamente. Corta el tejido y al mismo tiempo puede succionar hasta un gramo de masa gelatinosa.
En la quimionucleólisis, se inyecta la enzima quimopapaína, que licua químicamente el núcleo gelatinoso dentro del disco intervertebral. Después de un cierto tiempo de espera, la masa de núcleo licuada se succiona a través de la cánula. Aquí es muy importante que el anillo fibroso del disco intervertebral en cuestión esté completamente intacto. De lo contrario, la enzima agresiva puede escapar y causar un daño severo al tejido circundante (como el tejido nervioso).
Posibles complicaciones
Una de las posibles complicaciones en las operaciones de disco mínimamente invasivas es la inflamación del disco bacteriana (espondilodiscitis). Puede extenderse a todo el cuerpo vertebral. Es por eso que al paciente se le suele administrar un antibiótico como medida preventiva.
Después de la operación
En las primeras semanas después de una operación de disco mínimamente invasiva, el paciente debe tener algunos cuidados físicos. A veces, al paciente se le prescribe un corsé (corpiño elástico) para el alivio durante este período.
Cirugía de hernia discal: implantes
Como parte del tratamiento quirúrgico de la hernia de disco, el disco desgastado a veces se reemplaza con una prótesis para preservar la movilidad de la columna. El implante de disco intervertebral está diseñado para mantener la distancia entre las vértebras y su movilidad normal y para aliviar el dolor.
Hasta ahora no está claro qué pacientes se beneficiarán de un implante de disco intervertebral y cómo será el éxito a largo plazo. Los estudios en curso han arrojado hasta ahora resultados positivos. Sin embargo, todavía no hay resultados reales a largo plazo, especialmente porque la mayoría de los pacientes son de mediana edad en el momento de la operación del disco intervertebral, por lo que probablemente todavía les queda mucho tiempo por recorrer.
Reemplazo del núcleo pulposo
En la etapa inicial del desgaste del disco intervertebral (degeneración del disco intervertebral), es posible reemplazar o soportar el núcleo gelatinoso del disco intervertebral (núcleo pulposo). Los médicos suelen utilizar almohadas de hidrogel como una especie de núcleo gelatinoso artificial. Este gel se acerca mucho a las propiedades bioquímicas y mecánicas del núcleo gelatinoso natural porque puede absorber líquido. Como el disco intervertebral, absorbe agua cuando se alivia y la libera nuevamente cuando se ejerce.
Dependiendo de la extensión de los hallazgos y dependiendo del procedimiento, un anestésico local o corto a menudo es suficiente para esta operación de disco intervertebral. El hidrogel generalmente se introduce con una aguja hueca (bajo la vista de rayos X). Los afectados a menudo pueden levantarse el mismo día y moverse libremente al día siguiente. El proceso se está desarrollando y supervisando aún más en estudios clínicos en todo el mundo. Se sabe poco sobre los resultados a largo plazo.
Reemplazo total del disco intervertebral
Con el reemplazo total del disco, se eliminan el disco intervertebral y partes de la base y las placas de cobertura de las vértebras adyacentes. En la mayoría de los modelos, la sustitución del disco intervertebral consta de placas base y de cubierta recubiertas de titanio y una incrustación de polietileno (muy similar a las prótesis de cadera conocidas).
El procedimiento para la operación del disco intervertebral: Se extrae el disco intervertebral antiguo; Además, se raspa parte del cartílago de la base y las placas de cobertura de las vértebras adyacentes. Con la ayuda de la fluoroscopia, se determina el tamaño del disco intervertebral y se selecciona un implante adecuado. Dependiendo del modelo, el cirujano ahora cincela una pequeña ranura vertical en la base y las placas de cubierta de las vértebras adyacentes. Sirve para anclar la prótesis. Luego, el cirujano instala el disco de reemplazo. La presión de la columna estabiliza el implante. En un plazo de tres a seis meses, el material óseo crece en la base y las placas de cubierta especialmente revestidas de la prótesis de disco completo.
El paciente puede levantarse el primer día después de la operación. En las primeras semanas no se le permite levantar cargas pesadas y debe evitar movimientos extremos. Para la estabilización se utiliza un corpiño elástico que el paciente puede ponerse por sí mismo.
Los pacientes que padecen osteoporosis (pérdida ósea) o que tienen movimientos inestables en las vértebras a tratar no deben recibir un reemplazo total de disco.
Disco herniado: causas y factores de riesgo
Si un disco intervertebral, el amortiguador entre dos vértebras, se desliza, el núcleo gelatinoso interno del disco intervertebral se desliza. La cubierta dura y fibrosa (anillo fibroso) del disco intervertebral se desgarra y sale la gelatina del núcleo. Puede presionar los nervios (nervios espinales) que se originan en la médula espinal y causar malestar. A veces, partes desprendidas del núcleo gelatinoso se deslizan hacia el canal espinal. Entonces el diagnóstico es "hernia de disco secuestrada".
Disco herniado - las diferentes formas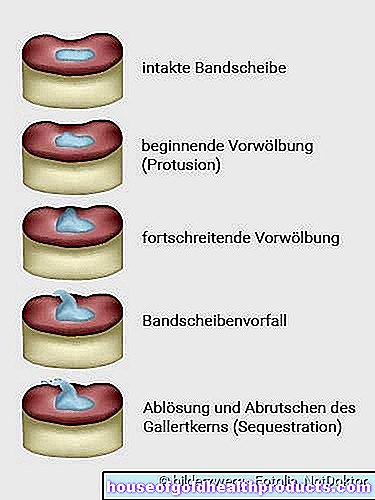
La causa de una hernia de disco suele ser una degeneración del anillo de tejido conectivo del disco intervertebral relacionada con la edad y el estrés: pierde su función estabilizadora y se desgarra bajo una gran tensión. Parte del núcleo gelatinoso puede filtrarse y presionar una raíz nerviosa o la médula espinal. La frecuencia de las hernias de disco vuelve a disminuir a partir de los 50 años, porque el núcleo pierde cada vez más líquido y, por lo tanto, se filtra con menos frecuencia.
Además, el estilo de vida sedentario y la obesidad son factores de riesgo importantes para las hernias de disco. Por lo general, los músculos abdominales y de la espalda también se debilitan. Tal inestabilidad del cuerpo promueve la carga incorrecta de los discos intervertebrales, ya que solo los músculos fuertes del tronco alivian la columna.
Los posibles desencadenantes de una hernia de disco son errores de postura, movimientos espasmódicos y deportes en los que se sacude la columna (montar a caballo, en bicicleta de montaña) o se retuerce (tenis, squash). Lo mismo ocurre con el trabajo físico pesado, como levantar cargas pesadas. Sin embargo, esto solo no puede causar una hernia de disco. Esto solo puede suceder si un disco ya muestra signos de desgaste.
Las lesiones (por ejemplo, por caída de escaleras o accidentes de tráfico), así como la desalineación congénita de la columna son causas menos comunes de hernia de disco.
En algunas personas, una debilidad congénita del tejido conectivo contribuye al desarrollo de una hernia de disco.
La protuberancia del disco (protrusión del disco) debe distinguirse del disco herniado (prolapso del disco). Aquí, el tejido del disco intervertebral interno se desplaza hacia afuera sin que se rompa el anillo del disco intervertebral. No obstante, pueden producirse quejas como dolor y alteraciones sensoriales. Un ejemplo bien conocido es el lumbago (lumbago): se refiere a un dolor agudo y severo en las vértebras lumbares.
Disco herniado: columna cervical
El desgaste relacionado con la edad en las articulaciones vertebrales y los discos intervertebrales es la razón principal por la que la columna cervical puede tener una hernia de disco, especialmente en las personas mayores: las articulaciones vertebrales se aflojan y cambian con los años, y los discos intervertebrales se desgastan cada vez más.
Los efectos de una hernia de disco en la columna cervical afectan principalmente a los hombros, los brazos y la zona del pecho, porque los nervios que la suministran salen de la médula espinal a este nivel.
Cuando las personas más jóvenes tienen una hernia de disco cervical, la causa suele ser una lesión o un accidente. Por ejemplo, un giro brusco de la cabeza puede hacer que un disco se hernia entre las vértebras cervicales.
Puede leer más sobre las causas, los síntomas y el tratamiento del prolapso de disco cervical en el artículo Columna vertebral cervical con disco deslizado.
Hernia de disco: curso de la enfermedad y pronóstico
En alrededor de 90 de cada 100 pacientes, el dolor y la movilidad restringida que causa una hernia de disco aguda desaparecen en seis semanas. Presumiblemente, el tejido del disco dislocado o filtrado se extrae del cuerpo o se desplaza, de modo que la presión sobre los nervios o la médula espinal disminuye.
Si el tratamiento es necesario, las medidas conservadoras suelen ser suficientes. Por lo tanto, a menudo son la terapia de elección para una hernia de disco. La duración de la regeneración y las posibilidades de recuperación dependen de la gravedad de la hernia de disco.
Incluso después de un tratamiento exitoso, puede ocurrir un nuevo incidente en el mismo disco o entre otros cuerpos vertebrales.Por lo tanto, cualquier persona que haya sobrevivido a una hernia de disco debe entrenar los músculos centrales con regularidad y seguir los consejos del corazón para prevenir una hernia de disco (ver más abajo).
Después de una operación
Se debe considerar cuidadosamente una operación para una hernia de disco. A menudo tiene éxito, pero siempre hay pacientes a los que el procedimiento no les proporciona la liberación deseada del dolor a largo plazo. Los médicos hablan de síndrome de cirugía de espalda fallida o síndrome de post-discectomía. Surge del hecho de que el procedimiento no ha eliminado la causa real del dolor o ha creado nuevas causas del dolor. Esto puede ser, por ejemplo, inflamación y cicatrización en el área quirúrgica.
Como complicación adicional de una operación de disco intervertebral, los nervios y vasos pueden dañarse durante la intervención.
Por varias razones, un paciente puede sentirse peor después de una cirugía de disco que antes. También pueden ser necesarias operaciones de seguimiento. Este también puede ser el caso si se producen hernias de disco posteriores en el paciente operado.
Por lo tanto, una hernia de disco solo debe operarse si es necesario con urgencia, por ejemplo, porque causa parálisis. Además, los beneficios esperados deberían ser significativamente mayores que los riesgos. Para mejorar los resultados, muchos pacientes permanecen en clínicas de rehabilitación después de la operación.
Hasta ahora, no hay forma de saber de antemano qué pacientes con una hernia de disco se beneficiarán más de una operación de disco intervertebral.
Disco herniado: prevención
Los músculos centrales sanos y fuertes son un requisito previo para que el cuerpo pueda hacer frente a los desafíos cotidianos. Si sigue algunas reglas, puede hacer algo con respecto a una hernia de disco. Las medidas preventivas incluyen:
- Preste atención a su peso corporal: el sobrepeso ejerce presión sobre su espalda y promueve una hernia de disco.
- Haga ejercicio con regularidad: hacer senderismo, trotar, esquí de fondo, gatear y nadar de espalda, bailar, aeróbicos acuáticos y otros tipos de gimnasia que fortalecen los músculos de la espalda son particularmente beneficiosos para la espalda.
- Ciertas técnicas de relajación como el yoga, el tai chi y el pilates también promueven una buena postura y ayudan a fortalecer el abdomen y la espalda. Este es el mejor alivio para la columna y los discos intervertebrales.
- Si es posible, siéntese erguido en una silla alta normal. Cambie su posición sentada con frecuencia. El entrenamiento de fuerza que lo acompaña estabiliza los músculos centrales.
- Coloca los objetos que utilizas a menudo a una altura fácilmente accesible: los ojos y los brazos se alivian y evitas sobrecargar la columna cervical. Esto también es importante en un lugar de trabajo amigable para la espalda.
- Evite los asientos profundos y blandos; Se recomienda un cojín de asiento en forma de cuña.
- Trabajar de pie: el lugar de trabajo debe ser lo suficientemente alto para que pueda permanecer de pie (permanentemente).
- Nunca levante objetos muy pesados con las piernas estiradas y la columna vertebral doblada: doble las rodillas, mantenga la columna recta y levante la carga "fuera de sus piernas".
- Distribuya la carga en ambas manos para que la columna se cargue de manera uniforme.
- No doble la columna hacia el lado opuesto cuando transporte cargas.
- Cuando transporte cargas, mantenga los brazos cerca de su cuerpo: no mueva su peso hacia atrás y evite una espalda hundida.
- Asegúrese de que la columna no se doble mientras duerme. Tiene sentido tener un buen colchón (la dureza debe corresponder al peso corporal) más un marco de listones y posiblemente una almohada pequeña para apoyar la forma natural de la columna.
Las personas que ya han tenido una hernia de disco también deben seguir este consejo.
Información adicional
Libros
- Enfermedad del disco intervertebral - ¿Qué hacer?: Con los mejores ejercicios para la vida cotidiana (Paul Th. Oldenkott et al., 2013, Goldmann Verlag)
Pautas
- Directriz S2k "Atención conservadora y de rehabilitación para hernias de disco con síntomas radiculares" de la Sociedad Alemana de Ortopedia y Cirugía Ortopédica (DGOOC) (estado: 2014)
- Directriz S2k "Radiculopatía lumbar" de la Sociedad Alemana de Neurología (a partir de 2012)
- Pauta S1 "Radiculopatía cervical" de la Sociedad Alemana de Neurología (a partir de 2012)












.jpg)







