Desensibilización
Markus Fichtl es un escritor independiente en el equipo médico de
Más sobre los expertos de Todo el contenido de es verificado por periodistas médicos.La desensibilización es un método terapéutico para las alergias de tipo inmediato (= alergia tipo I). Se utiliza principalmente para las alergias al veneno de insectos, el polen o los ácaros del polvo doméstico. Lea aquí cómo funciona la hiposensibilización, qué hace y qué riesgos conlleva.

¿Qué es la desensibilización?
La desensibilización también se llama desensibilización o "inmunoterapia específica" (SIT). El médico administra repetidamente al paciente el desencadenante de alergia respectivo (alérgeno como el veneno de abeja), en dosis que aumentan lentamente durante un período de tiempo más prolongado. De esta manera, el sistema inmunológico se acostumbra lentamente al alérgeno y los síntomas de la alergia mejoran o incluso desaparecen por completo.
El nombre de la terapia se deriva de este modo de acción: "hipo" significa "menos" y "sensibilización" para el desarrollo de una reacción de defensa del sistema inmunológico contra una determinada sustancia.
Tratamiento causal único
Básicamente, hay tres formas de tratar una alergia:
- Profilaxis de la exposición: evitación de la sustancia alergénica (alérgeno)
- medicamento
- Desensibilización
Los dos primeros métodos de terapia, profilaxis de exposición y medicación, tienen como objetivo solo prevenir o aliviar los síntomas de la alergia. Por otro lado, la desensibilización actúa directamente contra la causa de las molestias: la hipersensibilidad del sistema inmunológico al desencadenante de alergia respectivo. Por tanto, es la única forma de tratar la causa de una alergia y, en el mejor de los casos, deshacerse de ella. Sin embargo, la desensibilización solo es posible en el caso de ciertas alergias (ver más abajo).
¿Qué sucede en el cuerpo cuando hay una alergia?
El sistema inmunológico humano está diseñado para proteger al cuerpo de efectos dañinos, como bacterias y virus. El sistema inmunológico los reconoce principalmente por su estructura superficial y, si es necesario, forma sustancias de defensa (anticuerpos).
El mismo mecanismo funciona en el caso de una alergia: una sustancia realmente inofensiva (como el polen de pasto o el níquel) ingresa al cuerpo a través de la respiración, los alimentos o la piel y entra en contacto con las células del sistema inmunológico. En algunas personas, estos comienzan una reacción de defensa: se forman anticuerpos para combatir al intruso supuestamente peligroso: se desarrolla una alergia. Aún no se ha aclarado de manera concluyente por qué algunas personas son alérgicas a determinadas sustancias y otras no.
El enfoque de desensibilización puede describirse mejor en este contexto como una especie de "terapia de exposición" con el alérgeno.
¿Cuándo se realiza una desensibilización?
El médico realizará la desensibilización especialmente en los siguientes casos:
- en el caso de alergias más graves para las que no es suficiente evitar el alérgeno o aliviar los síntomas con medicación.
- cuando existe una amenaza de enfermedades secundarias como el asma, es decir, un llamado cambio del nivel de alergia de las vías respiratorias superiores a las inferiores.
- en el caso de un contacto especialmente frecuente e inevitable con el alérgeno (por ejemplo, personas que trabajan en la agricultura y sufren alergia al polen o alergia al pelo de animales
- con efectos secundarios graves de la terapia con medicamentos.
¿Qué puede hacer la desensibilización?
Una desensibilización puede
- reducir los síntomas de las alergias existentes, incluidas las alergias al veneno de insectos (especialmente la alergia al veneno de abeja o avispa), la alergia al polen, la alergia a los ácaros del polvo doméstico, la alergia al pelo de los animales (por ejemplo, la alergia a perros o gatos), la alergia al moho (enumeradas según la efectividad de la hiposensibilización).
- prevenir el desarrollo del asma.
- curar formas leves de asma.
- evitar que se produzcan más alergias (sensibilizaciones adicionales).
- ayudar a reducir la necesidad de medicamentos para la alergia.
Con una desensibilización, una alergia se puede tratar de forma relativamente segura (solo efectos secundarios leves), a largo plazo y de bajo riesgo con buen éxito (incluso si no hay garantía de éxito).
¿Qué haces con la desensibilización?
Dependiendo de cómo se administre el alérgeno, los médicos diferencian entre dos formas de desensibilización:
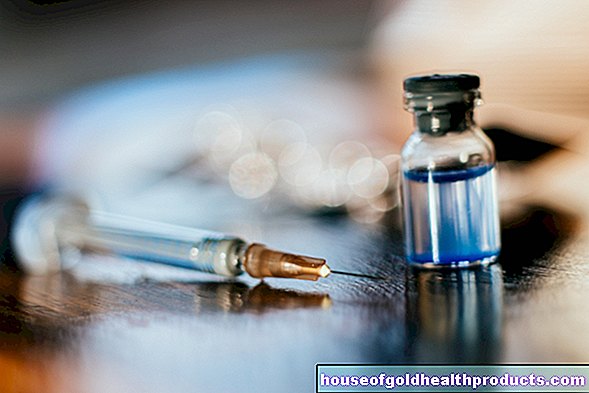
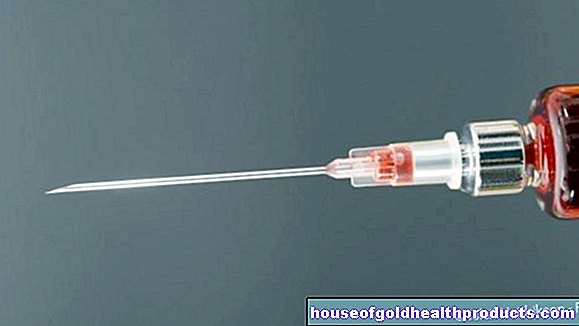
- inmunoterapia subcutánea (SCIT): la clásica hiposensibilización; el alérgeno se inyecta aquí debajo de la piel.
- Inmunoterapia sublingual (ITSL): el alérgeno se coloca debajo de la lengua (como una tableta) o se gotea.
Inmunoterapia subcutánea (SCIT)
La hiposensibilización clásica, inmunoterapia subcutánea (SCIT), es realizada por el médico tratante en el departamento de alergología ambulatoria. Inyecta una mezcla de alérgenos líquida, ya preparada y estandarizada debajo de la piel aproximadamente a una mano por encima del codo. Esta "vacunación contra la alergia" se repite semanalmente, y la dosis del alérgeno se aumenta semanalmente hasta que se alcanza la dosis máxima individual. Una vez alcanzada la dosis máxima, se seguirá administrando a intervalos mensuales.
Antes de cada aumento de dosis, el médico presta atención a los posibles efectos secundarios de la inyección anterior y ajusta el calendario de vacunación si es necesario. Si es necesario, también puede recetar medicamentos para cualquier síntoma alérgico, especialmente antihistamínicos. Estos inhiben la acción de la propia sustancia mensajera del organismo, la histamina, que desempeña un papel clave en las reacciones alérgicas de tipo inmediato.
Duración de la desensibilización
El éxito de la desensibilización clásica, la duración y la frecuencia de la administración de alérgenos varían de persona a persona y dependen de la alergia subyacente. La duración promedio del tratamiento es de tres años, para la alergia al veneno de avispa de tres a cinco años. En el caso de la alergia al veneno de abeja, la desensibilización se lleva a cabo indefinidamente: el médico debe administrar regularmente una "vacuna de mantenimiento" a largo plazo.
El médico y el paciente pueden decidir conjuntamente finalizar el tratamiento cuando los síntomas de la alergia y la necesidad de medicamentos para la alergia hayan disminuido lo suficiente (por ejemplo, durante la última temporada de polen).
El médico también puede hacer una prueba cutánea con el antígeno relevante y extraer sangre del paciente para determinar la reacción inmunitaria: en una reacción alérgica, las llamadas inmunoglobinas E (IgE) se encuentran en la sangre. Esta clase de anticuerpos juega un papel importante en el desencadenamiento de reacciones alérgicas. Si su nivel en sangre ha disminuido o ha vuelto a la normalidad, se considera que la desensibilización se ha completado con éxito.
Inmunoterapia sublingual (SLIT)
En esta forma de hiposensibilización, el alérgeno se aplica debajo de la lengua como una solución líquida o como una tableta. Este método tiene menos efectos secundarios que la "vacuna contra la alergia" (desensibilización subcutánea, SCIT). Sin embargo, su eficacia no ha sido probada en estudios tan extensos como el del SCIT.
¿Cuáles son los riesgos de la desensibilización?
En general, la desensibilización es un proceso muy seguro. Los efectos secundarios pueden ser, por supuesto, reacciones alérgicas como estornudos, lagrimeo, hinchazón o picazón. Para observar cómo reacciona el paciente, suele tener que permanecer en la consulta media hora después de cada sesión de terapia. También debe evitar la actividad física y el alcohol el día en cuestión.
Especialmente en la fase inicial de la inmunoterapia subcutánea, los efectos secundarios leves como enrojecimiento, hinchazón, picazón, ronchas y cansancio ocurren con mucha frecuencia en el lugar de la inyección. Si estos síntomas son más graves, el médico suele recetar medicamentos (como antihistamínicos) y reducir la dosis de la siguiente "vacuna".
Los efectos secundarios más graves pero fácilmente tratables que son posibles con una desensibilización son, por ejemplo, ronchas en todo el cuerpo (urticaria = urticaria) o hinchazón en el área del cuello (edema de Quincke, angioedema).
El efecto secundario más grave posible de la desensibilización es el shock anafiláctico, la forma más grave de reacción alérgica. Es raro, pero puede provocar un paro respiratorio y circulatorio. En la práctica, la medicación de emergencia adecuada siempre está disponible para esta emergencia.
¿Qué debo tener en cuenta al desensibilizar?
La fiebre del heno (alergia al polen) a menudo es causada por diferentes alérgenos, es decir, diferentes tipos de polen de plantas. Cuanto más hay, peor es la tasa de éxito de la desensibilización. Por lo tanto, el médico combina un máximo de tres alérgenos diferentes en la terapia; por lo general, deben ser alérgenos relacionados con una estructura similar.
Los criterios de exclusión más comunes de la desensibilización son:
- Embarazo antes del inicio de la desensibilización, ya que la fuerza de la reacción inmune y su influencia sobre el feto no se pueden predecir suficientemente. Sin embargo, si la futura madre ya inició la desensibilización antes del embarazo y la toleró bien, puede continuarla durante el embarazo.
- Enfermedad cardiovascular o uso de betabloqueantes
- enfermedades autoinmunes graves
- asma incontrolada
- Vacunación hace menos de dos semanas
- infección actual
Desensibilización en niños
La desensibilización funciona mejor en la juventud. La tasa de éxito tiende a disminuir con la edad. Por lo tanto, los médicos recomiendan la edad escolar temprana para el tratamiento inicial, pero no antes de los cinco años.
Etiquetas: cuidado de los ancianos anatomía cuidado de los pies